Диагностика и лечение диабетической стопы | Медицинский центр MyDerm

Диагностика и лечение диабетической стопы

Диабетическая стопа – это серьезное осложнение диабета, которое может привести к тяжелым повреждений инфекцией, а также к ампутации конечностей. Хирургическое лечение играет важную роль в лечении диабетической стопы, поэтому важно знать о патогенезе, классификации, диагностику и лечение этой болезни.
Причины диабетической стопы
Диабетическая стопа возникает вследствие нарушений кровообращения и нервной импульсной передачи в конечностях. Диабет уменьшает синтез оксида азота, что приводит к увеличению тонуса сосудов, нарушению кровообращения и гипоксии.

Нарушение нервной импульсной передачи приводит к понижению чувствительности и отсутствия болезненных ощущений в конечностях.
Также к причинам развития диабетической стопы относим:
- травмы нижних конечностей с большой кровопотерей,
- ожоги, обморожение ног,
- бактериальная инфекция,
- облитерирующий эндартериит, при котором оторвавшиеся тромбы вызывают сосудистую катастрофу,
- инфаркты миокарда, головного мозга, легких,
- атеросклероз,
- тромбофлебит,


Классификация диабетической стопы
Диабетическую стопу можно классифицировать по степени тяжести, которая определяется на основе следующих признаков: наличие язв, гангрены, остеомиелита и перфорации.
Согласно этой классификации, существует 4 степени тяжести диабетической стопы:
- Нулевая степень: отсутствие язв или нарушений костной ткани.
- Первая степень: наличие язв, которые не проникают в костную ткань.
- Вторая степень: наличие язв, проникающих в костную ткань.
- Третья степень: наличие гангрены, остеомиелита или перфорации.

Обследование стоп пациента с диабетом

Поиск признаков нейропатии
- Покалывание, парестезии, судороги, синдром беспокойных ног, нарушение чувствительности, боли и гиперестезия являются признаками сенсорной нейропатии.
- Ослабление тактильной чувствительности, исчезновение вибрационной чувствительности и отсутствие рефлексов из ахиллового сухожилия являются признаками нейропатии, которые наиболее легко определить.
Проверка обуви и ее пригодности
- Удобна ли повседневная обувь пациента?
- Соответствует ли размер обуви ноге пациента (равна длине стопы + 1– 1.5 см)? Есть ли растяжки вокруг первого и второго пальцев? Носит ли специальную стельку?
- Соответствует ли размер носка ноге пациента и изготовлены ли они из мягкого хлопка?
Оценка кровообращения
- Есть ли симптомы хромоты?
- Похолодание стоп и тонкая, блестящая и покрасневшая кожа свидетельствуют о плохом артериальном кровотоке.
- Необходима пальпация бедренных артерий и пальпация периферических артерий.
- Автономная нейропатия приводит к увеличению артериовенозного шунтирования, что делает ногу теплой на ощупь, а вены полнокровными. Несмотря на удовлетворительный, на первый взгляд, кровоток снабжения кислородом в ткани уменьшается.
- Допплерография артерий нижних конечностей.
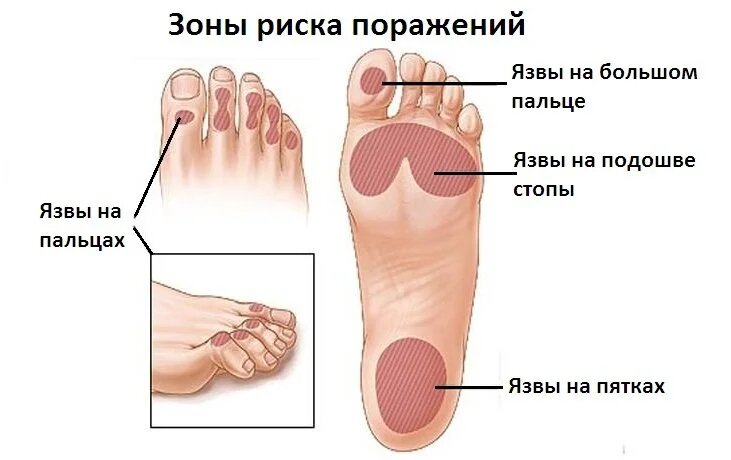
Поиск деформаций предплюсны, изменений кожи, ногтей, язв и трещин (включая пальцы ног), инфекций.

Что такое диабетическая гангрена нижних конечностей?
Глюкоза в высоких концентрациях разрушает сосуды. Кровообращение затрудняется, и в клетках возникает кислородное голодание. При отсутствии питания происходит воспаление, деградация и отмирание тканей. Чаще страдают артерии и вены самых отдаленных органов – ног, на которые приходится самая большая нагрузка.
Согласно статистике, гангрена нижних конечностей при сахарном диабете возникает у более 50% больных. Спасти ногу удается только каждому второму пациенту.
Гангрена при сахарном диабете коварна тем, что человек долгие годы не подозревает о скрытом развитии некроза (омертвения) в области нижних конечностей, поскольку снижена кожная чувствительность.
Виды гангрены нижних конечностей
У худых пожилых больных чаще развивается сухая разновидность диабетической стопы. Процесс омертвения тканей может происходить медленно и практически незаметно. Диабетики воспринимают первые симптомы поражения как неизбежную особенность своего возраста. Однако долго не заживают трещины, раны, а затем язвы на ногах при сахарном диабете – сигналы бедствия!
Сухая гангрена – следствие хронического расстройства кровообращения. Не получая питание, мышцы нижних конечностей теряют массу и постепенно «тают». Часто сухая гангрена наблюдается сразу на обеих ногах. С годами пораженные участки, чаще пальцы, усыхают настолько, что становятся мумифицированными.
Сухая гангрена при инфицировании превращается в влажную форму. Этот вид осложнения диабетической стопы нередко развивается у людей полных, которые привыкли к тому, что ноги часто отекают. Из-за большой насыщенности водой и жиром мертвые клетки не могут усыхать. В тканях развивается бурный инфекционный процесс – гниение.
Сухой некроз
Для этой болезни характерно длительное развитие. Сухая гангрена нижних конечностей начинается с ишемии (ограничение кровоснабжения) и воспаления сосудов. Затем затрагиваются мягкие ткани, к которым не поступает кровь.
Возникает четкая граница между поврежденными и здоровыми участками. Равномерно область некроза расширяется. Ткани, теряя жидкость, усыхают, чернеют и мумифицируются.


Влажная гангрена
Причина возникновения этого вида осложнения – внезапный острый дефицит крови в конечностях. Некроз тканей развивается быстро. Проникновение инфекции вызывает бурный воспалительный процесс. Нога отекает, темнеет, вызывая сильную боль.
Поскольку между здоровыми и гниющими тканями нет помехи, инфекция быстро распространяется в организме. В результате возникает опасность сепсиса (заражение крови).
Также выделяют полинейропатию нижних конечностей, вследствие которой развивается локальное онемение ног, жжение стоп, «муравьи», не сильные ночные боли в стопах, голени.
- ослабляется чувствительность ног к температурным колебаниям,
- кожа краснеет, покрывается темными пятнами,
- утолщаются ногти,
- слабеют мышцы пальцев,
- усиливающаяся боль в ногах,
- увеличивается ширина стопы,
- образуется плоскостопие,
- деформируется голеностопный сустав.
- д иабетическая остеоартропатия нижних конечностей.

Диагностика диабетической стопы
Диагностика диабетической стопы включает осмотр больного с оценкой наличия язв, гангрены, остеомиелита и перфорации. Также необходимо выполнить дополнительные исследования, такие как дуплексное сканирование, ангиографию, рентгеновские снимки и лабораторные тесты.
Лечение диабетической стопы
Лечение диабетической стопы должно быть комплексным и включать в себя следующие мероприятия:
- Контроль уровня глюкозы в крови.
- Обеспечение оптимальной диеты.
- Назначение лекарственной терапии для поддержания нормального кровообращения и контроля боли.
- Регулярный осмотр и уход за язвами.
- Хирургические вмешательства для удаления поврежденной ткани и
- восстановление кровообращения.
Вам могут понадобиться следующие хирургические вмешательства для лечения диабетической стопы:
- Декомпрессия нервов: удаление части костной ткани для уменьшение давления на нервные узлы и улучшение нервной передачи.
- Удаление поврежденной ткани: удаление язв, гангрены и других поврежденных участков для предотвращения распространения инфекции и содействие лечению.
- Реваскуляризация: восстановление кровообращения в конечности путем выполнение шунтирования или ангиопластики.
- Ампутация: удаление части или всей конечности для предотвращения распространению инфекции и содействию лечению.



У пациентов с диабетом важно регулярно контролировать степень риска развития диабетической стопы и своевременно лечить любые язвы или ранения. Для предотвращения диабетической стопы также важно:
- Регулярно проверять степень чувствительности конечностей и своевременно лечить любые невропатические осложнения.
- Обеспечивать соответствующий уход за конечностями, включая регулярное мытье и смазку кожи, ношение соответствующей обуви и использование защитных вставок для предотвращения травм.
- Контролировать АД и уровень холестерина в крови.
Диабетическая стопа является серьезным осложнением диабета и может привести к тяжелым последствиям, таким как ампутация конечностей или смерть.
Для предупреждения этого осложнения важно регулярно контролировать уровень глюкозы в крови, соблюдать соответствующую диету и режим питания, контролировать артериальное давление и уровень холестерина в крови, а также своевременно лечить любые язвы и ранения.
Для лечения диабетической стопы используются комплексные подходы, включающие как медикаментозную, так и хирургическую терапию.
Лечение диабетической стопы хирургическое
"