Диабетическая стопа: как вовремя заметить, лечить и не допустить ампутации — Про Паллиатив

Диабетическая стопа: как вовремя заметить, лечить и не допустить ампутации

Как не допустить этого опасного осложнения диабета, как его лечить, как правильно подбирать обувь и ухаживать за стопами
Диабетическая стопа: как вовремя заметить, лечить и не допустить ампутации
Как не допустить этого опасного осложнения диабета, как его лечить, как правильно подбирать обувь и ухаживать за стопами
Диабет-стопа: что это? Как вовремя распознать диабет-стопу Профилактика диабет-стопы Как развивается синдром диабет-стопы Как обрабатывать раны на стопах Когда обращаться к хирургу Если нет возможности использовать специальные повязки Если палец или стопу ампутировали.Диабетическая стопа — основная причина ампутаций нижних конечностей у больных сахарным диабетом. Однако, если это осложнение диагностировать вовремя, то более чем в 80% случаев ампутации можно избежать. Шансов «поймать» его на ранней стадии значительно больше у тех, кто постоянно находится рядом с больным человеком — его близких. В этой статье мы подробно рассказываем о том, как это сделать.
Текст подготовлен по материалам вебинара Кристины Осотовой, специалиста по уходу АНО «Мастерская заботы»
Диабет-стопа: что это?Синдром диабетической стопы, или диабет-стопа — это специфическое состояние стопы при сахарном диабете, возникающее на фоне нарушения работы нервов и сосудов.
Симптомы: поражения кожи, мягких тканей, костей и суставов стопы. В запущенной стадии происходят костно-суставные изменения, на стопах образуются трофические язвы, а также гнойно-некротические раны.
Механизм развития диабетической стопы: из-за высокого уровня сахара в крови снижается чувствительность нервных окончаний. Человек может натереть ногу, поранить ее и не заметить этого. Затем происходит нповяарушение кровообращения, потом «по цепочке» поражаются суставы и, наконец, присоединяется инфекция — происходит воспаление, нагноение, некрозы и т.д.
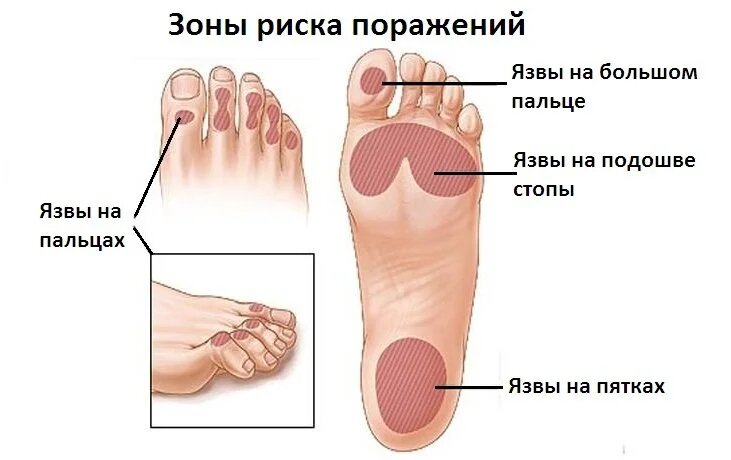
Основные зоны риска у человека с сахарным диабетом:
- Верхняя поверхность пальцев (там чаще всего давит обувь),
- Подошвенная сторона большого пальца,
- Подошва стопы,
- Пятка.
Синдром диабетической стопы бывает различных форм. У каждой есть свои, специфические признаки.
Нейропатическая форма — следствие нарушения работы нервов.
- Стопа на ощупь теплая (этот признак поможет определиться с формой диабет-стопы: теплая стопа — при нейропатической форме синдрома, холодная — при ишемической),
- Сухая кожа стоп,
- Мозоли,
- Специфическая деформация стоп и пальцев (встречается не у всех),
- Пульсация на артериях стоп сохранена (кровоток сохранен, но нарушена иннервация, т.е. снабжение органов и тканей нервами, что обеспечивает их связь с центральной нервной системой),
- Образующиеся язвы чаще всего безболезненны (из-за нарушения работы нервных окончаний).

Тест. Диабетическая стопа — как вовремя распознать и лечить? Проверьте, все ли вы знаете о том, как предотратить или лечить это грозное осложнение диабета
Ишемическая форма —следствие нарушения работы кровеносных сосудов, нарушения питания тканей стопы.
- Стопа на ощупь холодная (из-за нарушения кровообращения),
- Кожа сухая, шелушится между пальцами,
- Есть трещины, плохо заживающие мозоли,
- Бледность, синюшность кожи на ногах,
- Образующиеся раны и язвы болезненны,
- Боль при ходьбе,
- Колющие боли в ногах, ощущение, что по ногам «бегают мурашки»,
- Часто встречается гангрена пальца или части стопы, что может привести к ампутации.
Если упустить начало заболевания, с большой вероятностью возникнут осложнения, которые сложно лечить.
Профилактика диабетической стопыПредотвратить развитие синдрома диабетической стопы гораздо легче, чем лечить его. Вот, что нужно делать:
- Обязательно следите за состоянием стоп. Каждый вечер перед сном осматривайте стопы на наличие мозолей, натоптышей, трещин между пальцами, даже небольших повреждениями. Любое, даже микроскопическое повреждение кожи — «входные ворота» для инфекции.
- Правильно ухаживайте за ступнями.
- Контролируйте уровень сахара в крови. Чем он выше, тем дольше происходит заживление.
- Правильно подбирайте обувь. Как это делать, читайте здесь .

0 стадия. Нога сильно деформирована, но язв нет.
Основная задача на этой стадии — обеспечить целостность кожи, предотвратить трещины, надрывы кожи на стопе, куда может попасть инфекция и вызвать воспаление. Для этого нужно правильно ухаживать за кожей, в том числе за огрубевшей кожей, за ногтями, максимально разгрузить стопы.
Любая ранка на стопе у человека с сахарным диабетом – это, в перспективе, язва.
1 стадия. Повреждение кожи есть, но рана поверхностная (не затрагивает сухожилия, мышцы, кости), не инфицирована.
Цель лечения в этом случае — обеспечить чистоту раневой поверхности для ускорения заживления. На этой стадии важно не допустить присоединение инфекции.
2 стадия. Не инфицированная рана.
Повреждение становится глубже, но глубокие мышцы, ткани и кости еще не поражены.
2 стадия. Инфицированная рана.
Признаки инфицирования и воспаления:
- отёк,
- покраснение,
- боль (возможно),
- гной, струп желтого цвета.
3 стадия. Рана глубокая, затрагивает кости и суставы.
4 стадия. Инфицированная рана. Развитие остеомиелита.
На этой стадии рана настолько глубокая, что развивается воспаление кости (остеомиелит), костная ткань начинает разрушаться.
Как обрабатывать рану при синдроме диабетической стопы?При повреждениях 1-2 стадии
- Обработайте рану антисептическим раствором или гелем на водной основе. Например, Пронтосан гелем, Пронтосан раствором, Хлоргексидином, Мирамистином. Антисептические растворы для обработки ран ни в коем случае не должны содержать спирт! Зелёнка, йод, фукорцин не подойдут! Спиртовые растворы обжигают и сушат кожу, в итоге рана не заживает. Они содержат краситель, закрашивают кожу, поэтому трудно будет оценить состояние раны. Например, под «зелёнкой» вы не сможете вовремя распознать появившийся участок некроза.
- Наложите на рану абсорбирующую влажную повязку. Например, Askina Foan, Askina Sorb, Askina Transorbent, Cutinova Hydro. Такая повязка создает в ране влажную среду, что способствует быстрому заживлению, восстановлению клеток кожи. Рана не должна пересыхать. Вместо специальных повязок можно использовать марлевые салфетки, смоченные водным раствором йода или же с мазью на водной основе, например, йодопироном.
- Наложите сверху фиксирующую повязку: полиуретановую или адгезивную X адгезивную адгезивная повязка — это повязка с клеевым краем. Она хорошо фиксируется на не повреждённой коже . Она не даст соскочить абсорбирующей повязке, позволит сохранить в ране влажную среду и защитит рану от попадания микроорганизмов, грязи, воды.
Преимущества полиуретановой повязки: она прозрачная, благодаря чему под ней видно, в каком состоянии рана, и паропроницаемая, значит, рана будет «дышать», сохранится воздухообмен с внешней средой. С такой повязкой можно ходить в обуви, даже мыть ноги.
Главное: под ней образуется благоприятный микроклимат для заживления раны.
Все полиуретановые повязки легко отделяются от кожи: их не нужно отдирать, вымачивать, они не доставляют дискомфорта.

Пластыри и повязки для лечения ран Пленочные, губчатые, гидроколлоидные, альгинатные. Рассказываем, какие виды повязок бывают и для чего они нужны
При повреждениях 2 стадии, если рана инфицирована
- Обработайте раны антисептиком на водной основе.
- Если есть участки омертвевшей кожи, некроз (черный плотные корки), их нужно удалить. В этом помогут специальные гели, например, Askina Gel или Hydrosorb Gel, расщепляющие некроз. Гель накладывается на участок некроза, заклеивается сверху адгезивной или полиуретановой повязкой. Через некоторое время (1-2-3 дня) можно снять эту повязку вместе с некротизированными тканями, которые безболезненно отделяются от раны.
- Если есть воспаление (гной) наложите антисептическую абсорбирующую повязку, например, Askina Calgitrol. В ее составе есть уголь, он обеззараживает рану. Можно использовать повязку с серебром, которое тоже убивает вредоносную микрофлору в ране.
- Сверху — фиксирующая повязка (полиуретановая или адгезивная).
Ежедневные перевязки делать не обязательно. В инструкции к любым повязкам указано, на сколько дней повязку можно оставить на ране (например, на 3 или 5 дней).
При повреждениях 3 стадии
Начиная с третьей стадии рана обрабатывается только физиологическим раствором: натрия хлорид 0,9%, он продается в любой аптеке. Рана затрагивает кости и суставы, а воздействие антисептических растворов на суставные ткани нежелательно
Существует два сценария обработки раны на 3 стадии синдрома диабет-стопы:
- Есть омертвевшие ткани без обильного отделяемого из раны . В этом случае растворяем некроз, наложив на рану специальные гели, а сверху — полиуретановую повязку. Через пару дней снимаем повязку вместе с омертвевшими тканями. Накладываем антисептическую повязку, потому что поражение достигает глубоких слоев, присоединение инфекции в любом случае есть.
- Омертвевших тканей нет, но есть обильное отделяемое из раны : рана постоянно «течет», повязки и одежда намокают. В этом случае выход — губчатые абсорбирующие повязки. Они впитают отделяемое из раны. Сверху — полиуретановую или адгезивную повязку, которая фиксирует и защищает.

Средства по уходу за кожей больного человека: как выбрать? Помогаем разобраться в многообразии пенок, сухих шампуней, кремов и лосьонов для гигиены, в том числе в особых случаях — при пролежнях, установленной стоме, недержании мочи и кала
При повреждениях 4 стадии
- Обработайте рану физраствором.
- Удалите отторгающиеся некротические ткани, они будут мешать заживлению (используем губчатую повязку),
- Наложите антисептическую повязку, чтобы снизить бактериальную нагрузку на рану,
- Если из раны выделяется экссудат (отделяемое), наложите абсорбирующую повязку.
Если из раны исходит специфический запах — резкий, неприятный — это может свидетельствовать о присоединении серьезной бактериальной инфекции. В этом случае понадобятся антибиотики. Но помните: назначить любые лекарственные препараты может только врач!
Может понадобиться хирургическое вмешательство: удаление воспаленных тканей, чтобы не допустить распространения воспаления. Вылечить остеомиелит в домашних условиях невозможно. Послеоперационную рану нужно обрабатывать физраствором.
Применение антисептических гелей и растворов нежелательно!
Стопа Шарко
Еще одно из наиболее тяжелых осложнений сахарного диабета — диабетическая остеоартропатия или «стопа Шарко».
Механизм образования «стопы Шарко»: кости становятся хрупкими, происходят множественные переломы, которых человек не чувствует из-за снижения чувствительности. После переломов кости срастаются неправильно, происходит деформация стопы. Ухудшается питание тканей, перераспределяется давление на стопу, и в местах давления возникают язвы.
Как лечится стопа Шарко?
- Необходимо разгрузить пораженную ногу, чтобы человек не наступал на нее, пораженная нога должна быть максимально выключена из процесса ходьбы.
- Если присоединилась инфекция, произошло воспаление, нужна антибактериальная терапия.
- Надо обязательно носить специальную ортопедическую обувь.
- Операция, в ходе которой устраняются патологические сращивания костей.
Как только вы заметили первые признаки диабет-стопы, сразу же обратитесь к врачу!
Если нога сильно отекает, появились участки темно-бордового цвета, большие участки некроза, чернеют пальцы или участки стопы — медицинская помощь требуется срочно! Может понадобиться полноценная операция!
Чем дольше рана будет оставаться без оперативного вмешательства, тем выше риск попадания инфекции в кровь и развития сепсиса (заражения крови). Это тяжелое состояние, которое в большинстве случаев приводит к летальному исходу.

5 вопросов о лечении диабетической стопы Помогает ли банеоциновая мазь и можно ли использовать перекись водорода для обработки ран
"