Кавернома спинномозговой локализации / Статья на сайте Волынской больницы от 16 июня 2021 г.

Кавернома спинномозговой локализации

Редкий случай выявления каверномы спинномозговой локализации, протекавшей в дебюте заболевания с клиникой дорсалгии. И, к сожалению, трагичный случай ятрогенного усугубления тяжести заболевания.
Пациент N, 35 лет, поступил в КБ №1 с жалобами на боль между лопаток, в шее, онемение в обеих руках и правой ноге, слабость в правой ноге, ухудшение зрения на правый глаз.
АНАМНЕЗ ЗАБОЛЕВАНИЯ: За 5 дней до поступления, впервые в жизни, ночью появилось онемение правой руки и боль между лопаток. Постепенно боль и онемение усиливались (до онемения всей руки). Амбулаторное лечение (витамины гр.В, миорелаксанты, вазоактивные препараты) без эффекта. Утром в день поступления появилось онемение в левой руке и в правой ноге. Обратился частным образом к «массажисту», были сделаны: массаж, поставлены банки паравертебрально и над нижне-шейным отделом позвоночника, сделана блокада, предположительно, паравертебрально, предположительно, новокаин и дексаметазон. После названных процедур заметил слабость в правой ноге. В течении последующих 5 часов нарастали слабость и онемение в правой ноге, появилась интенсивная боль в шее и между лопатками, до 8 баллов по ВАШ. Вызвал СМП. Доставлен в КБ1.
АНАМНЕЗ ЖИЗНИ: Гепатит неясной этиологии в 14 лет. Пролапс митрального клапана. Острый гастродуоденит около 15 лет назад. Перелом лучевой кости в типичном месте справа и слева.
ОБЩИЙ ОСМОТР: Соматически отклонений от нормы не выявлено. Неврологический статус: Трипарез: правая верхняя конечность - глубокий парез 2 балла в кисти, умеренный парез 3 балла проксимально, нижние конечности: справа - глубокий парез 2 балла, слева - умеренный парез 3 балла. Парез осевых мышц туловища с невозможностью удержания туловища в вертикальном положении. Сухожильные рефлексы нестабильные, менялись от торпидных до высоких за время наблюдения в СО СМП. Проводниковая гипестезия с уровня Th4 (туловище от уровня сосков, ноги), гипестезия больше выражена в правой половине туловища. Сегментарная гипестезия правой руки, ульнарной части левой кисти. Нарушение тазовых функций по типу задержки. В позу Ромберга не ставился из-за пареза. ПНП выполняет удовлетворительно. При пальпации болезненность в проекции остистых отростков Th3-Th6. Во время осмотра дважды повторялись приступы острой боли в грудном отделе позвоночника.
ПРЕДВАРИТЕЛЬНЫЙ ДИАГНОЗ: Миелопатия. Диф диагноз между демиелинизирующим заболеванием, объемным образованием спинного мозга, синдромом Гийена-Барре. Трипарез 2-3 балла в правых руке и ноге, левой ноге, нарушение чувствительности по проводниковому типу с уровня Th4.
В связи с необходимостью проведения круглосуточного мониторинга витальных функций, был госпитализирован в отделение неврологии для больных с ОНМК.
ОБСЛЕДОВАНИЕ:
1. При поступлении: общий анализ крови и гемостаз в пределах референсных значений, легкое повышение уровня АСТ, билирубина, креатинина.
2. При поступлении: Компьютерная томография
2.1. Исследование позвоночника (грудной отдел): Заключение: Дегенеративно-дистрофические изменения грудного отдела позвоночника. Грыжи Шморля Th6-Th10 позвонков.
2.2. Исследование позвоночника (шейный отдел): Заключение: Костно-травматических изменений не выявлено. Кт-признаки остеохондроза шейного отдела позвоночника.
2.3. Исследование головного мозга: Заключение: Патологических изменений в веществе головного мозга не выявлено. Киста правой верхнечелюстной пазухи.
3. 2-й день госпитализации: Магнитно-резонансная томография
3.1. Исследование головного мозга: Заключение: Патологических изменений в веществе головного мозга не выявлено. Киста эпифиза. Киста правой гайморовой пазухи.
3.2. Исследование шейного отдела позвоночника: Заключение: МРТ-картина может соответствовать свежему внутримозговому кровоизлиянию спинного мозга на уровнях от C5 до Th2 позвонка с признаками отёка спинного мозга. Признаки незначительных дегенеративно-дистрофических изменений шейного отдела позвоночника. Протрузии межпозвонковых дисков С4-С7.
3.3. Исследование грудного отдела позвоночника: Заключение: Умеренные дегенеративные изменения грудного отдела позвоночника на уровнях Th7-Th10. Протрузия межпозвонкового диска TH9-TH10. Участок отёка и кровоизлияния спинного мозга на уровне Th1-Th2.
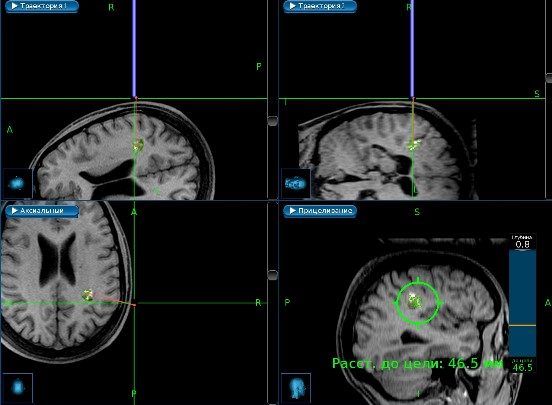
4. 2-й день госпитализации. Консультация нейрохирурга: Заключение: Кавернома шейного отдела спинного мозга с кровоизлиянием. Тетрапарез.
5. МРТ шейного отдела позвоночника в динамике через 13 дней. Заключение: МРТ-признаки могут соответствовать каверноме спинного мозга на уровне С5-С6 с признаками внутримозгового кровоизлияния спинного мозга и зонами геморрагического пропитывания на уровнях от C2 до С6 позвонка с признаками отёка спинного мозга на всем протяжении исследования. Признаки незначительных дегенеративно-дистрофических изменений шейного отдела позвоночника.
КЛИНИЧЕСКИЙ ДИАГНОЗ: Острое кровоизлияние в спинной мозг на уровнях от C5 до Th2 позвонков. Отёк спинного мозга, сдавление спинного мозга, тетрапарез. Острая задержка мочеиспускания.
КЛИНИЧЕСКАЯ КАРТИНА В ДИНАМИКЕ: За первые трое суток нахождения в стационаре неврологический статус стабилизировался с грубым очаговым дефицитом: тетрапарез (верхние конечности – справа дистально 2 балла, проксимально 4 балла, слева - 4 балла, нижние конечности – 0 баллов), проводниковая гипестезия с уровня Th4, нарушение тазовых функций по типу задержки. На фоне лечения уменьшилась выраженность пареза в правой руке дистально до 2-3 баллов, другая очаговая симптоматика – без изменений.
В дальнейшем пациент переведен в НМИЦ нейрохирургии им. Бурденко, проведено оперативное вмешательство, удаление интрамедуллярной сосудистой мальформации на уровне С5-С6 позвонков. Послеоперационный период без осложнений. Отмечалась положительная динамика – возникновение парестезий в ногах и спине, возникновение движений в пальцах правой кисти.
После оперативного лечения пациент проходил курс реабилитации в КБ №1. Достигнуто уменьшение пареза в руках (справа проксимально близко к 5 баллам, в кисти 2.5-3 балла, слева - 4.5-5 баллов), сохраняется глубокий нижний парапарез (0-1 балл) и тазовые нарушения по типу задержки.
ВЫВОДЫ: Данный клинический случай ярко демонстрирует необходимость проведения нейровизуализации при дорсопатиях, тем более, при обращении к мануальному терапевту или другому специалисту, использующему при лечении различные локальные техники. И с большой степенью вероятности, принятие на подобное лечение только после проведения нейровизуализации является показателем высокого уровня образования и высокого уровня ответственности специалиста.
Ещё больше полезной информации на нашем Телеграм-канале
"