Щитовидная железа: заболевания, их причины и способы лечения

Щитовидная железа: заболевания, их причины и способы лечения

В большинстве случаев щитовидная железа не нуждается в профилактическом контроле у эндокринолога. Если человека ничего не беспокоит, то достаточно проходить диспансерный осмотр у терапевта. После осмотра терапевт, если есть необходимость, направляет пациентов на консультацию к эндокринологу.
Самостоятельно посетить эндокринолога необходимо, если у Вас имеется отягощенный семейный анамнез по заболеваниям щитовидной железы или любых других эндокринных желез и при наличии жалоб.
Как эндокринолог ставит диагноз?
Эндокринолог тщательно соберет анамнез, проведет физикальное обследование и пальпацию щитовидной железы. При необходимости назначит лабораторные и инструментальные исследования. По показаниям — консультацию других специалистов.
К лабораторным анализам относятся:
- гормональное исследование (ТТГ, свободный Т4, свободный Т3, АТ к ТПО, ТГ, АТ к ТГ, АТ к рТТГ и другие) – назначаются только после осмотра врачом эндокринологом!
- клинический анализ крови (по показаниям)
- биохимический анализ крови (по показания)
К инструментальным методам исследования щитовидной железы относятся:
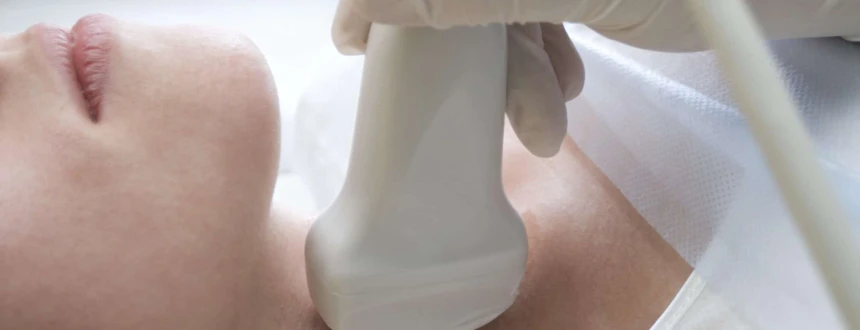
- УЗИ щитовидной железы,
- Сцинтиграфия щитовидной железы
- Тонкоигольная аспирационная биопсия щитовидной железы.
Лечение щитовидной железы. Методы
Лечение заболеваний щитовидной железы включает в себя:
- консервативное лечение (терапия препаратами йода, заместительная терапия левотироксином натрия, антитиреоидные препараты, глюкокортикоиды),
- хирургическое (удаление щитовидной железы — тиреоидэктомия),
- лучевая терапия — лечение с помощью радиоактивного йода.
Каковы причины заболеваний и как предотвратить болезнь?
К причинам заболеваний щитовидной железы относят:
- дефицит йода,
- наследственную предрасположенность (генетические изменения),
- приём некоторых лекарственных препаратов,
- факторы окружающей среды.
Наиболее частой причиной, является дефицит йода, он обладает многочисленными негативными последствиями в отношении развития и формирования организма человека, особенно на этапе внутриутробного развития и в раннем детском возрасте.
Дефицит йода в питании приводит к развитию следующих заболеваний щитовидной железы:
- диффузный нетоксический зоб, узловой/многоузловой зоб,
- тиреотоксикоз вследствие функциональной автономии щитовидной железы/токсической аденомы щитовидной железы,
- субклинический гипотиреоз вследствие йодной недостаточности.
Основными природными источниками йода для человека являются продукты растительного и животного происхождения. Любая морская рыба: лосось, кета, горбуша, семга, форель, пикша, минтай, камбала, мойва, сельдь, треска, морской окунь, палтус, тунец и др., морские водоросли, кальмары, креветки, мидии, устрицы, омары и т.д.
- 90 мкг – для детей до 5 лет,
- 120 мкг – для детей с 5 до 12 лет,
- 150 мкг – для детей с 12 лет и взрослых,
- 250 мкг — для беременных и кормящих женщин.
Для массовой профилактики йододефицитных состояний используется йодированная поваренная соль, содержащая фиксированное количество йода.
Помните, если у Вас уже есть жалобы, которые могут свидетельствовать о проблемах с щитовидной железой, решение о коррекции рациона должен принимать врач. Предварительная консультация эндокринолога и обследование обязательны. Берегите своё здоровье!
"