Панкреатит: симптомы, причины, лечение ➡ Киев
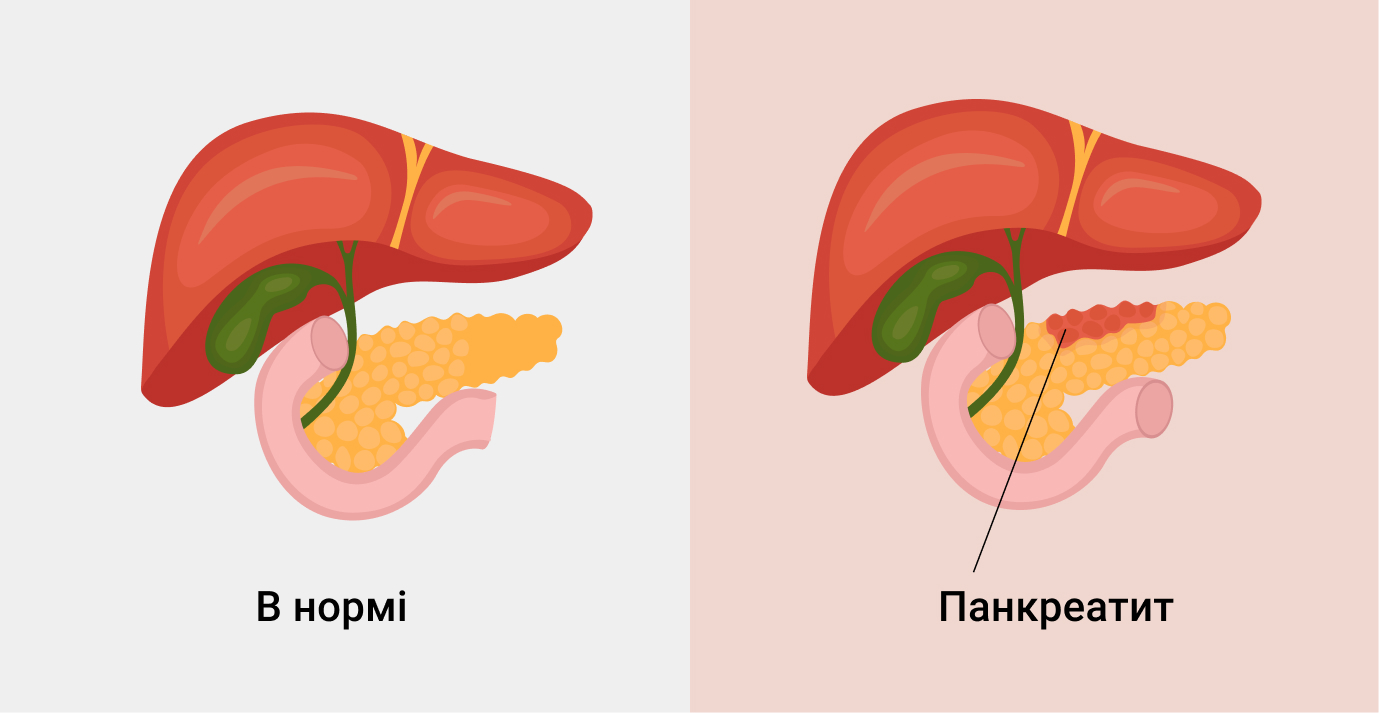
Излечим ли панкреатит?

Панкреатит — это патологическое состояние поджелудочной железы воспалительного характера. Для него характерны постепенное замещение паренхиматозной ткани органа соединительной, что, в свою очередь, провоцирует недостаточность функций органа. На данный момент, во всем мире наблюдается увеличение числа людей, у которых есть в анамнезе такая медицинская проблема как панкреатит.
Відкрити ЗгорнутиТипы заболевания
Панкреатит подразделяется на:
Острый панкреатит.
Это воспаление поджелудочной железы, для которого специфичны: острое течение, нарушение ферментативного обмена, некротическое поражение клеток органа с последующей его дистрофией.
Хронический панкреатит.
Состояние, которое развивается как следующая стадия острого панкреатита или вследствие воздействия различных этиологических факторов. Неестественному состоянию сопутствует деструкция тканей ПЖ и фиброз.
Причины возникновения, развитие и течение заболевания
Развитие такой медицинской проблемы как острый панкреатит напрямую связано с воспалительными заболеваниями желчных путей и с ЖКБ. Наличие общей ампулы у протока ПЖ и желчного, при определенных условиях, играет негативную роль. При некоторых условиях желчь проникает в проток ПЖ и активизирует ферменты панкреатического сока. Также, на возникновение болезненных состояний поджелудочной железы влияют:
- камнеобразование, которое может спровоцировать закупорку ампулы,
- спазм сфинктера Одди,
- нарушение кровотока в мезентериальных артериях,
- повышение давления в 12-перстной кишке (состояние может быть вызвано сильным или затяжным кашлем, рвотой и т.д.),
- нарушение оттока пищеварительного сока при закупорке протока,
- вторичные инфекционные патологии выводных протоков и прочее.
Причины панкреатита:
- алкогольная и химическая интоксикация,
- хроника желчного пузыря и его протоков, печени и других органов пищеварения,
- врожденные проблемы развития органов пищеварительной системы (в т.ч. самой поджелудочной),
- некоторые инфекции (свинка, гепатит В и др.),
- определенная медикаментозная терапия (повлиять на состояние железы могут антибиотики, сульфаниламиды, кортикостероиды, цитостатики, обезболивающие препараты и др.),
- неправильная модель питания,
- пищевая аллергия,
- наследственность, обусловленная дефектами обмена аминокислот,
- ранения и травмы в области живота и т.д.
В результате усиления выработки протеолитических ферментов в ПЖ при панкреатите провоцируется ферментативное переваривание тканей органа, которое сопровождается кровоизлияниями и жировыми некрозами.
При остром панкреатите проявляются воспаление, омертвение участков тканей органа, инфильтрация паренхимы ПЖ. При сильном, длительном воспалении в ткани железы образуются полости, заполненные гноем и некротическими массами, развивается расплавление ткани с последующим развитием фиброза. Легкие формы острого панкреатита проявляются отеком тканей ПЖ.
Хронический панкреатит, помимо отека железы, могут сопровождать и более тяжелые состояния — кровоизлияния в паренхиму, омертвение участков тканей органа, разрастание соединительной ткани, атрофия и склерозирование клеток, гиперплазия участков железы с формированием аденом, рубцовые изменения, нарушение проходимости протоков и др. В результате неестественных процессов поджелудочная уменьшается и приобретает плотную консистенцию.
Відкрити ЗгорнутиСимптоматика
Достаточно часто, панкреатит начинается неожиданно — с сильной боли в верхней половине живота. Как правило, она возникает после приема жирной пищи или большого количества алкоголя. Симптомы панкреатита легкой формы — неинтенсивные боли, дискомфорт в области эпигастрия. При этом, боль может быть опоясывающей, отдавать в область левой лопатки, в поясницу, за грудину.
Признаки панкреатита (острый период):
- бледность, синюшность и желтушность кожи и слизистых,
- вздутый живот,
- повышение температуры тела на протяжении длительного времени в пределах 37,1-38,0 по Цельсию,
- боли с сосредоточением в левом боку разной интенсивности,
- резко выраженная интоксикация (клиническая картина может отличаться в зависимости от провоцирующего фактора),
- в самом начале болезни: мягкий живот, но уже сильная болезненность (особенно, в районе расположения органа),
- более поздние стадии: симптомы перитонита или раздражение брюшины, напряженность мышц.
При развитии некротических процессов в поджелудочной железе боли очень сильные, могут привести к внезапной сердечной недостаточности и болевому шоку. Боли сопровождаются сильнейшей рвотой, слюнотечением, нарушениями дефекации.
Хронический панкреатит, симптомы:
- боль, сосредоточение которой приходится на эпигастрий и на верхнюю часть живота,
- жгучий, давящий, распирающий или сверлящий характер болей,
- при хроническом течении заболевания боль может распространяться в левую лопатку, плечо, шею, в левую подвздошную кость,
- нарушения нормальной деятельности желудка, затрудненное и/ или болезненное пищеварение,
- боли могут быть как продолжительными, так и возникать редкими приступами,
- повышенное выведение жиров из организма с калом,
- ПЖ прощупывается в виде плотного тяжа,
- желтушный цвет кожи и белков глаз,
- усиление болей после “плотного” завтрака, обеда, ужина, перекуса либо после употребления тяжелых для организма продуктов: жареное, жирное, сладкое, консервация, острое, сырые овощи и фрукты, сыры, алкоголь и др.,
- потеря веса резкая, без каких-либо предпосылок (диеты, увеличение физических нагрузок и т.д.).
Что может случиться, если вовремя не обратиться за помощью
Острый панкреатит длится несколько недель и имеет 2 итога:
- полное выздоровление — при своевременном обращении за медицинской помощью и правильно назначенном лечении,
- хронический панкреатит, у которого могут быть как длительные ремиссии (при правильных профилактических мероприятиях), так и обострения (как правило, это случается при нарушении принципов правильного питания, употреблении алкоголя, некоторых медикаментозных терапиях при лечении других болезней — потому, при наличии установленного панкреатита, не забывайте, уведомлять о наличии хроники лечащего врача, который должен скорректировать ваше лечение, чтобы избежать рецидива проблемы).
Последствия панкреатита:
- Кровотечение
- Гиповолемический шок
- Септический шок
- Желтуха
- Панкреатогенный абсцесс
- Псевдокисты
- Абсцессы и кисты поджелудочной
- Острая сосудистая недостаточность
- Смерть больного вследствие шока, присоединившихся осложнений и инфекций
Продолжительный панкреатит вызывает анатомические изменения протока поджелудочной железы, изменения в соседних органах и тканях (сужение 12-перстной кишки, желчного протока, тромбоз вен, выпоты в полости).
Диагностика
Диагностика панкреатита состоит из нескольких этапов. Это — то заболевание, при подозрении на которое, важен, в первую очередь, комплексный подход. При постановке диагноза используется: изучение истории болезни, сбор анамнеза, физикальное обследование пациента, изучение результатов исследований.
Исследования в лаборатории, которые могут понадобится:
- общий анализ крови,
- общий анализ мочи,
- ИФА,
- определение уровня глюкозы в крови,
- глюкозотолерантный тест,
- коагулограмма,
- биохимический анализ крови (особенно, исследование сывороточного альбумина),
- копрологический анализ.
Дополнительные методы для выявления нарушений внешних функций железы — тест Лунда, секретин-панкреозиминовый и пептидный тесты.
Лабораторные анализы помогают обнаружить воспаление, оценить его активность и определить степень нарушения функционирования органа.


Инструментальные методы диагностики панкреатита:
- гастроскопия,
- эзофагогастродуоденоскопия,
- внутривенная холеграфия,
- рентгенография (дуоденография),
- УЗИ органов брюшной полости,
- радионуклидная холецистография,
- компьютерная томография (исследование используется при недостаточной информативности УЗИ и рентген-диагностики),
- ЭРХПГ (позволяет обнаружить нарушения протоков поджелудочной железы).
УЗИ органов брюшной полости помогает установить состояние желчного, его протоков, печени, а также размеры, контуры, структуру, наличие новообразований, камней и т.д. самой поджелудочной.
При постановке диагнозов воспалений поджелудочной железы проводится сравнение симптомов и результатов диагностических исследований с язвой желудка и 12-перстной кишки, энтеритом, колитом, холециститом, абдоминальной ишемической болезнью (АИС), раком железы, чтобы исключить наличие перечисленных заболеваний.
Відкрити ЗгорнутиЛечебные мероприятия
Лечение при панкреатите проводится с учетом этиопатогенеза, вида и симптоматических проявлений заболевания. При тяжелом состоянии пациента, сильнейших болях показана обязательная госпитализация в стационар.
Лечение при панкреатите без применения хирургии:
- лекарственное блокирование боли,
- голодание в течение 3-5 дней (для естественного снижения секреции ПЖ),
- антиферментативная терапия для потери протеолитическими ферментами активности,
- нормализация баланса жидкости и электролитов,
- противомикробная терапия (при присоединении инфекции),
- заместительная терапия,
- профилактика развития осложнений.
Операция показана при развитии гнойных процессов, воспалении брюшины, геморрагическом панкреонекрозе, подозрении на онкологию, холедохолитиазе и иных патологиях, которые затрудняют отток панкреатического секрета и несут опасность для жизни человека здесь и сейчас.
Відкрити ЗгорнутиКак не допустить появления болезни и дальнейших обострений после лечения
Основная профилактика панкреатита заключается в отказе от злоупотребления спиртосодержащими и энергетическими напитками, курения. Также, важно вовремя лечить болезни пищеварительной системы, следование правилам ЗОЖ и откорректировать гастрономические привычки. Для этого нужно:
- вовремя обращаться за врачебной помощью — не игнорировать проблемы органов ЖКТ,
- приучить себя к дробному питанию,
- не переедать и употреблять пищу только в теплом виде,
- полностью исключить из своего рациона жирные, жареные и острые блюда, даже в небольшом количестве,
- употреблять меньше молочных продуктов,
- не употреблять алкоголь (в любом количестве, если есть наследственность или уже установленный диагноз), сладкие напитки (независимо от содержания в них газа),
- исключить из питания наваристые бульоны, консервированные продукты, майонез, фруктовые нектары, соления, кофе и шоколад,
- отказаться от продуктов быстрого приготовления, полуфабрикатов, а также продуктов, которые повышают газообразование,
- исключить из своей жизни стрессовые ситуации.
Помните, панкреатит — не приговор, если ответственно относиться к своему здоровью и обращаться за помощью к настоящим специалистам, а не заниматься самолечением по рецептам бабушек.
Записаться на консультацию к гастроэнтерологу, пройти комплексное обследование и лечение панкреатита в Киеве (районы Оболонь и Печерск) вы можете в клиниках МЕДИКОМ. Звоните по телефонам, указанным на сайте клиники! Мы с радостью ответим на все ваши вопросы.
Відкрити ЗгорнутиВопрос-Ответ
Как определить панкреатит или гастрит?
Для диагностики панкреатита или исключения воспаления поджелудочной железы необходимо выполнение УЗИ брюшной полости и биохимического анализа крови. Гастрит выявляется при помощи гастроскопии.
Почему при панкреатите вздувается живот?
При панкреатите нарушается выработка панкреатического сока, и из-за дефицита ферментов пища не переваривается правильно. Частички непереваренной еды поступают в кишечник и бактерии начинают их активно разлагать. В итоге в кишечнике начинаются бродильные и гнилостные процессы, которые сопровождаются выделением газов и приводят к развитию метеоризма и вздутию живота.
Какое питание при панкреатите?
Процесс лечения диагностированного панкреатита требует назначения диеты, отталкиваясь от характера развития заболевания. В острой фазе болезни рекомендуется несколько дней соблюдать лечебное голодание. После снижения болей в рацион могут вводиться протертые овощные супы, жидкие каши, а также куриные и рыбные паровые котлеты. Рацион должен расширяться постепенно по рекомендациям врача. В дальнейшем пациенту назначается диета № 5. Рацион должен быть с повышенным содержанием белка, с ограничением жиров и соли (до 5-6 г). Блюда готовятся на пару, путем отваривания или запекания. Пищу следует принимать небольшими порциями 6-7 раз в день. Составить диету при панкреатите, учитывая все особенности состояния здоровья, помогут рекомендации диетолога.
Как лечить панкреатит у детей?
Лечение панкреатита у детей назначается детским гастроэнтерологом после детального обследования ребенка. При острой форме заболевания рекомендуется наблюдение в стационаре.
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
"

