Панкреатит: симптомы и лечение у взрослых, причины, виды, диагностика, осложнения и профилактика панкреатита

Панкреатит
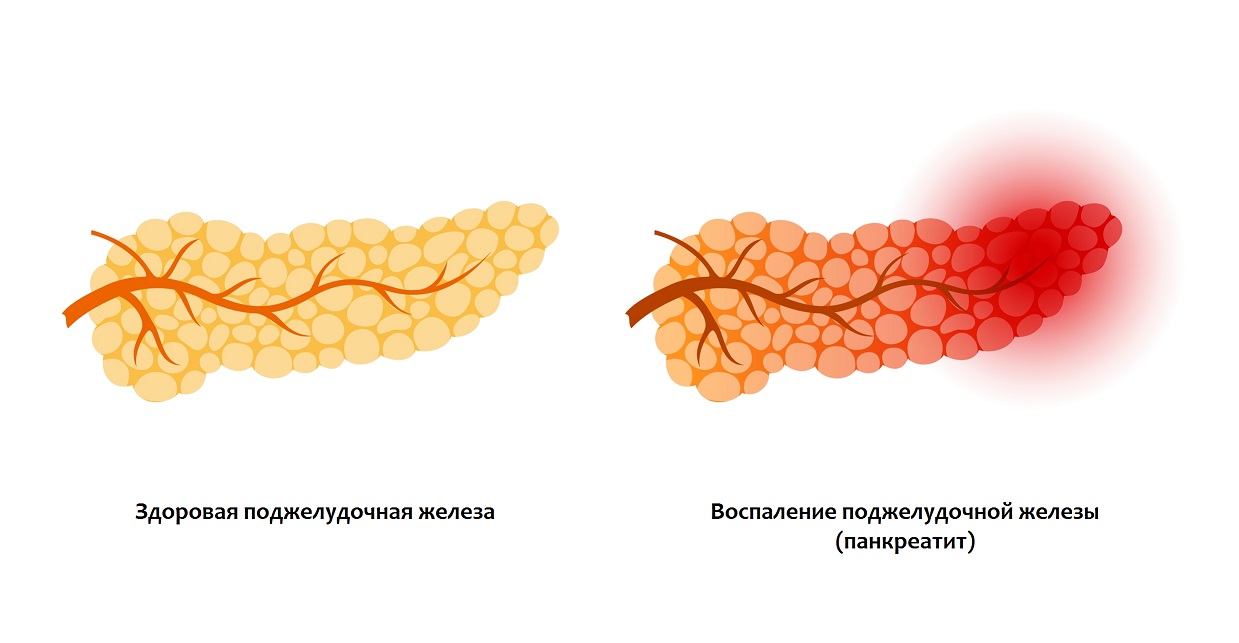
Панкреатит — это воспаление поджелудочной железы, которое может протекать в острой и хронической форме, всегда сопровождается болью и признаками нарушения пищеварения. Название болезни происходит от латинского слова pancreas, что означает «поджелудочная железа», и окончания itis, которое означает «воспаление». Острый панкреатит — третья по частоте причина госпитализации людей в хирургический стационар, в год им заболевают от 200 до 800 человек из миллиона. Острым панкреатитом чаще страдают мужчины в возрасте 39-70 лет, в подавляющем большинстве случаев болезнь развивается на фоне злоупотребления алкоголем.
Хронический панкреатит, ХП — чаще всего исход острой формы болезни, длительное и вялотекущее воспаление поджелудочной железы с периодами нормального самочувствия и ухудшения с болевым синдромом. Хроническое воспаление приводит к необратимым изменениям железы, стойкому нарушению пищеварения, вынуждает человека постоянно соблюдать диету и принимать лекарства. Хронический панкреатит встречается чаще острого — в год заболевает 2500-2700 человек из миллиона. Мужчины болеют ХП чаще женщин, как и при острой форме болезни, это тоже связано с длительным употреблением алкоголя.
Основные услуги
Первичный прием гастроэнтеролога (осмотр, консультация) Повторный прием гастроэнтеролога (осмотр, консультация) Прием гастроэнтеролога краткий Прием гастроэнтеролога профилактический (осмотр, консультация)Причины и факторы риска возникновения панкреатита
Причина панкреатита — повреждение клеток поджелудочной железы собственными, излишне активными ферментами, происходит это под влиянием множественных факторов риска. Повреждение клеток запускает процесс воспаления, железа отекает и перестает выполнять свою функцию. Массивное разрушение клеток сопровождается острой болью и признаками интоксикации организма.
К факторам риска воспаления поджелудочной железы относят:
- избыточное употребление алкогольных напитков,
- пристрастие к жирной, острой, тяжелой пище,
- длительный прием некоторых лекарств — оральные контрацептивы, стероиды, цитостатики,
- регулярные травмы живота в области поджелудочной железы,
- хроническая желчекаменная болезнь,
- хроническое воспаление других пищеварительных органов — желудка, двенадцатиперстной кишки,
- врожденные или приобретенные дефекты поджелудочной железы,
- вирусные инфекции — свинка, энтеровирусная инфекция,
- бактериальные инфекции, чаще всего пищевые отравления.
Наиболее значимым фактором риска панкреатита является злоупотребление алкоголем — по этой причине болезнь развивается в 60-70% случаев. Установлено, что для формирования хронического воспаления поджелудочной железы достаточно всего 60-80 мл алкогольных напитков ежедневно на протяжении 10 лет.
Классификация панкреатита
Классификация панкреатита включает основные характеристики болезни: причины возникновения, характер течения, выраженность симптомов.
Виды панкреатита по характеру течения:
- острый — возникает впервые и продолжается до 3 месяцев,
- хронический — человек страдает этим заболеванием на протяжении нескольких лет.
Классификация заболевания по причине возникновения:
- наследственный — развивается на фоне врожденных дефектов поджелудочной железы или ее ферментов,
- приобретенный — связан с действием алкоголя, токсичных лекарств, травм живота,
- аутоиммунный — развивается на фоне патологической реакции иммунитета на собственные ткани организма.
Классификация по преобладающим симптомам:
- болевой — на первый план выходит боль, характерно для острой формы болезни,
- диспептический — преобладают тошнота и рвота, диарея, более характерно для хронической формы,
- смешанный — присутствуют и боль, и признаки нарушения пищеварения.
Код заболевания по МКБ-10
Код по МКБ-10 для алкогольного панкреатита — К86.0. Код по МКБ-10 для других видов панкреатита у взрослых — К86.1.
Симптомы панкреатита у взрослых
Симптомы панкреатита у мужчин и женщин одинаковы, обусловлены разрушением клеток железы и недостатком пищеварительных ферментов в двенадцатиперстной кишке. Выраженность клинической картины зависит от объема пораженного участка железы, исходного состояния здоровья человека.
Признаки острого панкреатита
Острый панкреатит развивается внезапно, у людей, никогда ранее не страдавших от воспаления поджелудочной железы. Основной симптом острого панкреатита — нестерпимая боль, которая причиняет сильные страдания человеку. Больной буквально не может найти себе места и положения, которые бы облегчили его самочувствие. Боль носит режущий характер, ее локализация зависит от воспаленного участка железы — в левом подреберье, под ложечкой, или опоясывающая.
Также к симптомам острого панкреатита относятся:
- тошнота и многократная рвота, после которой не наступает облегчение,
- подъем температуры тела до 38 градусов и более,
- пожелтение белков глаз,
- возможны точечные кровоизлияния на коже.
Общее состояние больных острым панкреатитом тяжелое, человек полностью утрачивает работоспособность, а иногда даже не может самостоятельно обслуживать себя.
Симптоматика хронического панкреатита
Хронический панкреатит — в большинстве случаев исход острой формы болезни, возникает на фоне необратимых повреждений ткани поджелудочной железы. Для заболевания характерно волнообразное течение с периодами обострений и улучшений самочувствия. Обострения возникают на фоне нарушения диеты, стресса, физической перегрузки.
Симптомы хронического панкреатита зависят от стадии его течения. В период ремиссии, при условии соблюдения диеты, человека практически ничего не беспокоит. Для панкреатита в стадии обострения характерны выраженный болевой синдром и признаки нарушения пищеварения. Боль при хроническом панкреатите появляется у 80-90% пациентов, характеризуется следующими признаками:
- усиливается во время еды,
- уменьшается в положении сидя, при наклоне туловища вперед,
- интенсивность боли зависит от объема поражения железы, чаще она умеренная.
Для хронического панкреатита характерны признаки нарушения пищеварения, которые связаны с недостатком ферментов поджелудочной железы:
- вздутие живота,
- урчание в животе,
- обильные и болезненные газы,
- диарея с пластичными, жирными каловыми массами,
- тошнота, иногда рвота.
Общее состояние больных хроническим панкреатитом в период обострения заметно ухудшается, но не настолько сильно, как при острой форме болезни. Человек способен самостоятельно обслуживать себя, некоторые даже продолжают ходить на работу.
Хотите, мы вам перезвоним? Оставьте заявку, и мы подробно ответим на все ваши вопросыДиагностика панкреатита
Диагноз «панкреатит» выставляет терапевт или гастроэнтеролог. Первоначально врач опрашивает человека, выясняет степень ухудшения его самочувствия, сроки появления симптомов. Затем доктор проводит осмотр: оценивает цвет кожи и слизистых, пальпирует живот.
Для определения причины заболевания, степени тяжести, наличия осложнений гастроэнтеролог назначает лабораторное и инструментальное обследование. К лабораторной диагностике относятся следующие виды анализов:
- общий анализ крови укажет на признаки воспаления,
- биохимический анализ крови определяет уровень ферментов поджелудочной железы, которые при остром панкреатите будут завышены в десятки и сотни раз, а при хронической форме заболевания увеличиваются умеренно,
- общий анализ мочи покажет панкреатическую амилазу, которая у здорового человека через почки не выделяется,
- исследование крови на различные инфекции, которые могли вызвать воспаление поджелудочной железы.
Более значимыми для диагностики панкреатита являются инструментальные методы обследования:
- ультразвуковое исследование поджелудочной железы, которое определяет ее воспаление,
- обзорный рентгенографический снимок брюшной полости, с помощью которого можно обнаружить жидкость в животе,
- компьютерная и магнитно-резонансная томография помогают точно определить воспаленный участок железы, поражение соседних органов.
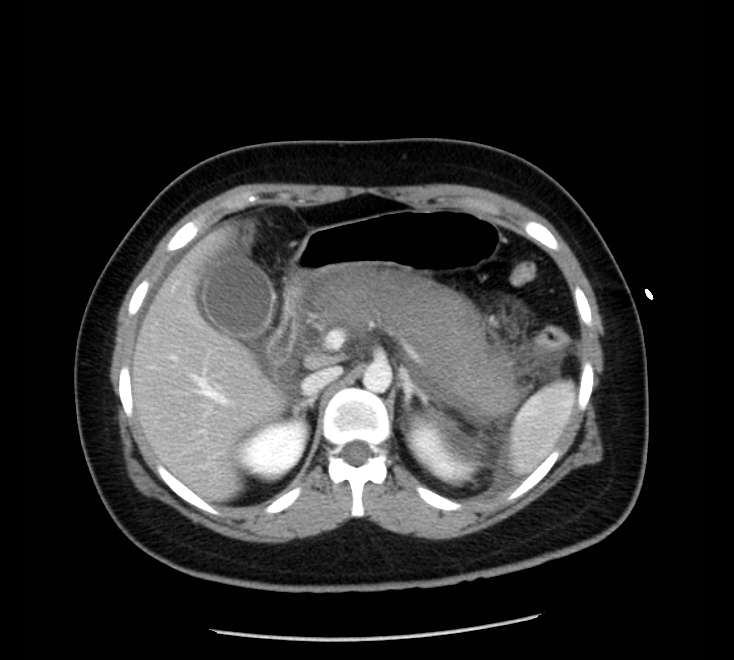
Признаки острого панкреатита на КТ. Источник: Radiopaedia.org
Методы лечения панкреатита
Тактика лечения панкреатита зависит от характера его течения и выраженности симптомов, тяжести состояния больного. Лечение острого панкреатита всегда проводится в условиях стационара, применяют консервативные и хирургические методы. Лечение хронического панкреатита допускается проводить дома, если человек чувствует себя относительно нормально и нет признаков осложнений. При тяжелом обострении ХП рекомендована госпитализация в стационар.
Консервативные
При остром панкреатите возможно лишь кратковременное консервативное лечение, если оно не дает положительного результата в течение 1-2 дней, следует переходить к хирургическим методам. Принципы консервативного лечения острого панкреатита у взрослых:
- строгий постельный режим,
- холод на область живота,
- абсолютный голод на 1-2 дня,
- обезболивающие препараты,
- внутривенное введение растворов для устранения интоксикации,
- средства для блокировки панкреатических ферментов,
- антибиотики при подозрении на инфекционные осложнения.
Важное значение в консервативном лечении хронического панкреатита имеет диета. Больным рекомендован лечебный стол №5п, его основные принципы:
- исключение жирной и жареной пищи,
- исключение острых блюд, маринадов,
- ограничение крепких мясных и рыбных бульонов,
- дробное питание,
- исключение алкоголя, газированных напитков.
Медикаментозное лечение хронического панкреатита включает следующие группы препаратов:
- обезболивающие средства,
- панкреатические ферменты (противопоказаны в период обострения болезни),
- ингибиторы протонной помпы для защиты железы от влияния желудочного сока,
- антибиотики при наличии инфекционных осложнений.
Хирургические
Хирургическое вмешательство при остром панкреатите показано, если лечение медикаментами не приводит к улучшению самочувствия больного, есть признаки развития осложнений. Варианты хирургического лечения:
- дренирование кист и абсцессов,
- удаление некротизированных участков железы,
- рассечение протока железы и удаление из него камней,
- остановка кровотечения из поврежденных сосудов.
Хирургическое лечение ХП показано при развитии осложнений:
- боли, не исчезающие после медикаментозной терапии,
- повышение давления в протоках железы,
- кисты,
- камни в протоках,
- рак.
Осложнения панкреатита
Острый панкреатит более опасен, чем хронический, так как сопровождается высоким риском осложнений:
- попадание в воспаленную железу бактерий из кишечника приводит к образованию в ней абсцессов,
- выброс бактерий в кровь приводит к токсическому шоку и развитию сепсиса,
- массивное разрушение железы ферментами вызывает ее некроз,
- инфекция может попадать в другие органы и вызывать образование гнойников,
- прорыв абсцессов в брюшную полость приводит к развитию перитонита.
Вероятность летальных исходов при остром панкреатите без лечения довольно высока, достигает 15-30%.
Осложнения хронического панкреатита развиваются постепенно, легче поддаются контролю и сопровождаются меньшим риском летального исхода.
- Поджелудочная железа вырабатывает инсулин, который отвечает за регуляцию уровня глюкозы в крови. Установлено, что у 70% пациентов с хроническим панкреатитом в течение 10 лет развивается сахарный диабет.
- Частые приступы обострений хронического панкреатита сопровождаются инфекционными осложнениями.
- Длительное течение ХП с частыми обострениями повышает вероятность развития рака поджелудочной железы. Установлено, что после пяти лет болезни риск рака возрастает в 8 раз.
Профилактика панкреатита
Избежать развития панкреатита помогают меры профилактики, направленные на снижение влияния факторов риска:
- ограничение или полное исключение употребления алкоголя,
- сбалансированное здоровое питание,
- регулярные физические нагрузки, занятия спортом,
- предотвращение травм поджелудочной железы.
Информация предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста.
Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Источники:
- Грекова Н.М. Острый панкреатит: современные концепции хирургического лечения / Н.М. Грекова [и др.] // Новости хирургии. - 2020. - Т. 28. - № 2. - С. 197-206.
- Григорьева И.Н. Факторы риска панкреатита и рака поджелудочной железы / И.Н. Григорьева, О.В. Ефимова // Терапевтический архив. - 2021. - № 93 (8). - С. 876-882.
- Казюлин А.Н. Этиология хронического панкреатита / А.Н. Казюлин // Экспериментальная и клиническая гастроэнтерология. - 2013. - № 11. - С. 3-6.
- Прядко А.С. Хирургия хронического панкреатита / А.С. Прядко // Вестник хирургии имени И. И. Грекова. - 2014.
- Ряскин А.Н. Хронический панкреатит / А.Н. Ряскин, В.Н. Петров // Медицинская сестра. - 2010. - № 4.
- Салихов И.Г. Алкогольный панкреатит / И.Г. Салихов // Практическая медицина. - 2003. - № 4. - С. 11-13.
- Хатьков И.Е. Ранняя диагностика хронического панкреатита / И.Е. Хатьков [и др.] // Альманах клинической медицины. - 2022. - № 50 (6). - С. 349-356.
- Щастный А.Т. Современные принципы диагностики и лечения хронического панкреатита / А.Т. Щастный // Вестник ВГМУ. - 2017. - Т. 16. - № 5. - С. 7-20.

Терапевт высшей квалификационной категории, кардиолог, гастроэнтеролог, врач функциональной диагностики, заведующий отделением терапии
"
