Рак поджелудочной железы - причины появления, симптомы заболевания, диагностика и способы лечения

Рак поджелудочной железы
Рак поджелудочной железы: причины появления, симптомы, диагностика и способы лечения.
Определение
Рак поджелудочной железы – это злокачественная опухоль, исходящая из эпителия поджелудочной железы, которая является важным органом пищеварительной системы. Она вырабатывает панкреатический сок, который содержит пищеварительные ферменты для переваривания жиров, белков и углеводов, а также ионы бикарбоната, участвующие в нейтрализации кислого желудочного химуса – содержимого желудка, смешанного с желудочным соком. За сутки поджелудочная железа вырабатывает 1-2 литра панкреатического сока.
Кроме того, поджелудочная железа обладает эндокринной функцией, то есть способна продуцировать гормоны и выделять их в кровь. К основным гормонам поджелудочной железы относятся инсулин и глюкагон, оказывающие разнонаправленное действие, а также грелин.
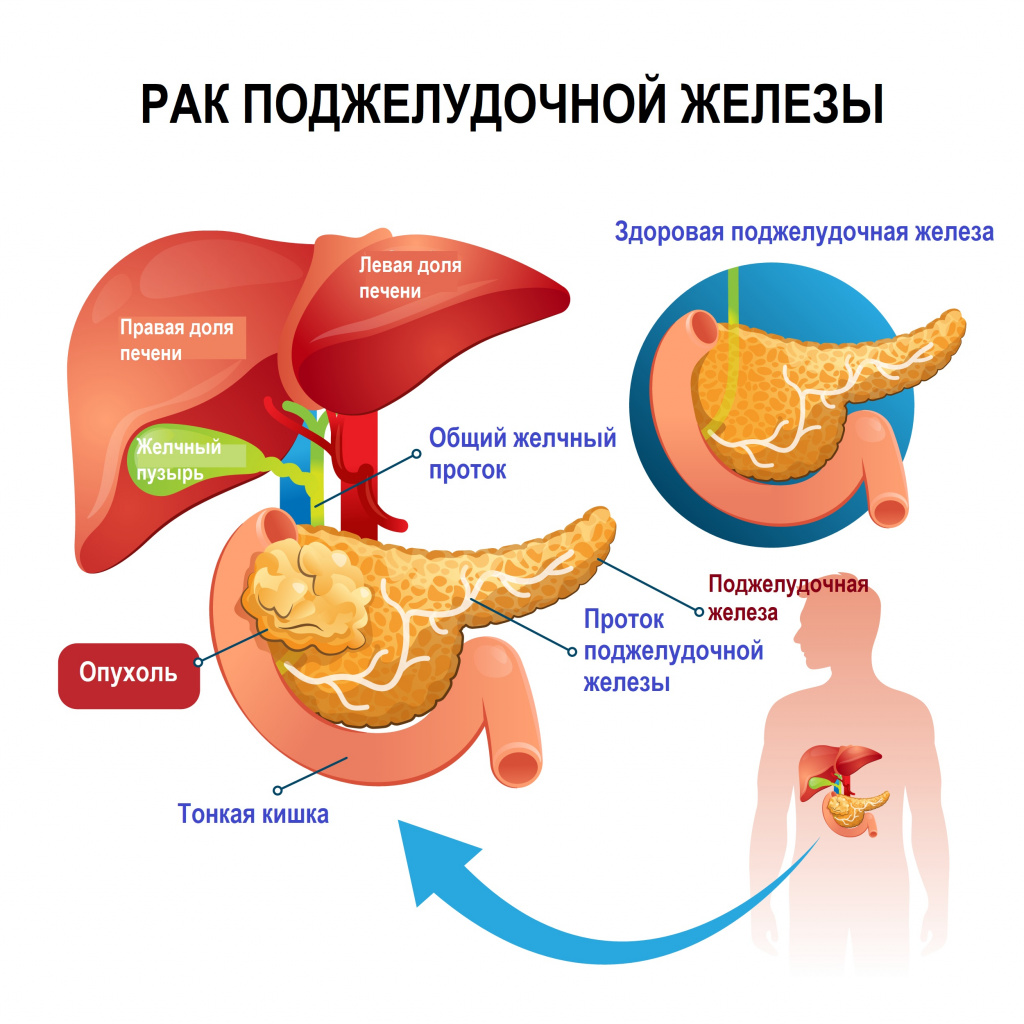
В строении поджелудочной железы выделяют три анатомических отдела – головку, тело и хвост. Чаще онкологический процесс поражает головку железы, на втором месте стоит рак тела и реже всего встречается рак хвоста поджелудочной железы.
Рак поджелудочной железы имеет, как правило, неблагоприятный прогноз и находится на пятом месте в структуре смертности от онкологических заболеваний в России, уступая раку легкого, желудка, ободочной кишки и молочной железы.
Средний возраст заболевших мужчин – 65,2 года, женщин – 70,3 года. Показатели заболеваемости этим видом рака составляют среди мужчин – 9,26, среди женщин – 5,49 на 100 тысяч населения. Прирост показателей заболеваемости раком поджелудочной железы среди мужчин за предшествующие 10 лет составил 11,45%, среди женщин – 22,3%, а прирост показателей смертности за 10 лет составил 2,58% среди мужчин и 5,64% среди женщин.
Причины возникновения рака поджелудочной железы
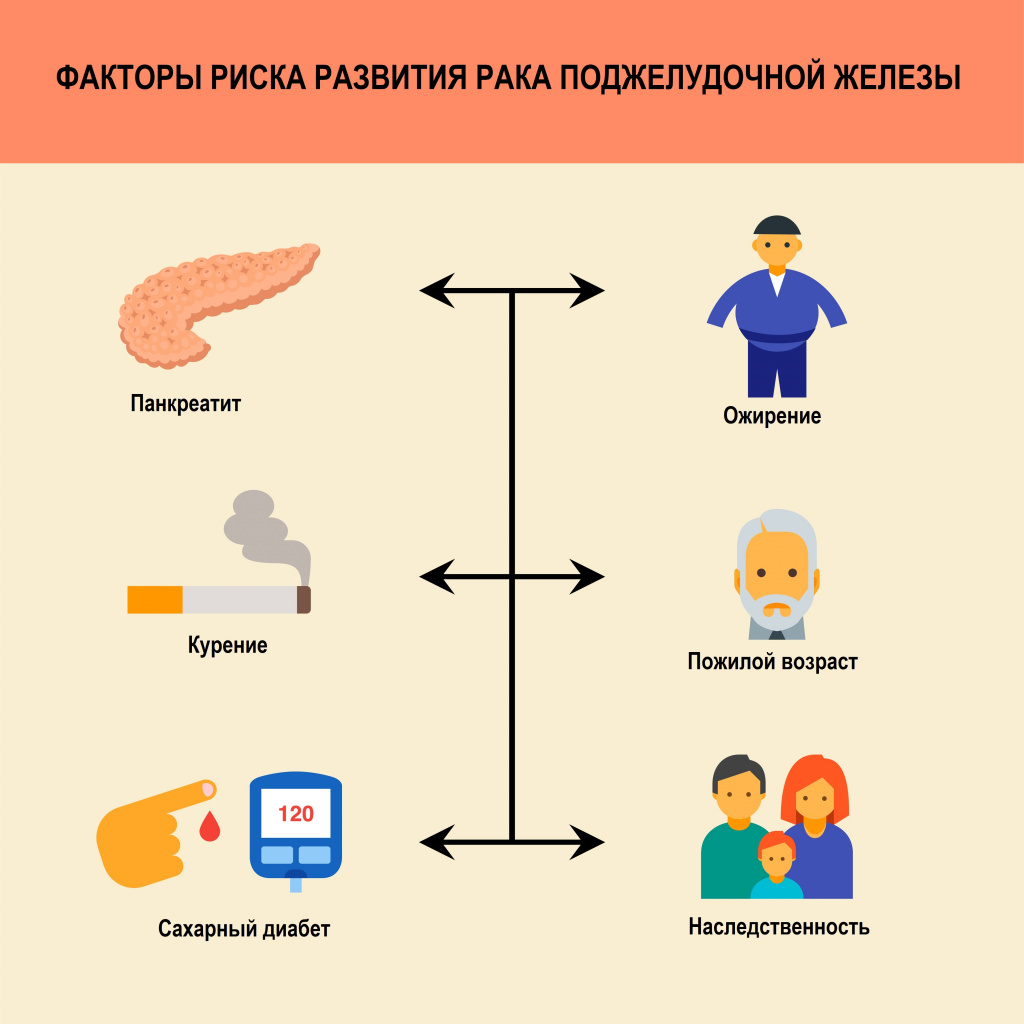
В 10% случаев развитие заболевания связано с наличием наследственных синдромов. Наиболее распространенные – синдром Пейтц-Егерса, синдром Линча и синдром наследования рака молочной железы и яичников, связанный с мутациями генов BRCA.
В 90% случаев злокачественное новообразование поджелудочной железы возникает из-за случайных или обусловленных вредными внешними факторами генетических «поломок» в изначально здоровых клетках организма.
В качестве фактора риска выделяют курение – у 1-2% курильщиков развивается рак поджелудочной железы. Специалисты признают, что табакокурение удваивает риск развития рака поджелудочной железы.
Кроме того, одним из основных факторов, предрасполагающих к развитию панкреатического рака, является сахарный диабет. Так, по данным метаанализа, включившего 9220 больных, было показано, что риск рака поджелудочной железы на фоне сахарного диабета 2 типа выше на 60%, чем без сахарного диабета. Хронический панкреатит увеличивает риск развития протокового рака поджелудочной железы в 20 раз.
Другими возможными факторами риска являются недостаток витамина D3, злоупотребление алкоголем, ожирение, низкая физическая активность. К предраковым заболеваниям относятся панкреатические внутриэпителиальные неоплазии, внутрипротоковые папиллярные муцинозные опухоли и муцинозные кистозные опухоли.
Классификация заболевания
Существует обширная международная гистологическая классификация опухолей, разделяющая их в зависимости от изменений, происходящих в клетках и тканях. Согласно ей, изменения могут быть доброкачественнными, предзлокачественными и злокачественными. 95% всех злокачественных экзокринных новообразований поджелудочной железы составляет протоковая аденокарцинома и ее более редкие варианты – железистоплоскоклеточный рак, коллоидный рак (муцинозный некистозный рак), гепатоидный рак, медуллярный рак, перстневидно-клеточный рак, недифференцированный рак, недифференцированный рак с остеокластоподобными гигантскими клетками.
К остальным 5% относятся:
- ацинарноклеточная карцинома,
- ацинарноклеточная цистаденокарцинома,
- внутрипротоковая папиллярная муцинозная опухоль, ассоциированная с инвазивной высоко-, умеренно-, низкодифференцированной протоковой аденокарциномой,
- смешанный ацинарно-протоковый рак,
- смешанный ацинарно-нейроэндокринный рак,
- смешанный ацинарно-нейроэндокринно-протоковый рак,
- смешанный протоково-нейроэндокринный рак,
- муцинозная кистозная опухоль, ассоциированная с инвазивной высоко-, умеренно-, низкодифференцированной протоковой аденокарциномой,
- панкреатобластома,
- серозная цистаденокарцинома,
- солидно-псевдопапиллярная опухоль.
Первичная опухоль (T):
- Тx – недостаточно данных для оценки первичной опухоли,
- Tis – carcinoma in situ – опухоль на начальных стадиях развития, скопление гистологически измененных клеток без прорастания в подлежащую ткань,
- T1 – опухоль ограничена поджелудочной железой до 2 см в наибольшем измерении,
- T1A – опухоль до 0,5 см в наибольшем измерении,
- T1B – опухоль больше 0,5 см, но не более 1 см в наибольшем измерении,
- T1С – опухоль больше 1 см, но не более 2 см в наибольшем измерении,
- NХ – недостаточно данных для оценки регионарных лимфоузлов,
- N0 – нет признаков метастатического поражения регионарных лимфоузлов,
- N1 – наличие метастазов в 1-3 регионарных лимфоузлах,
- N2 – наличие метастазов в 4 или более регионарных лимфоузлах.

- M0 – нет отдаленных метастазов,
- M1 – наличие отдаленных метастазов.
Протоковый рак поджелудочной железы характеризуется более выраженными симптомами и скоростью течения по сравнению с остальными формами. Симптомы рака поджелудочной железы могут быть обусловлены собственно самой первичной опухолью поджелудочной железы, ее прорастанием в окружающие ткани, развитием метастазов, а также вовлечением желчных протоков, протоков поджелудочной железы, двенадцатиперстной кишки.
При раке поджелудочной железы отмечается анорексия, похудание, слабость, проявления сахарного диабета (увеличение сахара в крови), железодефицитной и В-12 анемии, иммунной недостаточности, паранеопластического синдрома. Симптомами заболевания являются болевой синдром различной интенсивности, характера и локализации, скопление жидкости в брюшной полости (асцит), увеличение печени (гепатомегалия) и нарушение ее функции, увеличение желчного пузыря. Часто развивается механическая желтуха (как правило, при раке головки поджелудочной железы), кроме того, могут наблюдаться холангит (воспаление желчного протока), геморрагические проявления, проявления дуоденальной непроходимости и другие осложнения.
Возможны функциональные расстройства желудочно-кишечного тракта в виде отрыжки, тошноты, рвоты, диареи, запора, метеоризма.
При развитии инфекционного воспаления в желчных протоках и в желчном пузыре, при панкреатите, распаде опухоли, нагноении в полостях кистозных опухолей поджелудочной железы может отмечаться лихорадка.
Диагностика рака поджелудочной железы
Пациентам с подозрением на рак поджелудочной железы рекомендованы следующие исследования:
№ 1555 Клинический анализ кровиКлинический анализ крови: общий анализ, лейкоформула, СОЭ (с обязательной «ручной» микроскопией мазка крови ) B03.016.003 (Номенклатура МЗ РФ, Приказ №804н) Синонимы: Общий анализ крови (ОАК), Гемограмма, КАК, Развернутый анализ крови. Full blood count, FBC, Complete Blood Count (CBC), Hemogram, CBC with White Blo.
"