Рак почки | Статьи клиники УРО-ПРО

Рак почки




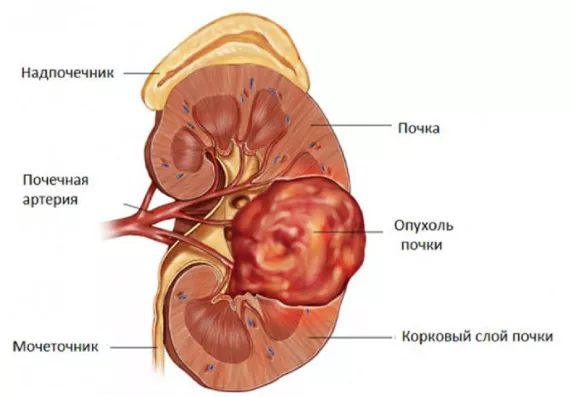
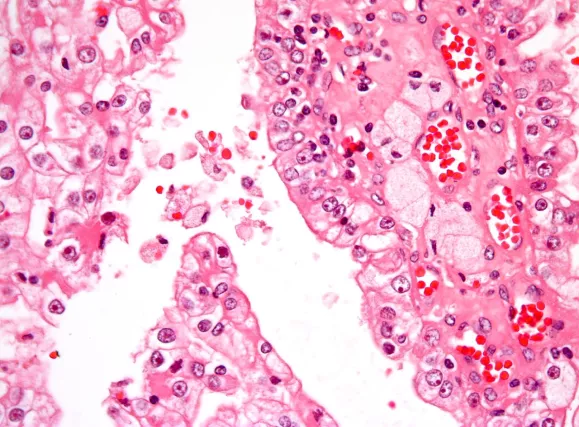
Рак почки (синоним почечно-клеточный рак) является наиболее распространенной злокачественной опухолью почек и составляет более 90 % всех злокачественных опухолей данного органа. Он развивается из эпителия проксимальных канальцев или собирательных трубочек почек.
Опухоль почки является 15-м наиболее распространенным видом рака во всем мире. И, по прогнозам, заболеваемость будет расти в ближайшие годы. В Европе рак почки стал причиной более 50 000 смертей в 2018 году. В настоящее время более 50% случаев рака почки во всем мире диагностируются случайно у бессимптомных людей во время обследования других заболеваний.
По оценкам, к 2020 году будет выявлено 73 750 случаев рака почек (5% всех случаев рака у мужчин и 3% всех случаев рака у женщин), и 14 830 человек умрут от этой болезни. Это опухоль чаще диагностируется у старшей возрастной группы, в возрасте от 60 до 70 лет. Соотношение мужчин и женщин составляет примерно 2 к 1. В отличие от заболеваемости, смертность от которой с 2008 года ежегодно снижается примерно на 1%, что напрямую связано с выявлением и лечением данного заболевания.
Наиболее распространенным типом опухоли, возникающим в почках, является почечно-клеточный рак (он же гипернефрома или опухоль Гравица), составляющий более 9 из 10 случаев рака почки у взрослых. Другие типы включают переходно-клеточный рак почечной лоханки и саркому почки (редкая опухоль).
К факторам риска относится:
- ожирение,
- курение,
- высокое артериальное давление,
- сахарный диабет,
- вирусный гепатит,
- поликистозное заболевание почек,
- хроническая болезнь почек,
- нахождение на гемодиализе (искусственная почка),
- наследственность (наличие гена VHL).
Самым сильным фактором риска развития почечно-клеточного рака является курение. Высокому риску подвергаются не только люди, курящие сигареты, но также курильщики трубок и сигар. Ожирение, особенно у женщин, является еще одним важным фактором риска. Считается, что заболеваемость опухолью почки можно сократить вдвое, отказавшись от курения табака и избыточной массы тела. Другими факторами риска также являются высокое артериальное давление, хроническая почечная недостаточность и профессиональное воздействие определенных химических веществ, таких как трихлорэтилен. Современные исследования предполагают, что ген VHL участвует в развитии семейного типа рака почек.
Умеренное потребление алкоголя (примерно до двух напитков в день), богатая фруктами и овощами диета и длительное употребление жирной рыбы связаны со снижением риска развития опухоли почек.
Рак почки и связь с наследственностью
Около 4% случаев почечно-клеточного рака являются результатом редких наследственных заболеваний. Примерами таких заболеваний является:
- Наследственная папиллярная карцинома. Это заболевание имеет аутосомно-доминантную форму с мутацией гена MET. Оно проявляется двусторонними и множественными папиллярными опухолями.
- Наследственный лейомиоматоз и синдром агрессивной папиллярной карциномы: аутосомно-доминантное заболевание. Существует мутация FH, и связанные с ней признаки включают лейомиоматоз матки. Метастатическое распространение происходит на ранних стадиях заболевания.
- Синдром туберозного склероза: проявляется мутациями генов TSC1 и TSC2, которые транскрибируют белок гамартин и туберин. Синдром проявляется множественными двусторонними почечными ангиомиолипомами.
- Синдром фон Гиппеля-Линдау (VHL) связан с развитием образования кист и опухолей в различных органах, например, нейроэндокринных опухолей поджелудочной железы, кист поджелудочной железы, мозжечковых и спинальных гемангиобластом, кист яичников и феохромоцитомы, наряду с множественными двусторонними опухолевыми узлами светлоклеточного рака почки.
- Синдром Бирта-Хогга-Дубе: аутосомно-доминантное заболевание, связанное с мутациями гена BHD. Синдром проявляется рядом гистологических типов опухолей почек. Сопутствующие признаки включают кисты легких, а также другие варианты опухолевого поражения.
- Наследственный лейомиоматоз и синдром агрессивной папиллярной карциномы: аутосомно-доминантное заболевание. Заболевание связано с мутациями гена FH. У женщин выявляется нередко лейомиоматоз матки. Метастатическое распространение происходит на ранних стадиях заболевания.
Современные исследования предполагают, что ген VHL участвует в развитии как случайного, так и семейного типа светлоклеточного рака почки. Около 15% не наследственных форм рака характеризуются изменением зародышевой линии гена MET или увеличением хромосомы 7.
Развитие заболевание рака почки носит мультифакториальный характер, связанный не только с наследственными данными, но и с факторами окружающей среды и образом жизни человека.
Классификация рака почки
Согласно современными данным существует несколько вариантов классифицирования заболевания. В зависимости от полученных данных гистологического исследования, Всемирной организации здравоохранения (ВОЗ) 2016 года выделяют 5 типов рака:
- светлоклеточный рак является наиболее распространенным типом (70-80%),
- папиллярный, папиллярная карцинома составляет около 10-15% всех случаев рака почки,
- хромофобный, хромофобная карцинома, на его долю приходится 4–5%,
- онкоцитарный тип составляет около 2–5%,
- протоковый, карцинома собирательного протока (протока Беллини), около 1%.
TNM классификация почечно-клеточного рака
T – первичная опухоль
ТX – недостаточно данных для оценки первичной опухоли
Т0 – первичная опухоль не определяется
Т1 – опухоль до 7 см в наибольшем измерении, ограниченная почкой
Т2 – опухоль более 7 см в наибольшем измерении, ограниченная почкой
Т3 – опухоль распространяется в крупные вены либо околопочечные ткани, но не в
Т4 – опухоль распространяется за пределы фасции Героты (включая непрерывное распространение на надпочечник на стороне развития опухоли)
N – регионарные лимфатические узлы
Регионарными лимфатическими узлами являются лимфатические узлы ворот почки, абдоминальные парааортальные (около аорты) и паракавальные (около нижней полой вены) узлы. Сторона поражения не влияет на категорию N.
NX – недостаточно данных для оценки состояния регионарных лимфатических узлов
N0 – нет признаков метастатического поражения регионарных лимфатических узлов
N1 – метастаз в одном лимфатическом узле
N2 – метастазы в нескольких лимфатических узлах
М – отдаленные метастазы
М0 – нет признаков отдаленных метастазов
М1 – имеются отдаленные метастазы
Стадирование
I стадия: опухоль имеет размер до 7 см, не поражает окружающие ткани и находится в пределах почки.
II стадия: опухоль более 7 см, злокачественная, поражает лимфатические узлы ближайшие.
III стадия: опухоль от 10 см, локализуется в почке, новообразование прорастает в лимфоузлы и крупные сосуды кровеносной системы, но не затрагивает другие внутренние органы.
IV стадия: опухоль очень большого размера, имеет метастазы в другие органы, например в надпочечники, кости, легкие, в отдалённые лимфатические узлы и кровеносные сосуды.
Клинические проявления опухоли почки
Почечно-клеточный рак обычно не сопровождается симптомами заболевания вплоть до поздней стадии злокачественного процесса. Более 50% опухолей обнаружены случайно. Только у 10-15% пациентов может наблюдаться так называемая “классическая триада” симптомов опухоли почки, к ним относится:
- боли в поясничной области,
- появление крови в моче,
- пальпируемое образование в проекции почки.
Частыми симптомами заболевания является:
- ощущение слабости,
- повышенная утомляемость,
- похудание,
- боли тянущего характера в поясничной области,
- изменения цвета мочи (мутная, кровь в моче),
- повышение температуры тела до субфебрильных цифр (37-37,5 градусов по Цельсию),
- расстройства мочеиспускания,
- при метастатическом поражении появление болей в костях.
Более 60% пациентов, страдающих опухолью почки, предъявляли жалобы на появление крови в моче. Другими признаками являются: повышенная утомляемость, снижение веса, повышение температуры тела, потливость, повышение температуры тела, головокружение.
При длительном злокачественном процессе в почках происходит разрастание опухоли, ее метастазирование в ближайшие лимфатические узлы, а также в органы.
Метастазирование в кости способствует разрушению костной ткани и вызывает патологические переломы, сдавление спинного мозга и гиперкальциемию (повышение уровня общего кальция в крови).
Мучительная, острая, жгучая боль в спине может присутствовать из-за сдавления спинного мозга вследствие метастаза первичного очага. Варикоцеле (расширение вен мошонки) может развиться из-за инвазии и роста опухоли в почечную вену и нижнюю полую вену, которые могут блокировать вену яичка. Треть пациентов с почечно-клеточным раком имеют метастатическое заболевание при выявлении опухоли: в легкие (75%), кости (20%), печень (18%), центральную нервную систему (8%).
Осложнения опухоли почек
При развитии злокачественного процесса в почках могут быть осложнения, связанные непосредственно с распространением опухоли, а также нежелательными эффектами от проводимой терапии.
К прямым воздействием опухоли можно отнести:
- повышение артериального давления,
- вздутие живота,
- запор,
- метастатическое поражение с нарушением функции других органов (пожелтение кожного покрова, повышение уровня печеночных ферментов при метастазировании в печень,
- боль в костях и сдавление спинного мозга (метастазирование в кости),
- нарушение функции легких (легочное метастазирование),
- варикоцеле (венозное распространение опухоли по сосудам).
Побочные эффекты от целенаправленной системной терапии или хирургического вмешательства могут включать:
- нарушение функции почек и печени,
- повышение артериального давления,
- появление белка в моче,
- кровотечение и тромбоз,
- нарушение сердечной функции,
- эндокринную дисфункцию, например, гипотиреоз (снижении функции щитовидной железы).
Дифференциальная диагностика проводится с рядом других заболеваний мочеполового тракта:
- абсцесс почки,
- киста почки,
- саркома,
- метастатическое поражение почки (метастаз меланомы, рака кожи),
- аденома почки (доброкачественная опухоль),
- острый и хронический пиелонефрит (воспалительное заболевание почки бактериальной этиологии),
- неходжкинская лимфома,
- рак мочевого пузыря.
Диагностика новообразований почек
Краткий перечень основных клинических и лабораторно-инструментальных исследований:
- клинический анализ крови,
- общий анализ мочи,
- цитологическое исследование мочи,
- скорость оседания эритроцитов,
- ультразвуковое исследование органов брюшной полости и забрюшинного пространства,
- рентгенологическое исследование органов грудной клетки,
- гистологическое исследование новообразования почки,
- магнитно-резонансная томография (МРТ) для выявления венозной инвазии и прогрессирования метастатической опухоли.
Первоначальное лабораторное исследование при подозрении на почечно-клеточный рак включает общий анализ мочи с цитологией мочи, особенно если подозреваются уротелиальные опухоли. Оценка анемии и тромбоцитов должна проводиться с помощью полного анализа крови и скорости оседания эритроцитов (СОЭ). Лабораторное исследование функции печени помогают исключить метастазирование в печень и паранеопластическое (неметастатическое) поражение печени.
При подозрении на наследственное заболевание, молодой возраст пациента, либо у пациентов с раком почки и с семейным анамнезом заболевания, следует провести генетическое тестирование с целью выявления генетического заболевания (синдром фон Гиппеля-Линдау, синдром туберозного склероза, наследственная папиллярная карцинома, синдром Бирта-Хогга-Дубе).
Паранеопластический синдром
Опухоль почки злокачественного происхождения часто ассоциируется с паранеопластическими синдромами, которые включают гиперкальциемию (повышения кальция в крови), эритроцитоз (повышенный уровень гемоглобина) и неметастатическую печеночную дисфункцию (синдром Штауффера). Таким образом, согласно современным стандартам специалисты при подозрении опухоли почки также проводят исследования с целью выявления паранеопластических синдромов.
Биомаркеры опухоли почек злокачественного характера
Поскольку симптомы злокачественной опухоли почки часто неспецифичны и обычно проявляются на поздних стадиях заболевания, лабораторные биомаркеров, способные идентифицировать людей с не диагностированным заболеванием, могут быть использованы, как в качестве скринингового теста у бессимптомных людей, так и в качестве диагностического теста в клинической практике.
Разработка биомаркеров – это быстро развивающаяся область в онкологии как потенциальный инструмент диагностики и прогнозирования. Но в настоящий момент ни один биомаркер сыворотки или мочи еще не получил подтверждения для скрининга рака почки.
 | Визуализация опухолевого поражения остается основой для диагностики, скрининга, наблюдения и мониторинга лечения. |
Ультразвуковое исследование почек
Это инструментальное исследование является частым и первичным в выявлении опухоли почек. Врач исследователь может оценить паренхиму почек, наличие образований, степень вовлечения в злокачественный процесс окружающих тканей при достаточной визуализации. При подозрительных поражениях и кистозных поражениях, которые могут быть злокачественными, может быть проведена чрескожная пункционная биопсия почек под контролем ультразвука.
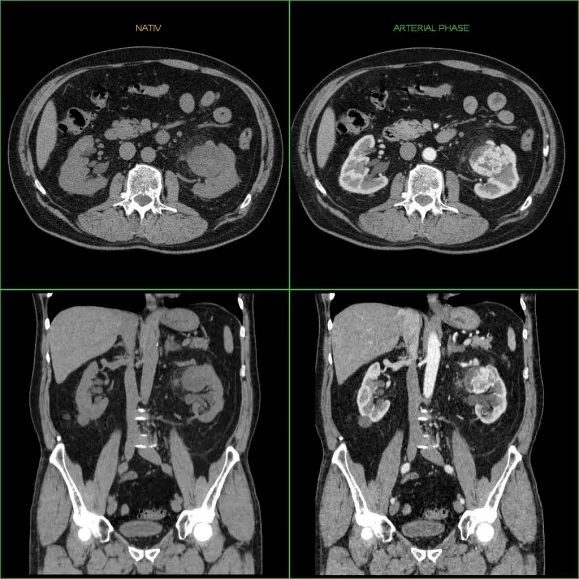
КТ органов брюшной полости, МРТ брюшной полости
Подтверждение опухоли почек проводится с помощью поэтапной компьютерной томографии брюшной полости и таза.
Золотым стандартом диагностики опухоли почек является КТ органов брюшной полости с введением контраста. Оно проводится при отсутствии у пациента аллергической реакции на йодсодержащие препараты и при нарушении функции почек. Исследование позволяет оценить размер опухоли, степень вовлечения в окружающие ткани, наличие поражений сосудов и лимфатических узлов, определить наличие метастатических поражений.
Магнитно-резонансная томография (МРТ) часто используется для выявления венозной инвазии опухоли (прорастании стенки сосудов) и прогрессирования метастатических поражений. Компьютерная томография головы проводится, если подозревается метастазирование в мозг или клиническая картина предполагает метастазирование.
В обязательном порядке пациентам проводится рентген грудной клетки или компьютерная томография для выявления метастазов в легких.
Лечение злокачественного новообразования почки
Варианты терапии опухоли почки зависят от ряда факторов, к которым относится возраст, наличие сопутствующей патологии (сахарный диабет, гипертоническая болезнь, ишемическая болезнь сердца, ожирение) и стадии опухолевого процесса. Поэтому точное определение стадии имеет важное значение для эффективного лечения.
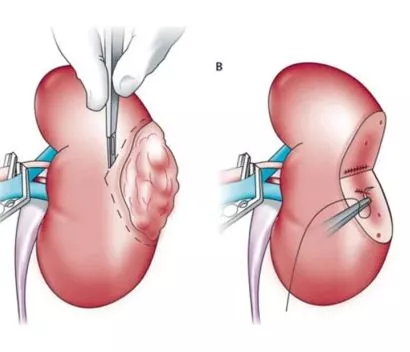
- При первой стадии проводится резекция (удаление) опухоли с частичной нефроносохраняющей нефрэктомией. После оперативного лечения в обязательном порядке проводится КТ или МРТ брюшной полости в течение шести месяцев после начала наблюдения, а затем данные исследования повторяют не реже одного раза в год.
- При второй и третьей стадии осуществляется радикальная нефрэктомия с жестким графиком последующего наблюдения. Оно включает базовую КТ брюшной полости, МРТ или ультразвуковую КТ брюшной полости и грудной клетки через 3-6 месяцев, а затем каждые 3-6 месяцев в течение трех лет, а затем ежегодно до 5 лет.
- При установлении четвертой стадии рака почек осуществляется системная таргетная молекулярная терапия с использованием ингибиторов тирозинкиназы фактора роста эндотелия сосудов (VEGF-TKI) (например, сунитиниба, сорафениба, пазопаниба и акситиниба) или ингибиторов рапамицина для мишеней млекопитающих (например, темсиролимуса и эверолимуса).
Резекция почки с последующей иммунотерапией улучшает выживаемость у пациентов с метастатическим поражением при опухоли почки по сравнению с только иммунотерапией или таргетной молекулярной терапией. Последующее наблюдение пациентов состоит из предварительной КТ или МРТ грудной клетки, брюшной полости и таза с последующей повторной визуализацией каждые 6-16 недель в зависимости от клинического статуса.
Прогноз и пятилетняя выживаемость
Пятилетняя относительная выживаемость при злокачественном новообразовании почки составляет 75%. Две трети случаев диагностируются на локальной стадии, для которой 5-летняя относительная выживаемость составляет 93%. Прогноз лучше всего прогнозируется по стадии и степени злокачественности, при этом показатели выживаемости, специфичные для рака, составляют приблизительно 85-90% для клинически локализованного при первой и второй стадии рака почек.
Кроме того, пятилетняя выживаемость зависит от гистологического типа, а также от метастатического потенциала и предпочтительного места метастазирования опухоли почки. Замечено, что при светлоклеточном типе опухоли почки чаще всего поражается легкое, а при хромофобном типе опухоли почки чаще метастазирование наблюдается в печень.
Ключом к улучшению выживаемости является ранняя диагностика и своевременное лечение. Строгое соблюдение протоколов лечения позволяет выявить рецидив на ранней стадии для эффективного и надлежащего лечения.
Межпрофессиональный командный подход необходим для физического и психического здоровья пациентов, поддержки и положительных результатов, поскольку восстановление и последующее наблюдение являются строгими и длительными в течение пяти и более лет.
Своевременное обращение к специалистам может позволить выявить заболевание на ранней стадии и начать необходимое лечение. Врачи клиники «УРО-ПРО» обладают высоким профессионализмом и постоянно проходят различные циклы повышения квалификации для соблюдения современных подходов к лечению заболеваний почек.
Не занимайтесь самолечением! При обнаружении симптомов, запишитесь на консультацию к онкологу в клинику "УРО-ПРО". Болезнь всегда легче вылечить на ранних стадиях!
Для проведения обследования запишитесь на консультацию к онкологу!
Позвоните по телефону +7 (861) 204-16-70 или запишитесь онлайн