Плоскоклеточный рак шейки матки: что значит, симптомы, стадии, лечение, прогноз

Плоскоклеточный рак шейки матки

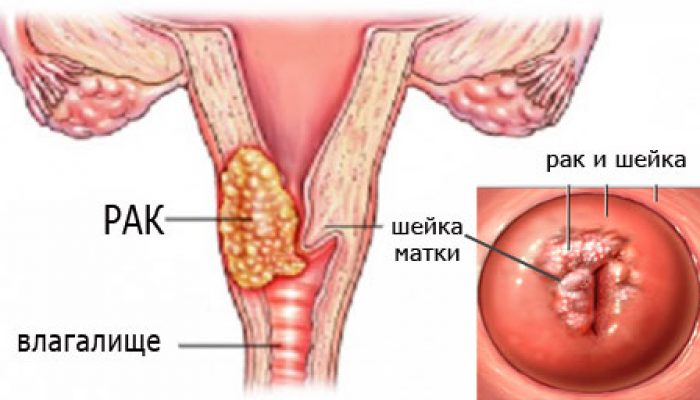
Плоскоклеточный рак шейки матки — злокачественная опухоль из эпителиальных клеток слизистой оболочки. РШМ — один из самых частых видов онкопатологии у женщин. В структуре заболеваемости он занимает 5 место и встречается у 5,2% пациенток.
Смотрите также Дата создания материала: 22-03-2023 Дата обновления: 11-05-2023
Плоскоклеточный рак шейки матки — злокачественная опухоль из эпителиальных клеток слизистой оболочки. РШМ — один из самых частых видов онкопатологии у женщин. В структуре заболеваемости он занимает 5 место и встречается у 5,2% пациенток. В мире ежегодно отмечают рост заболеваемости, и снижение среднего возраста пациенток. Смертность от рака шейки матки стоит на 10-м месте среди всех причин смертей от онкозаболеваний и составляет 4,7%. Средний возраст обнаружения болезни — 40-60 лет, наибольшая смертность зарегистрирована среди женщин 70-74 лет.
Плоскоклеточный рак шейки матки выявляют у 80% пациенток с инвазивными формами заболевания. Особенность РШМ — длительное бессимптомное течение, из-за которого болезнь выявляют в запущенной форме, что значительно снижает эффективность лечения и ухудшает прогноз.
Причины и факторы риска плоскоклеточной карциномы шейки матки
Плоскоклеточный рак шейки матки в большинстве случаев возникает спорадически, то есть не имеет определенной причины развития, привязки к наследственной отягощенности. Вероятные факторы риска:
- носительство онкогенных типов вируса папилломы человека,
- раннее начало половой жизни,
- беспорядочная половая жизнь,
- злоупотребление алкоголем, курение,
- наличие инфекций, передающихся половым путем,
- наличие фоновых заболеваний шейки матки — полипы, кондиломы, эрозии, лейкоплакии,
- иммунодефицит.
Носительство онкогенных штаммов ВПЧ — преобладающий фактор риска РШМ. При обследовании пациенток у большинства выявляют 16 и 18 типы ВПЧ. Вакцинация против онкогенных штаммов ВПЧ — эффективный способ профилактики РШМ.
Шейка матки состоит из внутренней и наружной частей, слизистая в них покрыта разными видами эпителия — плоский многослойный и цилиндрический. У здоровых женщин граница между разными типами эпителия четкая. Под влиянием провоцирующих факторов эти зоны сливаются и возникает метаплазия эпителия. Эти клетки уже обладают склонностью к атипии.
Клиническая картина плоскоклеточного РШМ
Симптомы плоскоклеточного рака шейки матки скудны и малоспецифичны. На ранней стадии появляются следующие признаки:
- недомогание,
- немотивированная утомляемость,
- дискомфорт в низу живота,
- изменяется характер предменструального синдрома,
- появляются обильные бели, кровянистые выделения из влагалища после полового акта.
Указанные симптомы — повод для неотложного обращения к гинекологу. Неинвазивный и микроинвазивный плоскоклеточный рак шейки матки в большинстве случаев обнаруживают случайно, при плановом посещении гинеколога или обследовании по другим поводам.
При достижении опухолью больших размеров появляются признаки сдавления тазовых органов:
- нарушение мочеиспускания,
- затруднение дефекации,
- тазовый болевой синдром.
Нагноение и распад опухоли приводят к изменению характера выделений — они становятся мутными, по типу «мясных помоев», приобретают неприятный запах. Раковая интоксикация организма приводит к истощению пациенток.
Классификация плоскоклеточного рака шейки матки
Плоскоклеточный РШМ классифицируют по морфологическим типам, размерам первичного очага и наличию метастазов. Классификация необходима для полного описания диагноза, составления план лечения и дальнейшего наблюдения пациентки.
МКБ-10
Классификация плоскоклеточного рака шейки матки по МКБ-10 учитывает расположение первичного очага:
- С53.0 — внутренняя часть шейки матки,
- С53.1 — наружная часть шейки матки,
- С53.8 — опухоль выходит за указанные пределы,
- С53.9 — опухоль неуточненной локализации.
Гистологическая классификация ВОЗ
Включает разные морфологические типы рака:
- плоскоклеточный интраэпителиальный рак шейки матки in situ,
- плоскоклеточный ороговевающий рак шейки матки с дифференцированными клетками,
- плоскоклеточный неороговевающий рак шейки матки с недифференцированными клетками,
- папиллярный,
- базалоидный,
- кондиломатозный,
- веррукозный,
- переходноклеточный,
- лимфоэпителиальный.
Все морфотипы объединяют названием «плоскоклеточная карцинома шейки матки».
Классификация по степени дифференцировки клеток
Включает четыре пункта:
- Gх — невозможно определить степень дифференцировки,
- G1 — высокодифференцированный плоскоклеточный рак шейки матки,
- G2 — умеренно дифференцированный плоскоклеточный рак шейки матки,
- G3 — низкодифференцированная или недифференцированная плоскоклеточная карцинома шейки матки.
TNM-классификация
Учитывает размер первичного очага, наличие метастазов в лимфатические узлы и другие органы, объединена со стадийной классификацией.
Размер первичной опухоли обозначают буквой Т:
- Тх — данных для оценки первичной опухоли недостаточно,
- Т0 — первичной опухоли нет,
- Тis — плоскоклеточная карцинома шейки матки in situ,
- Т1, соответствует стадии I — опухоль ограничена шейкой матки,
- Т2, соответствует стадии II — опухоль выходит за пределы матки без вовлечения стенок малого таза, нижней трети влагалища,
- Т3, соответствует стадии III — новообразование распространяется на стенку таза и нижнюю треть влагалища, поражает почку и тазовые лимфоузлы,
- Т4, соответствует стадии IV — опухоль распространяется за пределы малого таза, прорастает мочевой пузырь и прямую кишку.
Поражение лимфоузлов обозначают буквой N:
- Nх — нет данных для оценки лимфоузлов,
- N0 — поражения регионарных лимфоузлов нет,
- N1 — поражены регионарные лимфоузлы.
Наличие метастазов обозначают буквой М:
- М0 — метастазов нет,
- М1 — есть отдаленные метастазы.
Клинические характеристики стадий плоскоклеточной карциномы шейки матки:
- 0 — преинвазивный рак, поражение только эпителиальных клеток,
- 1А — инвазия в подэпителиальные слои толщиной до 3 мм,
- 1В — инвазия толщиной более 3 мм,
- 2 — переход опухоли на тело матки,
- 3 — прорастание опухоли в органы малого таза,
- 4 — распад опухоли с появлением метастазов.
Классификация по типу роста
РШМ бывает двух типов в зависимости от характера роста новообразования:
- экзофитный — растет в просвет цервикального канала,
- эндофитный — растет внутри стенки шейки матки.
Диагностика плоскоклеточного РШМ
На первом приеме врач опрашивает и осматривает пациентку с целью определения сроков заболевания, вероятной причины. Гинеколог задает следующие вопросы:
- как давно появились симптомы,
- как изменялись с течением времени,
- были ли у женщины ранее заболевания шейки матки,
- есть ли случаи онкопатологии у ближайших родственников,
- особенности половой жизни,
- количество беременностей и родов.
Осмотр включает следующие пункты:
- осмотр шейки матки на зеркалах,
- бимануальная пальпация матки и придатков,
- пальпация молочных желез,
- ректальное пальцевое исследование,
- пальпация всех групп лимфатических узлов.
Лабораторная диагностика направлена на косвенное подтверждение онкопатологии, оценку общего состояния организма:
- общеклинические анализы крови и мочи,
- биохимический анализ крови,
- исследование свертываемости крови,
- определение онкомаркера SCC,
- исследование гормонального профиля.
Инструментальный этап диагностики направлен на визуализацию первичного очага и метастазов:
- кольпоскопия для определения распространенности опухоли, выбора участка биопсии,
- раздельное диагностическое выскабливание полости матки и цервикального канала,
- УЗИ органов малого таза, брюшной полости, регионарных лимфатических узлов,
- МРТ малого таза с контрастированием,
- рентгенография грудной клетки,
- ПЭТ всего тела или сцинтиграфия костей с целью поиска метастазов,
- цистоскопия и ректороманоскопия для определения распространенности опухоли.
Окончательный диагноз выставляют после гистологического исследования биоптата плоскоклеточного рака шейки матки. Морфологическое исследование дает следующую информацию об опухоли:
- гистологический тип,
- степень дифференцировки клеток,
- распространенность новообразования,
- атипичные клетки в кровеносных и лимфатических сосудах.
Методы лечения плоскоклеточной карциномы шейки матки
Тактика лечения плоскоклеточного рака шейки матки зависит от стадии болезни, распространенности первичного очага, наличия метастазов и общего состояния пациентки.
Хирургическое вмешательство
Радикальный способ лечения РШМ, наиболее эффективен на ранней стадии болезни. Используют разные хирургические методики в зависимости от локализации и распространенности опухоли, состояния репродуктивной функции пациентки:
- при микроинвазивной плоскоклеточной карциноме шейки матки показана конусовидная ножевая или радиоволновая биопсия с раздельным выскабливанием цервикального канала,
- при 1 стадии плоскоклеточного рака шейки матки показана биопсия, а если пациентка вышла из репродуктивного возраста — радикальная гистерэктомия,
- при 2 и 3 стадии плоскоклеточного рака шейки матки проводят радикальную гистерэктомию или расширенную экстирпацию матки,
- при плоскоклеточном раке шейки матки 4 стадии, наличии метастазов операция не показана.
Лучевая терапия
Облучение как самостоятельный метод лечения используют у пациенток с 1-2 стадией инвазивной плоскоклеточной карциномы шейки матки, противопоказаниями к хирургическому вмешательству, стойком желании пациентки отказаться от операции. После хирургического лечения лучевую терапию проводят с целью уничтожения метастазов, улучшения прогноза для жизни.
Лекарственная терапия
Химиотерапия цитостатиками показана пациенткам с высоким риском рецидива РШМ, при невозможности выполнить радикальную операцию. Химиотерапию обычно сочетают с лучевой терапией.
Таргетная терапия показана паллиативным пациенткам, препараты включают в схему химиотерапии. Таргетные препараты оказывают направленное воздействие на атипичные клетки, не повреждают окружающие ткани. Пациенткам с рецидивирующим и метастатическим РШМ показана иммунотерапия моноклональными антителами.
Прогноз заболевания
Прогноз плоскоклеточного рака шейки матки определяют для пятилетней выживаемости. Прогноз зависит от стадии, на которой была выявлена болезнь:
- 0 — выживают 100% больных, возможно полное излечение,
- 1 — пять лет проживают 85% пациенток,
- 2 — пятилетняя выживаемость у 75% пациенток,
- 3 — выживают менее 40% женщин,
- 4 — пятилетняя выживаемость менее 25%, полное излечение невозможно.
Рецидив РШМ наблюдается у 5-10% пациенток после проведенного радикального лечения.
4.50 из 5. Голосов: 2 Спасибо за вашу оценку. Информация проверена экспертом 
Михайлов Алексей Геннадьевич оперирующий онколог, врач высшей квалификационной категории, к.м.н. стаж: 22 года
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Читайте также
- Прививка от рака шейки матки (ВПЧ)
- Предраковые заболевания шейки матки
- Плоскоклеточный рак шейки матки