15. Абсцесс легкого: причины, клинические проявления, диагностика, лечение.
15. Абсцесс легкого: причины, клинические проявления, диагностика, лечение.
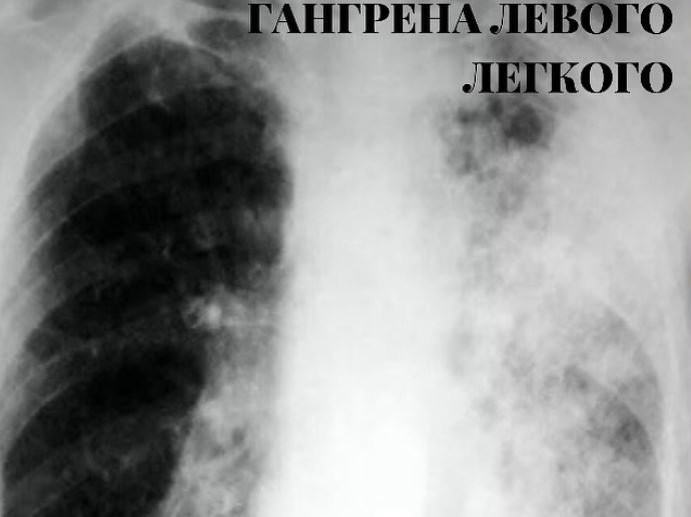
Абсцесс легкого – ограниченный гнойно-деструктивный процесс, сопровождающийся образованием одиночных или множественных гнойных полостей в легочной ткани. Гангрена легкого – распространенный гнойно-некротический процесс в легочной ткани, не имеющий четких границ. Классификация абсцессов легких:
I. Гнойные абсцессы
а) по патогенезу: аэрогенно-аспирационные, гематогенно-эмболические, травматические, септические б) по течению: острые, хронические в) по локализации: центральные, периферические (одиночные, множественные с указанием доли и сегмента) г) по наличию осложнений: неосложненные и осложненные (эмпиемой, пиопневмотораксом, кровотечением, острым респираторным дистресс-синдромом легких, сепсисом, флегмоной грудной клетки и др.) II. Гангренозные абсцессы (с распределением по течению, локализации и осложнениям, как гнойные абсцессы) – промежуточная форма инфекционной деструкции легких, отличающаяся от гангрены менее обширным и более склонным к отграничению омертвением легочной ткани. III. Распространенная гангрена. Этиология абсцессов легких. 1. Бактерии (в 60-65% - неспорообразующие облигатные анаэробы: бактероиды, фузобактерии, анаэробные кокки, в 30-40% - золотистый стафилококк, стрептококк, клебсиелла, синегнойная палочка и др.) 2. Грибы, простейшие и др. инфекционные агенты (в очень редких случаях). Предрасполагающие факторы: курение, хронический бронхит, бронхиальная астма, сахарный диабет, эпидемический грипп, алкоголизм, травма челюстно-лицевой области, длительное пребывание на холоде и др. Патогенез абсцессов легких: Проникновение возбудителя в легочную паренхиму трансбронхиально, реже гематогенно, лимфогенно, путем распространения с соседних органов и тканей, непосредственно из внешней среды при проникающих ранениях грудной клетки с развитием: а) абсцесса - ограниченной воспалительной инфильтрации с гнойным расплавлением легочной ткани и образованием полости распада, окруженной грануляционным валом, через 2-3 нед гнойный очаг прорывается в бронх (дренируется), а стенки полости спадаются с образованием рубца или участка пневмосклероза б) гангрены – на фоне воспалительном инфильтрации паренхимы легких, воздействия продуктов жизнедеятельности микроорганизмов и тромбоза сосудов развивается обширный некроз без четких границ, в некротизированной ткани формируется множество очагов распада, которые частично дренируются через бронх Клинические проявления абсцесса легкого. а) до прорыва гноя в бронх: 1. Субъективно: - выраженный синдром токсикации: высокая температура тела, ознобы, проливные поты - сухой кашель с болями в груди на стороне поражения - затрудненное дыхание или одышка (в связи с невозможностью глубокого вдоха или рано возникающей дыхательной недостаточностью) 2. Объективно: - бледность кожи, иногда цианотичный румянец на лице, больше выраженный на стороне поражения - вынужденное положение (чаще на больной стороне) - пульс учащен, иногда аритмичен, тоны сердца приглушены, АД с тенденцией к гипотензии - перкуторно - интенсивное укорочение звука над очагом поражения - аускультативно – везикулярное дыхание ослабленное с жестким оттенком, иногда бронхиальное дыхание б) после прорыва в бронх: 1. Субъективно: - приступ кашля с выделением большого количества гнойной, часто зловонной, мокроты (100-500 мл) - при хорошем дренировании абсцесса самочувствие улучшается, температура и другие признаки интоксикации уменьшаются, при плохом дренировании - температура тела остается высокой, характерны ознобы, поты, кашель с плохим отделением зловонной мокроты, одышка, потеря аппетита и др. 2. Объективно: - перкуторно – укорочение легочного звука над очагом поражения, реже тимпанический оттенок (за счет наличия воздуха в полости) - аускультативно - мелкопузырчатые хрипы После прорыва бронх симптоматика абсцесса редуцируется в течение 6-8 нед. При неблагоприятном течении отсутствует тенденция к очищению воспалительно-некротического очага, и появляются различные осложнения: пиопневмоторакс, эмпиема плевры, респираторный дистресс-синдром, инфекционно-токсический шок, сепсис, легочное кровотечение. Диагностика абсцесса легкого. 1. Рентгенография легких: до прорыва абсцесса в бронх - инфильтрация легочной ткани, чаще в сегментах II, VI, X правого легкого, после прорыва в бронх - просветление с горизонтальным уровнем жидкости. 2. Лабораторные данные: а) OAK: лейкоцитоз, палочкоядерный сдвиг, токсическая зернистость нейтрофилов, значительное увеличение СОЭ б) ОАМ: умеренная альбуминурия, цилиндрурия, микрогематурия. в) БАК: увеличение содержания сиаловых кислот, серомукоида, фибрина, гаптоглобина, 2- и -глобулинов, при хроническом течении абсцесса - снижение уровня альбуминов. г) общий анализ мокроты: гнойная мокрота с неприятным запахом, при стоянии разделяется на два слоя, при микроскопии - лейкоциты в большом количестве, эластические волокна, кристаллы гематоидина, жирных кислот. Клинические проявления гангрены легких. а) до прорыва в бронх: - тяжелое общее состояние больного: гектическая температура тела, ознобы, похудание, отсутствие аппетита, тахикардия, одышка - боли в груди на стороне поражения, усиливающиеся при кашле - перкуторно над зоной поражения тупой звук и болезненность (симптом Крюкова-Зауэрбруха), при надавливании стетоскопом на межреберье в этой области появляется кашель (симптом Кисслинга), при быстром распаде некротизированной ткани зона притупления увеличивается, на ее фоне появляются участки более высокого звука - аускультативно дыхание над зоной поражения ослабленное везикулярное или бронхиальное. б) после прорыва в бронх: - симптомы интоксикации остаются достаточно выраженными - появляется кашель с отхождением зловонной мокроты грязно-серого цвета в большом количестве (до 1 л и больше) - аускультативно над очагом поражения – влажные хрипы Диагностика гангрены легких. 1. Рентгенография легких: до прорыва в бронх - массивная инфильтрация без четких границ, занимающая одну-две доли, а иногда и все легкое, после прорыва в бронх - на фоне массивного затемнения определяются множественные, чаще мелкие, просветления неправильной формы, иногда с уровнями жидкости. 2. Лабораторные данные: а) ОАК: признаки анемии, лейкоцитоз, палочкоядерный сдвиг, токсическая зернистость нейтрофилов, выраженное повышение СОЭ. б) ОАМ: протеинурия, цилиндрурия. в) БАК: увеличение содержания сиаловых кислот, фибрина, серомукоида, гаптоглобина, 2- и -глобулинов, трансаминаз, снижение содержания альбуминов. г) общий анализ мокроты: цвет - грязно-серый, при отстаивании образуются три слоя: верхний - жидкий, пенистый, беловатого цвета, средний - серозный, нижний – гнойный детрит и обрывки расплавляющейся легочной ткани, в мокроте определяются эластические волокна, множество нейтрофилов. Лечение. 1. Рациональная диета (энергетическая ценность до 3000 ккал/сут, повышенное содержание белка: 110-120 г/сут, умеренное ограничение жиров: 80-90 г/сут, продукты, богатые витаминами). 2. Рациональная противомикробная терапия (в полость гнойника, внутрибронхиально, парентерально): цефепим 1-2 г 2 раза/сут в/в в сочетании с амоксиклавом 625 мг 2 раза/сут внутрь или левофлоксацином 0,5 г 1 раз/сут в/в до клинико-рентгенологического выздоровления (6-8 недель). 3. Улучшение условий дренирования гнойной полости и бронхиального дерева: отхаркивающие, протеолитические ферменты, бронхоскопия, пункция с аспирацией гноя, наружное дренирование тонким дренажом, пневмотомия, позиционный дренаж, дыхательная гимнастика 4. Иммунотерапия (антистафилококковая плазма, стафилококковый анатоксин и др.) 5. Симптоматическое лечение - как при пневмонии. 6. При неэффективности консервативного лечения – хирургическое лечение (всегда показано в следующих случаях: множественные абсцессы, тканевые секвестры, абсцессы нижнедолевой локализации, образования с диаметром полости более 5 см): резекция легкого, лобэктомия, пульмонэктомия, плевропульмонэктомия.