Вирусная пневмония: симптомы, диагностика и лечение | Philips
Коронавирус (COVID-19) симптомы и лечение
Что такое вирусная пневмония: как проявляется и диагностируется заболевание, какие существуют методы лечения, кто относится к группе риска.
- вирус гриппа типа А и В,
- респираторно-синцитиальный вирус,
- аденовирус,
- вирус парагриппа.
Вирусная пневмония считается самым частым осложнением новой коронавирусной инфекцииCOVID-19: по некоторым данным, она выявляется более чем в 91% случаев заболевания (3). Кроме того, воспалительный процесс в нижних дыхательных путях может развиваться при заражении другими коронавирусами, энтеровирусами, вирусом Эпштейн-Барр, цитомегаловирусами, вирусом кори, герпеса и так далее (2).
Кто относится к группе высокого риска?
Известны так называемые факторы риска, которые повышают вероятность развития пневмонии вирусного происхождения. Среди них:
- Возраст – заболевание чаще возникает у детей, прежде всего раннего возраста, и пожилых людей, и причиной тому становится физиологическое возрастное подавление иммунного ответа.
- Беременность – во время беременности иммунный ответ тоже снижается, с чем связывают довольно высокую распространенность воспаления легких вирусного происхождения у будущих мам. У них болезнь может протекать наиболее тяжело и сопровождаться осложнениями как со стороны женщины, так и со стороны ребенка, который может тоже испытывать дыхательную недостаточность.
- Низкий иммунный ответ, который может быть следствием химиотерапии или лучевой терапии злокачественных новообразований, приема средств, подавляющих иммунных ответ, которые применяются при некоторых тяжелых хронических болезнях, после трансплантации органов.
- Сопутствующие заболевания и состояния – травма, ожоги, неконтролируемый сахарный диабет, несбалансированное питание, неблагоприятное влияние окружающей среды и так далее.
Как происходит заражение?
Чаще всего вирусы проникают в дыхательные пути при вдыхании вирусных частиц, распространяемых больным человеком при кашле, чихании. Новый коронавирус SARS-CoV-2, возбудитель COVID-19, использует для входа в клетку специальные рецепторы, которые расположены в носоглотке и в нижних дыхательных путях нашего организма – рецепторы к антиотензинпревращающему ферменту АПФ2 (4).
Известно, что SARS-CoV-2 имеет особый шип, который тесно связывается с рецепторами АПФ2, после чего вирус начинает активно размножаться. Вследствие жизнедеятельности вируса клеточные стенки становятся более проницаемыми для жидкости, и ее транспорт усиливается. В результате в альвеолах скапливается жидкость и нарушается газообмен (4).
Симптомы и диагностика
Классические проявления заболевания практически не отличаются от симптомов бактериального воспаления легких. К ним относятся:
- кашель,
- одышка,
- лихорадка,
- боль в груди,
- боль в мышцах, головная боль,
- потливость,
- снижение аппетита,
- усталость.
При форме воспаления, вызванной заражением новой коронавирусной инфекцией, признаки могут сильно варьировать от стертых в легких случаях до ярко выраженных, с явлениями дыхательной недостаточности, падением уровня кислорода в крови при тяжелом течении болезни.
Диагностировать вирусную пневмонию бывает непросто. Клиническая картина очень схожа с течением острой респираторной вирусной инфекции, бактериальными формами воспаления легких. К тому же у пожилых людей и больных с ослабленным иммунитетом болезнь может протекать нетипично, практически бессимптомно, что еще более затрудняет постановку диагноза.
При пневмонии, связанной с коронавирусной инфекции, симптомы могут быть такими же, как и при заболевании, вызванном другими вирусами. Так же, как и при гриппе, вирусе герпеса, при COVID-19 поражение легких может сопровождаться лихорадкой (89-98% случаев), сухим кашлем (у 76-82% больных), болью в мышцах (в 11-44% случаев), утомляемостью (6).
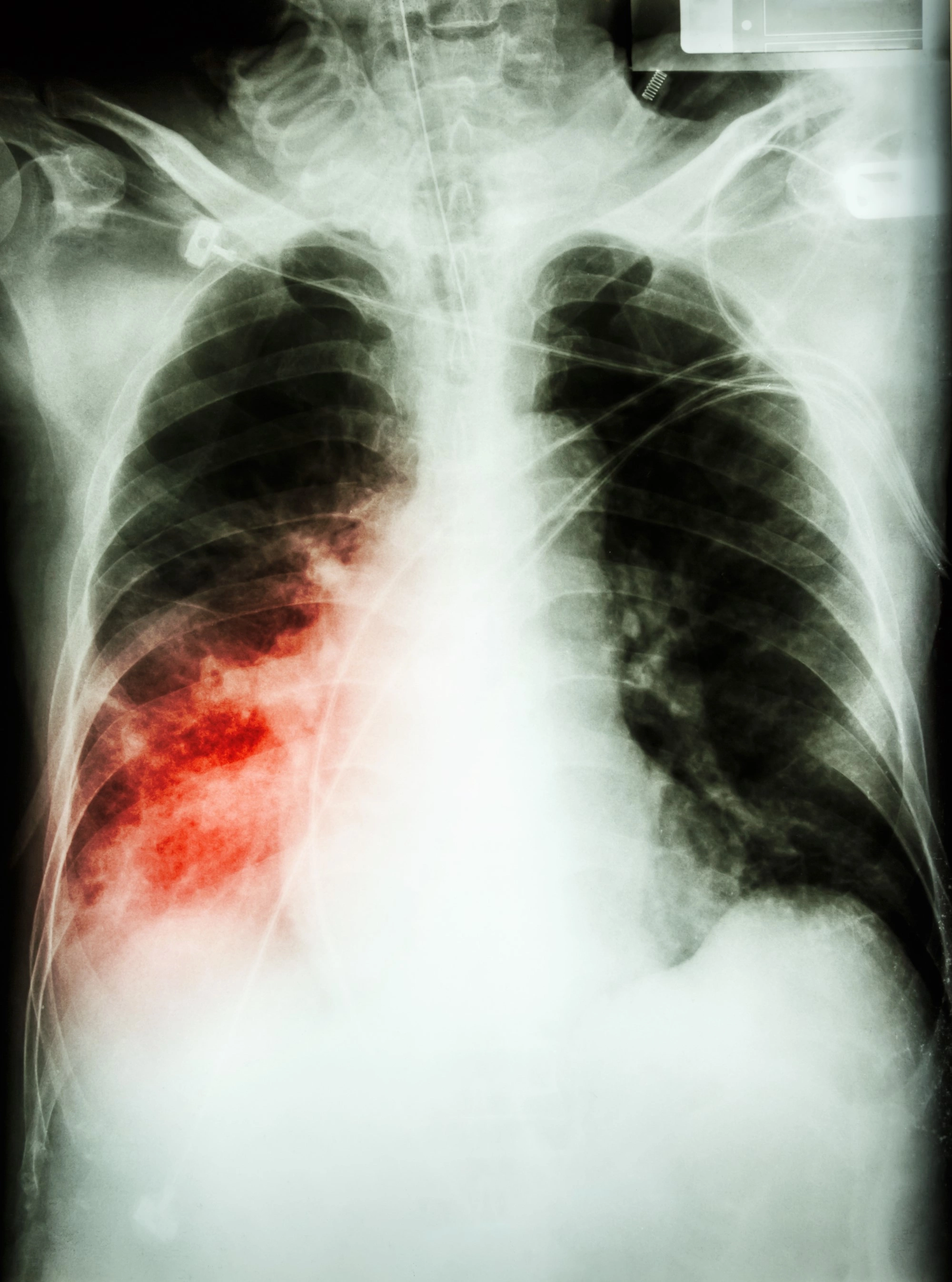
Как правило, диагноз устанавливают на основания данных рентгенограммы, ультразвукового исследования и/или компьютерной томограммы легких. При воспалении на фоне новой коронавирусной инфекции на рентгенограммах видны двусторонние участки уплотнения в зоне поражения, а на компьютерных томограммах – изменения по типу «матового стекла» (7).
Кроме того, пневмонию, связанную с инфицированием SARS-CoV-2, подтверждают выявлением РНК вируса методом полимеразной цепной реакции в мазке из носа, носоглотки или ротоглотки (7).
Отличить вирусную инфекцию от бактериальной помогают также лабораторные исследования – общий анализ крови, анализы крови на С-реактивный белок, прокальцитонин, уровень которых увеличивается при заражении бактериями (5,6).
Осложнения и прогноз болезни
У людей с нормальным иммунным ответом заболевание, как правило, протекает нетяжело и не имеет серьезных последствий. Однако в некоторых случаях возможны осложнения.
Часто встречаются вторичные бактериальные инфекции – к вирусам присоединяются болезнетворные бактерии, обычно пневмококки, золотистые стафилококки, стрептококки, гемофильные палочки. В таких случаях требуется комбинированное лечение, в том числе антибиотиками.
Одно из распространенных осложнений – образование в легких рубцовой ткани (фиброз). Кроме того, при COVID-19 повышается вероятность нарушений свертываемости крови, что может приводить к развитию тромбоза. Сгустки крови закупоривают сосуды в разных органах, из-за чего могут развиваться легочная эмболия, тромбоз глубоких вен, инфаркт миокарда, инсульт и другие серьезные осложнения (7).
Как лечить?
Схема лечения может изменяться в зависимости от того, каким вирусом вызвано заболевание. Если пневмония возникает на фоне гриппа, врач назначает противовирусные лекарства, которые активны именно в отношении вируса гриппа. Они блокируют фермент, который участвует в размножении вирусов гриппа, останавливая таким образом инфекцию (8).
К сожалению, не существует доказано эффективных противовирусных лекарств, активных в отношении подавляющего большинства респираторных вирусов, которые могут вызывать воспаление легких. На сегодня нет доказательств эффективности каких-либо лекарств и при COVID-19. Поэтому лечение назначается на основании клинического опыта ведения больных с атипичной пневмонией (8).
В схему терапии могут включаться противовирусные средства, препараты интерферонов, а также симптоматические препараты, направленные на облегчение симптомов и предотвращение осложнений. К их числу относятся жаропонижающие, обезболивающие, при необходимости – средства, облегчающие отхождение мокроты, в том числе в ингаляционной форме, и другие лекарства (8).
При наличии бронхоспазма могут рекомендоваться бронхолитики, расширяющие просвет дыхательных путей и облегчающие дыхание. Их часто используют ингаляционно, через небулайзер, который позволяет доставлять лекарство непосредственно там, где оно необходимо, – в альвеолы. Однако нельзя забывать, что все лекарства при вирусной пневмонии назначает врач. Самолечение может иметь самые тяжелые последствия, и прибегать к нему не следует (8).