Неотложная помощь при пароксизмальной суправентрикулярной тахикардии | КлинКейсКвест
Неотложная помощь при пароксизмальной суправентрикулярной тахикардии
Пароксизмальная суправентрикулярная тахикардия – это клинический синдром, характеризующийся внезапным появлением и таким же внезапным прекращением приступа учащенного сердцебиения (как правило, с ЧСС от 140 до 220 уд/мин. с регулярным ритмом) с привлечением структур сердца, расположенных в предсердиях или АВ-узле.
Причины развития пароксизмальной суправентрикулярной тахикардии
- Функциональные причины (стресс, чрезмерная физическая активность, злоупотребление кофеином, алкоголем, гипервентиляция, рефлекторные реакции при желчной или почечной колике, гормональные, электролитные нарушения, влияние некоторых лекарственных средств и другие).
- Органические причины (приобретенные и врожденные пороки сердца, кардиомиопатии, синдромы преждевременного возбуждения желудочков -WPW, CLC, миокардиты и другие).
Электрофизиологические механизмы развития суправентрикулярной тахикардии
- Эктопический автоматизм – это нормальное свойство клеток специализированной проводящей системы сердца во время диастолы (спонтанная диастолическая деполяризация) производить импульсы большой частоты (в синусовом, АВ-узле, предсердиях).
- Триггерная активность – это приобретенная способность клеток проводящей системы сердца и миокарда к автоматической активности за счет следовых потенциалов, обусловленная уменьшением потенциала покоя, которая возникает при определенных патологических состояниях.
- Re-entry механизм – это наиболее распространенный механизм развития суправентрикулярных тахикардий, обусловленный повторным вхождением волны возбуждения. Для возникновения re-entry необходимы следующие условия: наличие путей проведения, односторонняя блокада в одном из них, замедление проведения импульса по второму пути и ретроградное возвращение возбуждений по ранее блокированном пути. Круг re-entry может возникать вследствие анатомических предпосылок (вспомогательные пути проведения-macro-re-entry) или функциональной гетерогенности миокарда (micro-re-entry).
Классификация суправентрикулярных тахикардий (ESC, 2019):
- Предсердная тахикардия.
- AV-узловая тахикардия
- AV-реципрокная тахикардия (re-entrant тахикардия с участием вспомогательного пути проведения при синдромах WPW и CLC):
- ортодромная тахикардия,
- антидромная тахикардия.
Клиническая картина
Пациенты жалуются на внезапное появление сердцебиения, дискомфорт в грудной клетке, головокружение, ощущение нехватки воздуха. В некоторых случаях возможна потеря сознания. В отличие от пароксизма желудочковой тахикардии, пароксизм суправентрикулярной тахикардии имеет более благоприятное течение и, как правило, не приводит к значительному нарушению гемодинамики. Впрочем, в некоторых случаях, особенно у пациентов пожилого возраста с сопутствующей органической патологией сердца, возможна дестабилизация гемодинамики с развитием осложнений, иногда даже внезапной сердечной смерти.
Диагностика
Ключевым методом диагностики пароксизмальной тахикардии является ЭКГ, которая должна быть зарегистрирована в 12 отведениях.
Учитывая место возникновения, пароксизмальные суправентрикулярные тахикардии, как правило, сопровождаются узкими (≤120 мс) комплексами QRS.
Однако, в некоторых случаях у пациентов с аберрантным проведением электрических импульсов к желудочкам (при сопутствующей блокаде правой или левой ножки пучка Гиса или существовании дополнительного пути проведения) комплекс QRS становится широким (˃120 мс).
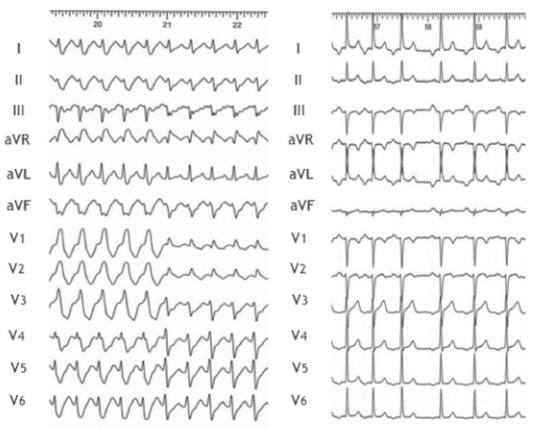
То есть, пароксизм суправентрикулярной тахикардии может сопровождаться появлением как узких, так и широких комплексов QRS.
Возможность появления широких комплексов QRS при суправентрикулярной тахикардии создает сложности ее дифференциальной диагностики с желудочковой тахикардией, которая всегда сопровождается расширением желудочковых комплексов, и является чрезвычайно опасной разновидностью аритмии. В следующих материалах мы рассмотрим подробно критерии дифференциальной диагностики суправентрикулярной тахикардии с широкими комплексами QRS и желудочковой тахикардии.
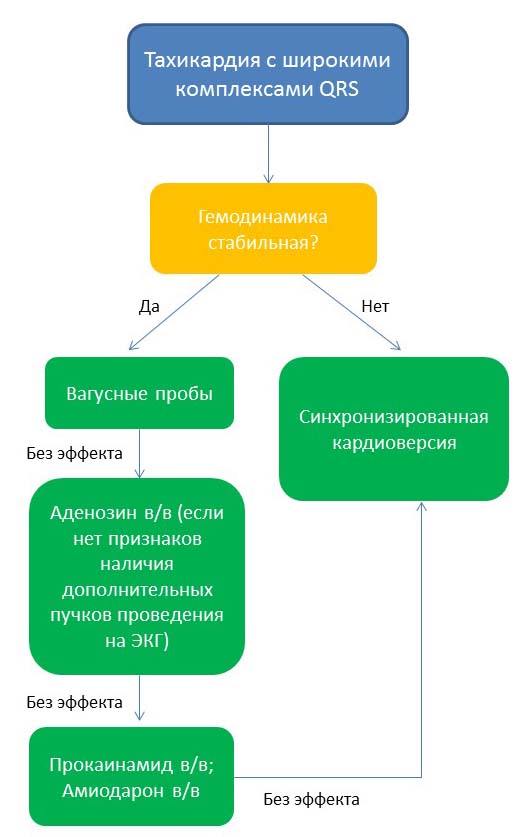
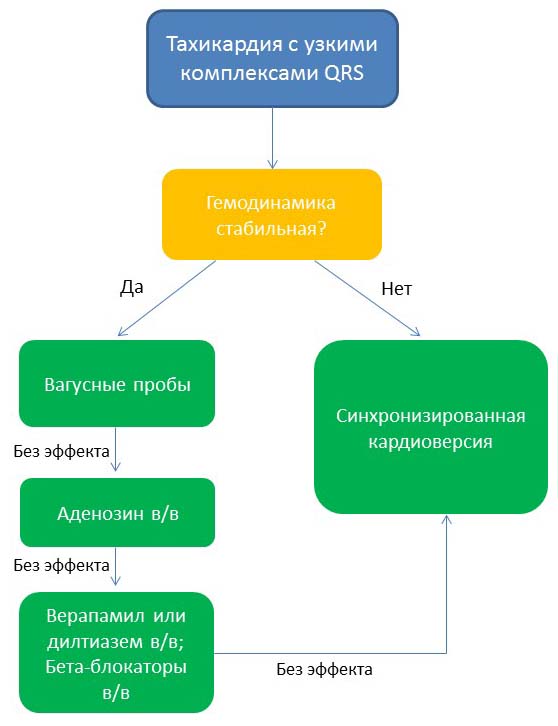
Для упрощения выбора алгоритма неотложной помощи при пароксизмальной тахикардии, учитывая их разнообразие, широко используется распределение тахикардий в зависимости от морфологии желудочкового комплекса (с узкими или широкими комплексами QRS) и гемодинамики (стабильная или нестабильная).
Алгоритм неотложной медицинской помощи при тахикардии с узкими комплексами QRS
Алгоритм неотложной медицинской помощи при тахикардии с широкими комплексами QRS

Теперь давайте рассмотрим подробнее рекомендованные для неотложной помощи мероприятия и лекарственные препараты.
Вагусные пробы эффективны в 19-54% случаев суправентрикулярной тахикардии и включают ряд техник (проба Вальсальвы, массаж каротидного синуса являются наиболее безопасными и эффективными), которые стимулируют барорецепторы, расположенные во внутренних сонных артериях. Эта стимуляция вызывает рефлекторную активацию блуждающего нерва, что приводит к высвобождению ацетилхолина, который в свою очередь, замедляет частоту сердечных сокращений и проведения электрических импульсов через АВ-узел.
Проба Вальсальвы проводится путем сильного натуживания в течение 10-15 сек после глубокого вдоха.
Массаж каротидного синуса проводится больному в положении лежа ниже угла нижней челюсти и выше щитовидного хряща в течение 5 сек, голова пациента должна быть повернута в противоположную сторону от зоны массажа, более эффективным является массаж правого каротидного синуса, делать массаж с двух сторон одновременно запрещено!
Аденозин (АТФ) 6 мг в/в болюсно с последующим введением 10 мл физиологического раствора, если тахикардия продолжается, введите через 1 минуту дополнительно 12 мг аденозина в/в, при неэффективности можно ввести третью дозу аденозина 12 мг в/в. Введение аденозина приводит к значительному дозозависимому замедлению проведения электрических импульсов через АВ-узел, иногда даже к транзиторной АВ-блокаде. Важным для достижения эффекта является сверхбыстрое введение аденозина (1-2 cекунды)! При вводе аденозина возможно появление транзиторной одышки, гиперемии лица, дискомфорта в грудной клетке.
Верапамил 0,075-0,15 мг/кг в/в (в среднем 5-10 мг) в течение 2 минут.
Дилтиазем 0,25 мг/кг в/в в течение 2 минут, при необходимости через 15 минут можно ввести вторую дозу дилтиазема 0,35 мг/кг в/в, для пациентов старше 65 лет рекомендуемая максимальная начальная доза дилтиазема 10 мг в/в и максимальная повторная доза 20 мг.
Метопролол 5 мг в/в в течение 1-2 минут, можно повторно вводить при необходимости каждые 5 минут (максимальное количество доз – 3).
Эсмолол 0,5 мг/кг в/в болюсно или 0,05-0,3 мг/кг/ мин. в виде инфузии.
Бета-блокаторы и антагонисты кальциевых каналов противопоказаны при нестабильной гемодинамике у пациентов с декомпенсированной сердечной недостаточностью, со сниженной фракцией выброса левого желудочка (˂40%), при фибрилляции предсердий, возникшей на фоне синдрома преждевременного возбуждения желудочков. Не комбинируйте бета-блокаторы с антагонистами кальциевых каналов из-за высокого риска брадикардии, артериальной гипотензии и даже асистолии!
Амиодарон 150 мг в/в в течение 10 минут, возможно повторное введение или инфузия амиодарона в дозе 1 мг/мин. в течение следующих 6 часов.
Прокаинамид 20-50 мг/мин до прекращения аритмии или до снижения систолического АД до 90 мм рт ст. или до увеличения комплекса QRS более чем на 50% или до введения максимальной дозы в объеме 17 мг/кг со скоростью введения 1-4 мг/мин, избегайте использование прокаинамида при наличии синдрома удлиненного интервала QT или застойной сердечной недостаточности.
Синхронизированная электрическая кардиоверсия применяется у пациентов с нестабильной гемодинамикой, обусловленной возникновением тахикардии или при неэффективности медикаментозной кардиоверсии. Синхронизированная электрическая кардиоверсия проводится после предварительной седации или анальгезии пациентов с сохраненным сознанием, рекомендуется начинать кардиоверсию с наименьшего разряда, при неэффективности с постепенным увеличением силы следующего разряда.
Данная статья носит ознакомительный характер. Самолечение может быть вредным для вашего здоровья. Применение любых препаратов, упомянутых в данной статье, возможно только по назначению и под наблюдением врача.
Зарегистрируйтесь на нашем сайте прямо сейчас, чтобы иметь доступ к большему количеству обучающих материалов!
Подписаться на наши страницы:
- 2019 ESC Guidelines for the management of patients with supraventricular tachycardia. The Task Force for the management of patients with supraventricular tachycardia of the European Society of Cardiology (ESC) developed in collaboration with the Association for European Pediatric and Congenital cardiology (AEPC). European Heart Journal (2020), 41, 655-720. doi: 10.1093/eurheartj/ehz467.
- 2015 ACC/AHA/HRS Guideline for the management of adult patients with supraventricular tachycardia.


