Поликистоз яичников (СПКЯ): причины, симптомы и лечение в статье эндокринолога Байрашева В. К.
Поликистоз яичников (СПКЯ) - симптомы и лечение
Что такое поликистоз яичников (СПКЯ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Байрашевой Валентины Кузьминичны, эндокринолога со стажем в 14 лет.
Над статьей доктора Байрашевой Валентины Кузьминичны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Синдром поликистозных яичников (СПКЯ) — это хроническое состояние, при котором у женщины отсутствует или редко происходит овуляция, т. е. созревшая яйцеклетка не выходит из яичника для оплодотворения сперматозоидом. Иначе такое состояние называют поликистозом яичников , или синдромом Штейна — Левенталя . Оно сопровождается репродуктивными нарушениями (неспособностью забеременеть и родить ребёнка), расстройствами обмена веществ и психологическими проблемами.
Краткое содержание статьи — в видео:
СПКЯ является наиболее частым эндокринным заболеванием, которое встречается у 5-20 % девушек детородного возраста [3] . О нём свидетельствует наличие любых двух основных критериев:
- избыток мужских половых гормонов, производимых в яичниках — проявляется в виде внешних признаков (себорея, оволосение по "мужскому типу", акне , выпадение волос) и/или лабораторного повышения уровня андрогенов,
- долгое ненаступление овуляции (олигоовуляция) или полное её отсутствие,
- отличительные поликистозные изменения в яичниках, выявляемые с помощью ультразвукового исследования (УЗИ) [1][2] .
Выделяют две наиболее значимые теории развития СПКЯ:
- Теория нарушения выработки гормонов , регулирующих работу яичников, в гипоталамусе и гипофизе. Эти участки мозга ответственны за его нейроэндокринную деятельность и работу всего организма.
- Теория инсулинорезистентности — снижение чувствительности клеток организма к инсулину с последующим нарушением обмена глюкозы и поступлением её в клетки [3][4] .
Обе теории объясняют те жалобы и лабораторные изменения, которые наблюдаются у пациенток с поликистозом яичников.
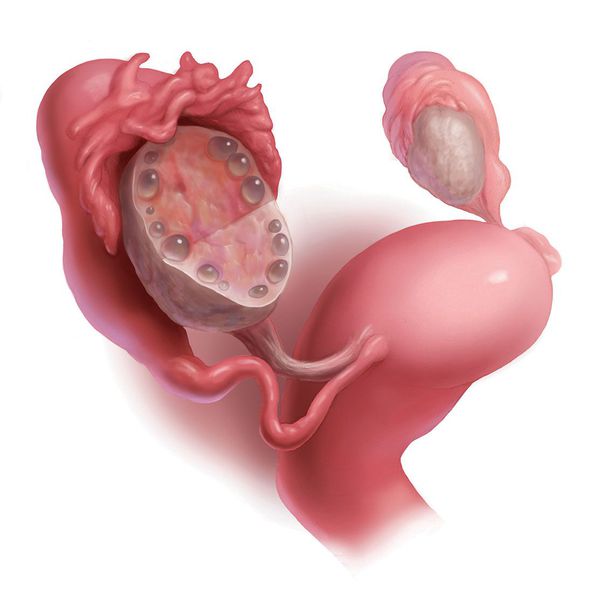
Также обсуждается вклад генетических факторов в развитие СПКЯ. В частности, речь идёт о генах, которые участвуют в образовании или действии мужских половых гормонов, передаче сигнала инсулина и обмене веществ, процессе образования фолликулов в яичнике и других процессах [4] [23] . Так, известно о 30-50% риске развития СПКЯ у женщины, если её мама или сестра больны поликистозом яичников [3] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы поликистоза яичников
К признакам поликистоза яичников относятся:
- нерегулярный менструальный цикл,
- аномальные маточные кровотечения,
- бесплодие,
- симптомы гиперандрогении — избытка мужских половых гормонов,
- лишний вес или ожирение (индекс массы тела от 25,0 и выше),
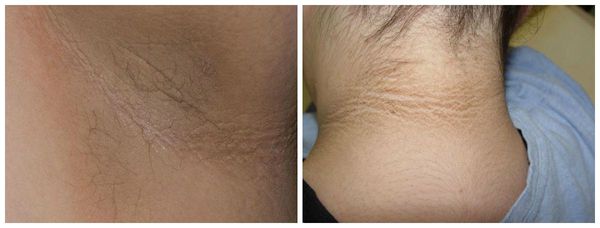
- чёрный акантоз — участки тёмно-коричневой цвета в области кожных складок шеи, подмышечных впадин, паха (необязательный признак инсулинорезистентности) [5] ,
- психологический и психосексуальные нарушения,
- расстройства пищевого поведения (переедание) [1] .
Под нерегулярным менструальным циклом понимают:
- продолжительность цикла более 90 дней в первый год после наступления менархе — первой менструации,
- продолжительность цикла менее 21 дня или более 45 дней с 1-го по 2-й год после наступления менархе,
- длительность цикла менее 21 дня или более 35 дней либо меньше 8-ми циклов в год у женщин детородного возраста (т. е. с 3-го года после наступления менархе и до менопаузы) — наблюдается чаще всего,
- изначальное отсутствие месячных в 15-летнем возрасте (первичная аменорея) или их отсутствие более трёх лет от начала развития молочных желёз (телархе) [1] .
У 20 % женщин с поликистозом яичников менструальный цикл не нарушается, при этом овуляция не происходит. Поэтому судить о наличии овуляции только исходя из регулярности цикла неправиль но [5] .
Аномальные маточные кровотечения возникают тогда, когда утолщённый эндометрий (внутренний слой матки) отторгается не полностью и нерегулярно. При этом кровотечения становятся обильнее и длительнее.
Бесплодие, по некотором литературным данным, в 15 раз чаще встречается у женщин с поликистозом яичников по сравнению с женщинами без данной патологии [3] . При этом в 70-75 % случаев оно является первичным (если беременность ни разу не наступала) и связано с наличием циклов, в которых не произошла овуляция [4] .
К симптомам избытка мужских половых гормонов относятся:
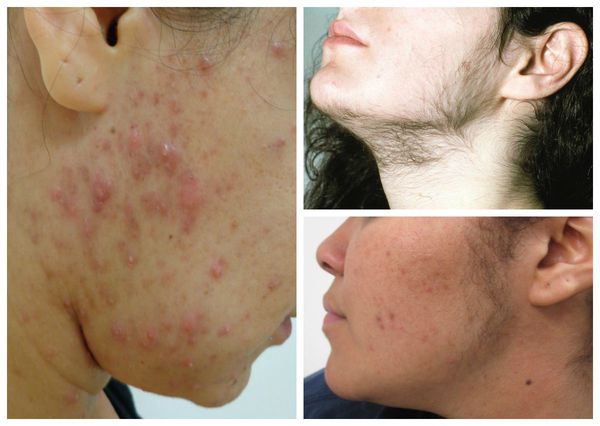
- себорея — усиленное образование кожного сала на волосистой части головы, лице, передней поверхности грудной клетки, спине, плечах,
- гирсутизм — избыточный рост тёмных жёстких волос в области верхней губы, подбородка, грудной клетки, спины и живота, внутренней поверхности бёдер,
- акне (угревая болезнь) — заболевание сальных желёз кожи, связанное с закупоркой их выходных протоков,
- андроген-зависимая алопеция — прогрессирующее выпадение волос, начинающееся на макушке или висках и распространяющееся на теменную и затылочную области.
Данные изменения внешности, как и лишний вес, женщинам и девочкам с поликистозом яичников довольно трудно принять. Из-за этого у них довольно часто наблюдаются симптомы тревожного и депрессивного расстройства от умеренной до тяжёлой степени тяжести [1] .
Патогенез поликистоза яичников
Фолликулы яичника — это своеобразные биологические капсулы, содержащие яйцеклетки. Процессы их созревания и дальнейших преобразований регулируются многими гормонами. Ведущими регуляторами являются фолликулостимулирующие и лютеинизирующие гормоны, вырабатываемые гипофизом, — ФСГ и ЛГ.
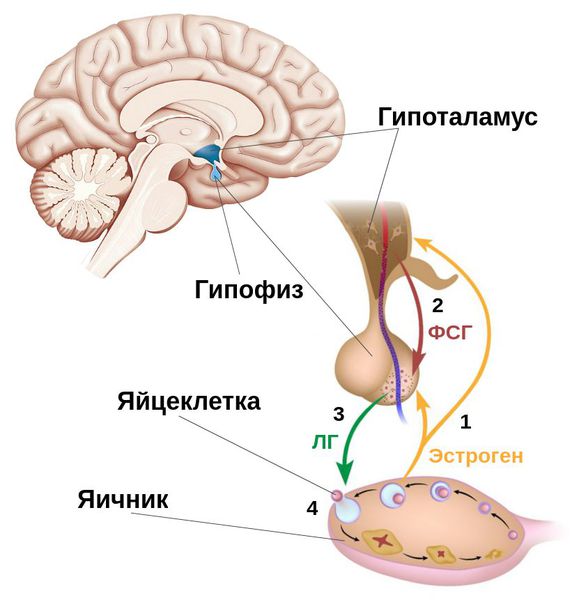
ФСГ регулирует рост и развитие фолликулов вместе со зреющими яйцеклетками, способствует образованию в фолликулах эстрадиола — женского полового гормона (вида эстрогенов), который формируется из тестостерона — мужского полового гормона. Чем больше размер фолликула, тем больше эстрогенов он вырабатывает [4] .
В норме в середине менструального цикла под воздействием накопившегося в фолликулах эстрадиола происходит максимальный выброс ФСГ вместе с резким повышением уровня ЛГ. Благодаря этим пикам самый крупный созревший (доминантный) фолликул разрывается и высвобождает яйцеклетку, потенциально готовую к оплодотворению. Этот процесс называется овуляцией . Для его адекватного запуска очень важны именно пиковые подъёмы ЛГ и ФСГ, а не длительное хроническое повышение этих гормонов [3] [4] [6] .
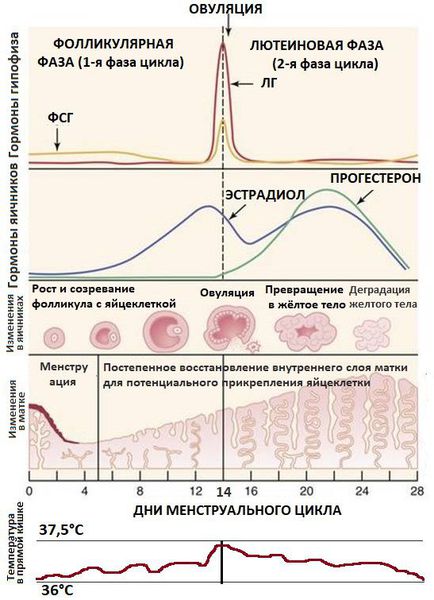
Под влиянием пика ЛГ запускается процесс превращения совулировавшего фолликула в жёлтое тело — временную эндокринную железу. Она вырабатывает прогестерон — гормон, необходимый для закрепления оплодотворённой яйцеклетки в полости матки. ЛГ также стимулирует образование в яичнике андрогенов — мужских половых гормонов.
Если оплодотворение яйцеклетки сперматозоидом не произошло, жёлтое тело постепенно уменьшается и снижает выработку прогестерона. В итоге это ведёт к началу менструации — отторжению внутреннего слоя матки (эндометрия), который не пригодился для прикрепления оплодотворённой яйцеклетки.
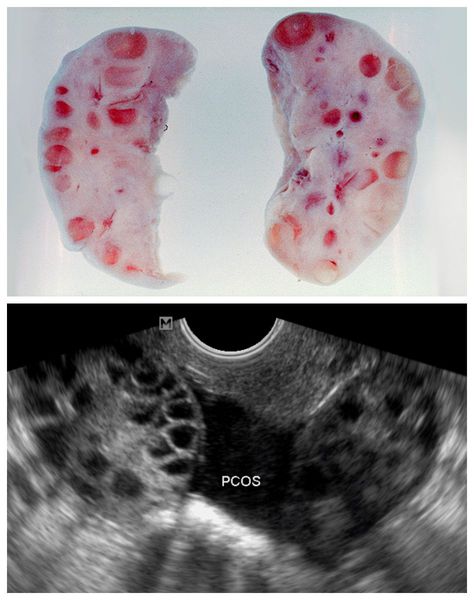
Одной из причин развития СПКЯ является генетически запрограммированная чрезмерная выработка ЛГ , происходящая раньше времени, при сохранении низконормальных уровней ФСГ. Повышенная концентрация ЛГ стимулирует чрезмерное образование мужских половых гормонов — тестостерона и андростендиона. Их избыток нарушает процессы развития фолликулов, приводит к их преждевременной деградации (перерождению в жёлтое тело) и образованию на их месте небольших фолликулярных кист , которые можно выявить во время УЗИ.
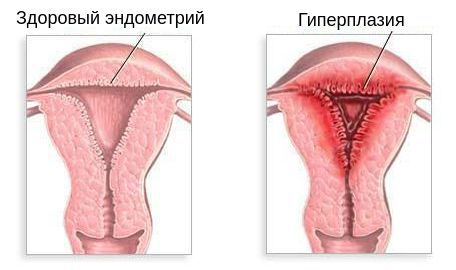
Отсутствие доминантного фолликула приводит к невозможности возникновения овуляции (следовательно, к бесплодию) и невозможности формирования жёлтого тела — источника выработки прогестерона. Поэтому во вторую фазу цикла в крови наблюдается низкий уровень прогестерона. Это, в свою очередь, является причиной отсутствия отторжения эндометр ия — прекращения менструации или длительной задержки её наступления. Отсутствие отторжения внутреннего слоя матки может привести к его чрезмерному разрастанию, т. е. гиперплазии эндометрия. Это нарушение является фактором риска развития рака.
Избыток андрогенов способен в некоторой степени превращаться в эстрогены (главным образом, не в эстрадиол, а в эстрон — другой женский половой гормон). Эстрон ещё больше стимулирует повышение ЛГ. Так замыкается и самоподдерживается этот патологический процесс.
В качестве другой причины развития и прогрессирования СПКЯ рассматривается генетически запрограммированные нарушения выработки и действия инсулина с формированием инсулинорезистентности — недостаточного ответа тканей на его действие.
Инсулин является гормоном, который регулирует обмен углеводов, а также жиров и белков. Он оказывает анаболическое (ростовое) действие на многие органы и ткани. Из-за снижения чувствительности тканей к нему эффект гормона становится недостаточным, что может сопровождаться повышением уровня глюкозы в крови. В попытке снизить уровень сахара увеличивается выработка инсулина, т. е. в крови выявляется избыток инсулина при несниженном уровне глюкозы.
Инсулин способен стимулировать рост клеток фолликулов, вырабатывающих андрогены. Кроме того, в печени избыток инсулина снижает выработку гормона глобулина (ГСПГ). В норме он связывает часть мужских половых гормонов, не давая им оказывать свою функцию. Уменьшение количества ГСПГ приводит к повышению в крови свободного тестостерона, что ещё более усиливает проявления гиперандрогении — акне, гирсутизм, алопецию и др. [10] .
Классификация и стадии развития поликистоза яичников
К основным критериям поликистоза яичников относят отсутствие овуляции или редкое её возникновение, гиперандрогению и поликистозные изменения яичников [2] . В зависимости от них СПКЯ классифицируют на следующие типы:
- классический тип — имеются все три критерия (встречается в 46 % случаев),
- овуляторный тип — овуляция сохранена, при этом присутствует только клиническая или лабораторная гиперандрогения с признаками поликистоза яичников на УЗ-снимке (встречается в 23 % случаев),
- неандрогенный тип — признаки гиперандрогении не наблюдаются, но при этом отсутствует овуляция и имеются УЗ-характеристики поликистоза яичников (встречается в 18 % случаев),
- ановуляторный тип — овуляция отсутствует, есть признаки гиперандрогении (встречается реже всего — в 13 % случаев) [6][11] .
В зависимости от выходящих на первый план жалоб и связанных с ними подходов к лечению выделяют три типа СПКЯ:
- метаболический тип, при котором преобладают нарушения обмена веществ (сахарный диабет 2-го типа, лишний вес, нарушение холестеринового обмена),
- гиперандрогенный тип, при котором на первый план выходят косметологические проблемы, связанные с избытком мужских половых гормонов (акне, повышенное оволосение и др.),
- репродуктивный тип, при котором основными жалобами являются проблемы зачатия и вынашивания ребёнка [11] .
Осложнения поликистоза яичников
СПКЯ приводит к следующим нарушениям:
- Метаболический синдром — поддающееся коррекции нарушение, которое сочетает в себе ожир ение с двумя или более критериями:
- повышение глюкозы крови ≥ 5,6 ммоль/л или наличие сахарного диабета 2-го типа,
- повышенное артериальное давление (≥ 130/85 мм рт. ст.) или наличие гипертонии ,
- уровень триглицеридов крови ≥ 1,70 ммоль/л,
- уровень холестерина ЛПВП крови (липопротеидов высокой плотности) < 1,3 ммоль/л или лечение препаратами для нормализации липидов крови.
- Гестационный сахарный диабет — диабет, возникающий во время беременности.
- Жировой гепатоз печени — избыточное накопление жира в печени у лиц, не злоупотребляющих алкоголем, связанное с инсулинорезистентностью.
- Гипертоническая болезнь — стойкое повышение артериального давления.
- Синдром обструктивного апноэ сна — спадение дыхательных путей с остановкой или ослаблением дыхания во сне. Приводит к развитию различных обменных и сосудистые нарушений. Проявляется наличием храпа, дневной сонливости, усталости, расстройствами настроения [1] .
- Заболевания сердечно-сосудистой системы:
- атеросклероз сосудов — отложение холестерина и других липидов в стенках артерий,
- ишемическая болезнь сердца — частичная или полная закупорка атеросклеротическими бляшками артерий, кровоснабжающих сердце,
- инфаркт миокарда — некроз сердечной мышцы в связи с острым нарушением кровотока,
- инсульт — острое нарушение мозгового кровообращения и др. [10] .
- Повышение свёртываемости крови с образованием тромбов, которые могут закупорить просвет сосудов различных органов.
- Онкологическая отягощённость.
- Гиперплазия эндометрия — разрастание внутреннего слоя матки. При этом женщины с поликистозом яичников имеют повышенный риск развития рака эндометрия (в 2-6 раз), который часто возникает перед менопаузой [1][4][12] .
- Депрессия, основным признаком которой является снижение настроения, самооценки и способности получать удовольствие.
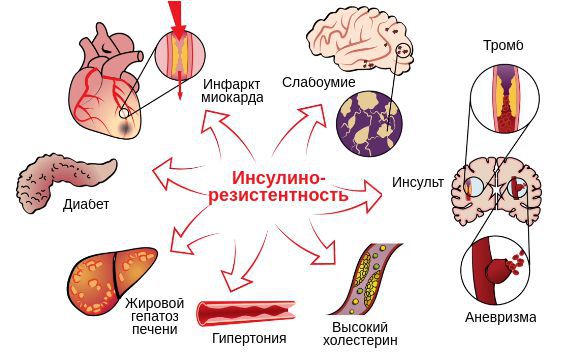
Основная причина большинства перечисленных осложнений — инсулинорезистентность, которая в случае СПКЯ имеется у 95 % женщин с ожирением или лишним весом, а также у 75 % женщин с нормальным весом [13] . Она лежит в основе развития предиабета, сахарного диабета 2-го типа, ожирения, гипертонии и гиперхолестеринемии , которые, в свою очередь, приводят к развитию сердечно-сосудистых заболеваний. Так, п ри наличии инсулинорезистентности предиабет, в конечном счёте, может развиться у половины, а сахарный диабет 2-го типа — у трети пациенток с поликистозом яичников [12] . Помимо прочего, инсулинорезистентность в случае СПКЯ рассматривается как малый пусковой механизм развития болезни Альцгеймера — старческого слабоумия [12] [14] .
Диагностика поликистоза яичников
1. Подтверждение овуляторной дисфункции — несозревание доминантного фолликула (ановуляция) или его нерегулярное созревание (олигоовуляция).
Основные методы определения овуляции или её отсутствия:
- Ультразвуковая фолликулометрия — наиболее точный метод [1] . При нерегулярном менструальном цикле УЗИ малого таза выполняется, начиная с 7-9 дня цикла, несколько раз с интервалом в 2-3 дня для отслеживания роста доминантного фолликула (до 18-20 мм). О наличии нарушения свидетельствует отсутствие овуляции в двух циклах из трёх [5] .
- Аптечные тесты на овуляцию — определяют пик выброса лютеинизирующего гормона, попадающего в мочу.
Подтвердить факт овуляции помогает оценка уровня прогестерона в середине лютеиновой (второй) фазы менструального цикла (как правило, эта фаза соответствует 20-24-му дню от начала месячных). При уровне прогестерона ниже 3-4 нг/мл цикл считается ановуляторным, т. е. овуляция не происходит [1] [5] [6] .
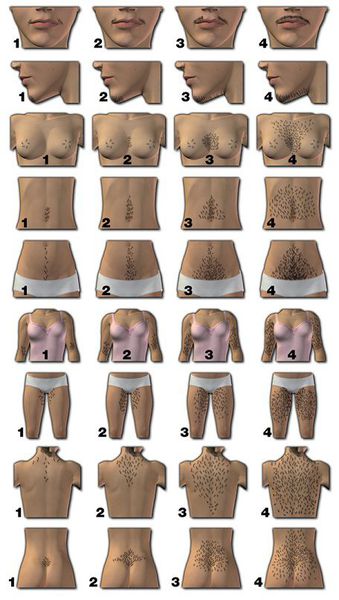
2. Оценка клинических проявлений гиперандрогении — избытка мужских половых гормонов.
Степень оволосения измеряется по шкале Ферримана — Галлвея [4] [6] [7] . В зависимости от площади волосяного покрова каждая из девяти областей тела оценивается в 0-4 балла. Суммарное значение ≥ 4-6 баллов указывает на наличие гирсутизма (при этом нужно учитывать национальные особенности) [1] [5] . Тяжесть гирсутизма не всегда зависит от степени повышения уровня мужских половых гормонов.
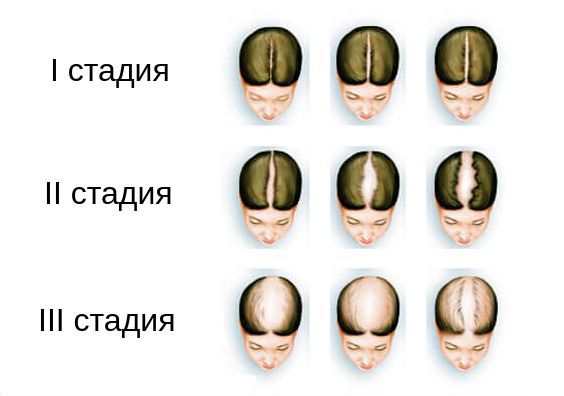
Степень алопеции, связанной с избытком андрогенов, рекомендуется оценивать по шкале Людвига. Согласно ей, выделяют три стадии алопеции:
- I стадия — заметное истончение волос на макушке,
- II стадия — выраженное выпадение волос на макушке,
- III стадия — полное облысение в районе макушки [6][8] .
Оценка выраженности алопеции, как и акне, не проводится в подростковом возрасте, так как они являются распространённой проблемой данного периода [1] [6] .
Для оценки веса необходимо:
- вычислить индекс массы тела (ИМТ) по формуле: ИМТ = вес (кг) : рост 2 (м),
- измерить объём талии [5] .
В норме ИМТ находится в пределах 18,5-24,9. ИМТ 25,0-29,9 указывает на избыточный вес, ИМТ выше 30 — на ожирение.
Нормальный объём талии не должен превышать 88 см. По более жёстким критериям Международной Федерации диабета, этот показатель должен быть не более 80 см [9] .
3. Лабораторная диагностика избытка мужских половых гормонов:
- Анализ крови на общий тестостерон и ГСПГ — гормона, связывающего половые гормоны. Проводится на 2-5 день от начала месячных для расчёта уровня свободного тестостерона и индекса свободных андрогенов.
- Определение уровня андростендиона и дегидроэпиандростерона сульфата (ДЭА-С, DHEAS) — показа тогда, когда уровень общего и свободного тестостерона не повышен [1] .
Уровень половых гормонов у женщин, принимающих комбинированные оральные контрацептивы, необходимо оценивать не раньше чем через три месяца после их отмены.
При обследовании пациентки с гиперандрогенией необходимо исключить другие причинные заболевания: синдром и болезнь Кушинга, врождённую дисфункцию коры надпочечников, андроген-продуцирующую опухоль, гиперпролактинемию, преждевременную менопаузу, акромегалию и лекарственные причины (приём анаболических стероидов, даназола, диазоксида, фенитоина, фенотиазинов, прогестинов, вальпроевой кислоты и др.) [4] .
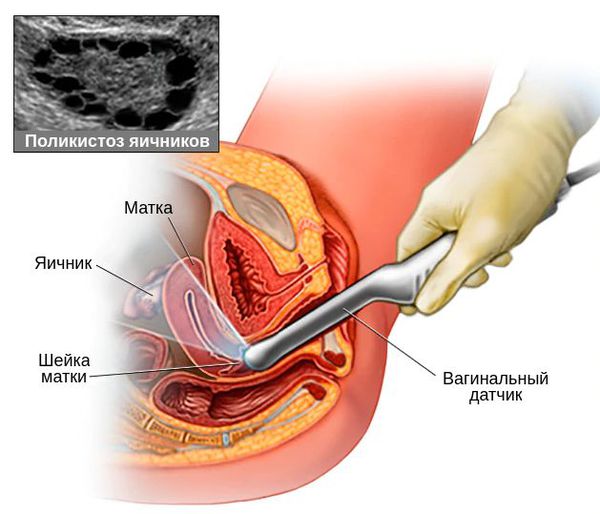
4. Подтверждение поликистоза яичников на УЗИ.
Данное исследование целесообразно проводить на 3-5 день от начала месячных, предпочтительно влагалищным датчиком. При аменорее УЗИ выполняется либо в любое время, либо на 3-5 день после менструации, вызванной препаратами прогестерона [5] .
Иногда, особенно у подростков, наблюдается УЗ-картина мультифолликулярности. Однако это не свидетельствует о наличии СПКЯ, поскольку у пациентки нет гормональных и овуляторных нарушений. Поэтому у девочек, не достигших половой зрелости (когда после первой менструации прошло менее 8 лет), для диагностики используют только два критерия — гиперандрогению и нарушение овуляции.
Для подтверждения поликистоза яичников на УЗИ существуют чёткие критерии:
- увеличение объёма яичников ≥ 10 мл при условии отсутствия кисты, жёлтого тела и доминантного фолликула (нормальный размер яичника — 4-7 мл),
- наличие в яичнике 20 фолликулов размером 2-9 мм и более в объёме яичника (при условии расчёта его объёма, что абсолютным большинством УЗИ-специалистов пока не делается) [1] .
На момент постановки диагноза поликистозные изменения в яичниках могут отсутствовать, но это не исключает их формирования кист в дальнейшем. На это указывает тот факт, что ановуляторный тип СПКЯ, свойственный большинству девочек-подростков, является источником формирования СПКЯ у женщин [25] .
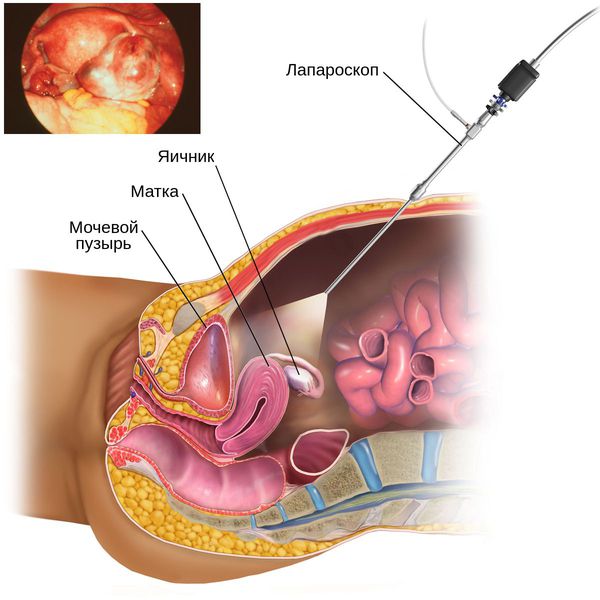
5. Диагностическая лапароскопия — хирургическая операция с выполнением небольших разрезов. Позволяет врачу с помощью введённого в малый таз прибора — лапароскопа — своими глазами увидеть состояние органов малого таза, в частности яичников.
6. Диагностика метаболического синдрома:
- измерение ИМТ или окружности талии,
- измерение артериального давления,
- анализ уровня глюкозы плазмы натощак, пероральный тест на толерантность к глюкозе, уровень гликированного гемоглобина (HbA1c) — эти показатели рекомендуется оценивать у всех женщин с уже диагностированным поликистозом яичников, а затем — одни раз в 1-3 года в зависимости от наличия других факторов риска развития сахарного диабета 2-го типа,
- оценка показателей липидограммы — анализ крови на холестерин, триглицериды, липопротеины низкой и высокой плотности.
7. Другие лабораторные нарушения, которые встречаются при СПКЯ (но не являются критериями для постановки этого диагноза):
- соотношение гормонов ЛГ / ФСГ > 2,5 — встречается более чем в 60 % случаев (проверяется на 2-5 д ень от начала месячных),
- повышение уровня 17-ОН-прогестерона до 7,5 нмоль/л — более чем в 50 % случаев (проверяется на 2-5 день от начала месячных),
- снижение уровня ГСПГ — в 50 % случаев (проверяется на 2-5 день от начала месячных) [5] ,
- повышение уровня инсулина натощак (>13 мкЕд/мл) — более чем в 30 % случаев,
- повышение уровня общего холестерина и холестерина ЛПНП — боле чем в 30 % случаев,
- повышение уровня пролактина — встречается у 10-30 % пациенток [4] ,
- уровень антимюллерова гормона > 4,5 нг/мл,
- увеличение индекса инсулинорезистентности HOMA - IR — оценивают по уровню глюкозы плазмы крови и инсулина натощак. И хотя резистентность к инсулину признана ключевой характеристикой СПКЯ, в настоящее время специалисты не рекомендуют исследовать данный индекс в обычной клинической практике [1][5] .
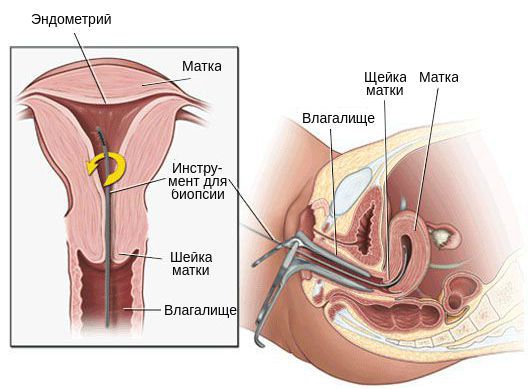
8. Биопсия эндометрия показана женщинам с ациклическими кровотечениями.
Лечение поликистоза яичников
Лечение СПКЯ проводится индивидуально в каждом отдельном случае. Выбор тактики зависит от возраста, предъявляемых жалоб, выраженности симптомов и их сочетания, репродуктивных планов женщины, риска развития сердечно-сосудистых заболеваний.
В целом лечение поликистоза яичников комплексное. Оно включает в себя:
- снижение массы тела и коррекцию метаболических нарушений,
- лечение бесплодия,
- лечение кожных проявлений гиперандрогении — повышенное оволосение (гирсутизм) и аллопеции,
- восстановление и нормализация менструального цикла,
- улучшение психологического состояния.
Снижение избыточного веса и коррекция метаболических расстройств
В первую очередь необходимо изменить образ жизни:
- Отказаться от курения, нормализовать режим сна.
- В случае повышенного ИМТ снизить суточную калорийность рациона до 1200-1500 ккал/сутки. При этом пока не доказано преимущество какой-либо определённой диеты.
- Подросткам рекомендуется интенсивная физическая активность не менее 60 минут в день, женщинам 18-64 лет — не менее 150 минут в неделю (ходьба или езда на велосипеде, домашние дела, игры, занятия спортом и т. п.). Занятия для укрепления основных групп мышц нужно выполнять не реже двух дней в неделю. Оптимально ежедневное прохождение не менее 10000 шагов, включая ежедневные занятия и 30-минутную интенсивную физнагрузку [1] . С этой целью будет полезным использование фитнес-браслета.
Также важно скорректировать ожирение . Если вес снижается меньше чем по 5% в течение трёх месяцев на фоне изменения образа жизни, то назначается лекарственная терапия ожирения. Применяемыми на сегодняшний день препаратами являются:
- орлистат — блокирует расщепление и дальнейшее всасывание жиров в кишечнике,
- сибутрамин — воздействует на центральную нервную систему, ускоряет чувство насыщения после приёма пищи и увеличивает энерготраты,
- лираглутид — эффективный препарат для подкожного введения, обладает сахароснижающим действием без риска его чрезмерного снижения, способен улучшить показатели липидов крови и умеренно снизить повышенное артериальное давление. Препарат обладает естественным для организма механизмом регуляции аппетита и потребления пищи, предотвращает развитие сердечно-сосудистых заболеваний [16] .
Для снижения веса у женщин с поликистозом яичников и ожирением можно выполнить хирургическое изменение желудка и/или ки шечника [1] . Сегодня бариатрическая хирургия считается самым эффективным методом лечения ожирения [15] .
Такое сахароснижающее средство, как метформин , может быть назначено подросткам с СПКЯ, взрослым женщинам с ИМТ ≥ 25 кг/м 2 , пациенткам с высоким риском развития предиабета и сахарного диабета 2-го типа [1] .
Лечение бесплодия
В первую очередь для лечения бесплодия рекомендуют следующие препараты:
- Летрозол — не позволяет андрогенам превращаться в эстрогены, приводя к снижению уровня эстрогенов, компенсаторному повышению ФСГ с последующим развитием и созреванием доминантного фолликула.
- Кломифен цитрат — стимулирует выработку ФСГ и ЛГ, вызывая созревание доминантного фолликула.
- Метформин — делает ткани более чувствительными к инсулину, уменьшающая инсулинорезистентность — ключевой момент в развитии СПКЯ. Может использоваться как самостоятельный препарат для стимуляции овуляции у пациенток с поликистозом яичников, ожирением или нормальным весом, а также в качестве дополнения к кломифен цитрату при недостаточной эффективности последнего [17] .
- Гонадотропины — препараты гормонов, имитирующие натураль ные пики ЛГ и ФСГ, необходимые для окончательного созревания фолликулов и овуляции [18] . К ним относятся:
- ФСГ, ЛГ и их комбинация — человеческие (полученные путём специальной очистки мочи женщин в период менопаузы) или рекомбинантные (синтезируются специальными клетками-продуцентами, в которые встроены ДНК гормона),
- мочевой или рекомбинантный ХГЧ (хорионический гонадотропин человека) — гормон беременности, схожий по строению с ЛГ, способный стимулировать овуляцию [1] .
Го надотропины могут применяться совместно с метформином, но только после исключения патологии матки, маточных труб и мужского бесплодия [1] . Лечение является дорогостоящим.
В процессе стимулирования овуляции должен обязательно проводиться УЗИ-мониторинг состояния эндометрия и созревания фолликулов (безопасно наличие менее трёх зрелых фолликулов), наблюдение акушера-гинеколога и гормональный контроль. Это необходимо для исключения развития возможных осложнений:
- синдрома гиперстимуляции яичников — чрезмерной реакции организма, при котором увеличивается размер яичников из-за их выраженного отёка и множественных кист,
- многоплодной беременности и др. [1][18] .
Во вторую очередь рекомендуются следующие методы лечения:
- Консервативное лечение гонадотропинами у женщин, не ответивших на терапию кломифен цитратом в сочетании с метформином.
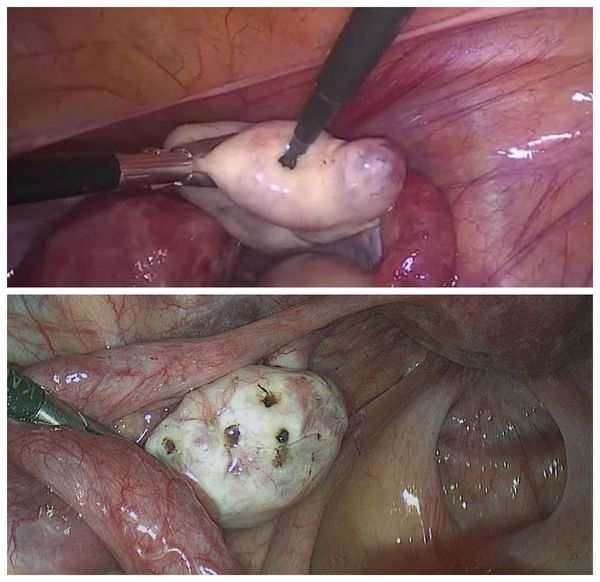
- Лапароскопические операции на яичниках — проводятся при отсутствии эффекта от лекарственной терапии [19] . К ним относятся дриллинг и клиновидная резекция яичников.
Дриллинг яичников ("продырявливание") — лапароскопическое разрушение поликистозных образований. Приводит к восстановлению овуляции за счёт механического разрушения утолщённой оболочки яичника, мешающей яйцеклетке выходить из фолликула. Тем самым дриллинг способствует:
- уменьшению количества андрогенов и увеличению выработки ФСГ,
- снижению уровня антимюллерова гормона, избытки которого нарушают нормальное созревание доминантного фолликула,
- улучшению кровоснабжения яичников и доставки с кровью ФСГ и ЛГ, необходимых для овуляции [19] .
Дриллинг может являться основным методом лечения при наличии спаек между органами малого таза, непроходимости маточных труб и других патологиях.
- диатермокаутеризация — создание насечек на яичниках при помощи нагрева электродом, введённым через небольшие отверстия в области бикини и пупка,
- электрокаутеризация — формирование отверстий глубиной 3-15 мм при помощи высокотемпературного нагрева электродом,
- лазерная вапоризация — испарение ткани под действием лазера.

Клиновидная резекция яичника сегодня практически не применяется в связи с опасностью развития спаек, трубного бесплодия и снижения овариального резерва — количества фолликул с предшественниками яйцеклеток. Лапароскопический дриллинг имеет более низкий риск снижения овариального резерва и функции яичников [1] [19] .
В третью очередь , если и после операции долгожданная беременность в течение года не наступила, рекомендуются вспомогательные репродуктивные технологии:
- ЭКО — экстракорпоральное оплодотворение, т. е. "оплодотворение в пробирке". Для начала проводится суперовуляция — стимулируется созревание большого количества фолликулов с яйцеклетками. Затем выполняется пункция фолликулов с забором яйцеклеток, после чего их помещают в пробирки и вводят туда по 100 000 сперматозоидов. В результате успешного оплодотворения эмбрион переносят в полость матки для дальнейшего развития беременности.
- ЭКО в сочетании с ИКСИ — интрацитоплазматической инъекцией сперматозоидов. Отличается от обычного ЭКО тем, что внутрь яйцеклетки вводится только один сперматозоид. Данный способ оплодотворения проводится тогда, когда у партнёра выявлено отсутствие сперматозоидов в сперме ( азооспермия ) или резкое снижение оплодотворяющей способности спермы. При этом забор спермы производится естественным путём или с помощью пункции яичка и его придатков [1][6] .
Гонадотропины в случае ЭКО часто применяют совместно с аналогами гонадотропин-рилизинг гормона — гормона гипоталамуса, регулирующего выработку ФСГ и ЛГ гипофизом. При этом дополнительное применение метформина может снизить риск возникновения синдрома гиперстимуляции яичников и увеличить шансы наступления беременности [1] [26] .
Перед стимуляцией овуляции в программе ЭКО (с антагонистом гонадотропин-рилизинг гормона) или в естественном цикле необходимо увеличить частоту наступления беременности. Для этого целесообразнее применять прогестагены [22] .
Лечение гирсутизма и алопеции
Если поликистоз яичников не связан с бесплодием, в первую очередь назначают комбинированные оральные контрацептивы (КОК). Они содержат минимальные дозы этинилэстрадиола (20-30 мкг) или натуральные эстрогены (например клайра ).
Пока не доказано какое-либо преимущество одного вида КОК перед другими, в т. ч. при лечении гирсутизма. Однако КОК, содержащие 35 мкг этинилэстрадиола и ципротерон ацетат, которые раньше активно назначали на начальных этапах лечения СПКЯ ( диане-35 , хлое , модэлль пьюр ), сейчас использовать в качестве препаратов первой линии не рекомендуется [1] .
При назначении КОК оцениваются противопоказания и ограничения, согласно рекомендациям Всемирной организации здравоохранения. При этом учитывается возраст женщины, факт табакокурения , наличие поверхностных и глубоких венозных нарушений, метаболических патологий, сердечно-сосудистых заболеваний, мутаций в свёртывающей системе крови и др. [20] .
Цикл роста волос на коже головы длится 2-6 лет, а на коже тела — 3-6 месяцев. Мужские половые гормоны продлевают цикл роста волос на теле и сокращает его у волос кожи головы [4] [6] . Поэтому результат терапии будет заметен не раньше, чем через 6-12 месяцев. Если в течение этого срока лечения КОК и применения косметологических процедур (фотоэпиляции) проявления гирсутизма не уменьшились, то в терапию можно добавить антиандрогены — препараты, направленные на снижение уровня или активности андрогенов в организме. К таким препаратам относятся:
- спиронолактон ,
- ципротерон ацетат,
- финастерид ,
- флутамид — не рекомендован для лечения гирсутизма в связи с его токсическим влиянием на печень [5] .
В сочетании с КОК антиандрогены применяются для лечения андрогенной алопеции у пациенток с поликистозом яичников. Их можно назначать в случае непереносимости КОК или наличии противопоказаний к ним [1] . На фоне лечения антиандрогенами рекомендуется использовать эффективные методы контрацепции, поскольку беременность мужским плодом может привести к нарушению его гормонального развития.
Также в литературе обсуждается эффективность лечения СПКЯ инозитолом (в любой форме) [1] [21] .
Восстановление и нормализация менструального цикла
Восстановить регулярность менструального цикла у пациенток без гиперандрогении, не планирующих беременность и не нуждающихся в контрацепции, рекомендуется лечение прогестинами. Например, во вторую фазу цикла применяют препараты прогестерона — дюфастон , утрожестан , гель крайнон [21] .
Улучшение психологического состояния
- психологическая терапия,
- косметологическое лечение акне под наблюдением дерматокосметолога,
- при необходимости применяются антидепрессанты для лечения депрессивного расстройства или анксиолитики для снятия тревоги и страха. При этом необходимо подобрать средство, оказывающее минимальное влияние на массу тела [1] .
Прогноз. Профилактика
Поскольку поли кистоз яичников является хроническим заболеванием, рецидив клинических проявлений возможен даже после успешной беременности и родов [27] . Поэтому важно соблюдать меры профилактики:
- вести здоровый образ жизни, который включает здоровый сон, здоровое питание и регулярную физическую активность,
- терапия КОК или периодическое применение прогестинов для профилактики гиперплазии и рака эндометрия при циклах более 90 дней,
- проводить скрининговые тесты на депрессию для своевременного выявления преддепрессивных состояний,
- во время беременности обязательно находиться под наблюдением специалистов, учитывая повышенный риск неблагоприятных исходов для матерей и детей.
Список литературы
- Teede H. J., Misso M. L., Costello M. F., Dokras A., et al. Recommendations from the international evidence-based guideline for the assessment and management of polycystic ovary syndrome // Fertil Steril. — 2018, 89 (3): 251-268.ссылка
- Rotterdam ESHRE/ASRM-Sponsored PCOS Consensus Workshop Group. Revised 2003 consensus on diagnostic criteria and long-term health risks related to polycystic ovary syndrome // Fertil Steril. — 2004, 81 (1): 19-25.ссылка
- Azziz R., Carmina E., Chen Z., Dunaif A., et al. Polycystic ovary syndrome // Nat Rev Dis Primers. — 2016, 2: 16057.ссылка
- Соболева Е. Л., Потин В. В., тарасова М. А. Гирсутизм: пособие для врачей. — СПб.: Изд-во Н-Л, 2007. — 52 с.
- Адамян Л.В., Андреева Е.Н., Гаспарян С.А. и др. Синдром поликистозных яичников в репродуктивном возрасте (современные подходы к диагностике и лечению). Клинические рекомендации (протоколы лечения) // Проблемы репродукции. — 2015. — № 6. — С. 403-421.
- Шепелькевич А. П., Мантачик М. В. Особенности ведения женщин с синдромом поликистозных яичников в клинической практике // Лечебное дело. — 2019. — № 4 (68). — С. 67-77.
- Yildiz B. O., Bolour S., Woods K., Moore A., Azziz R. Visually scoring hirsutism // Hum Reprod Update. — 2010, 16 (1): 51-64.ссылка
- Starace M., Orlando G., Alessandrini A., Piraccini B. M. Female androgenetic alopecia: an update on diagnosis and management // Am J Clin Dermatol. — 2019, 21 (1): 69-84.ссылка
- Чумакова Г. А., Веселовская Н. Г., Гриценко О. В., Отт А. В. Метаболический синдром: сложные и нерешенные проблемы // Российский кардиологический журнал. — 2014. — № 3. — С. 63-71.
- Попова П. В., Горелова И. В., Гринева Е. В. Синдром поликистозных яичников и кардиоваскулярный риск // Артериальная гипертензия. — 2018. — Т. 24. — № 6. — С. 654-665.
- Conway G., Dewailly D., Diamanti-Kandarakis E., Escobar-Morreale H. F., Franks S., Gambineri A. The polycystic ovary syndrome: a position statement from the European Society of Endocrinology // Eur J Endocrinol. — 2014, 171 (4): P1-29.ссылка
- Шереметьева Е. В. СПКЯ / Материалы вебинара. — 2015.
- Stepto N. K., Cassar S., Joham A. E., Hutchison S. K., et al. Women with polycystic ovary syndrome have intrinsic insulin resistance on euglycaemic-hyperinsulaemic clamp // Hum Reprod. — 2013, 28 (3): 777-784.ссылка
- Bosco D., Fava A., Plastino M., Montalcini T., Pujia A. Review Possible implications of insulin resistance and glucose metabolism in Alzheimer's disease pathogenesis // J Cell Mol Med. — 2011, 15 (9): 1807-1821.ссылка
- Дедов И. И., Мельниченко Г. А., Шестакова М. В. и соавт. Национальные клинические рекомендации по лечению морбидного ожирения у взрослых. 3-ий пересмотр (Лечение морбидного ожирения у взрослых) // Ожирение и метаболизм. — 2018. — Т. 15. — № 1. — С. 53-70.
- Andrew C. A., Saunders K. H., Shukla A. P., Aronne L. J. Treating obesity in patients with cardiovascular disease: the pharmacotherapeutic options // Expert Opin Pharmacother. — 2019, 20 (5): 585-593.ссылка
- Penzias A., et al. Role of metformin for ovulation induction in infertile patients with polycystic ovary syndrome (PCOS): a guideline // Fertility and Sterility. — 2017, 108 (3): 426-441.ссылка
- Рудакова Е. Б. Триггеры финального созревания ооцитов в программах ЭКО (клиническая лекция) // Медицинский совет. — 2016. — № 12. — С. 80-86.
- Юсубова В. Р. Лапароскопический дриллинг яичников: "за" и "против" // Архив акушерства и гинекологии им. В. Ф. Снегирева. — 2017. — Т. 4 . — № 2. — С. 68-72.
- Всемирная организация здравоохранения. Медицинские критерии приемлемости для использования методов контрацепции. — 5-е изд. — 2015. — 192 с.
- Чернуха Г. Е., Удовиченко М. А., Найдукова А. А. Механизмы формирования инсулинорезистентности при синдроме поликистозных яичников и терапевтические эффекты мио-инозитола // Доктор.Ру. — 2019. — № 11 (166). — С. 55-60.
- Farquhar C., Rombauts L., Kremer J. A., Lethaby A., Ayeleke R. O. Oral contraceptive pill, progestogen or oestrogen pretreatment for ovarian stimulation protocols for women undergoing assisted reproductive techniques // Cochrane Database Syst Rev. — 2017, 5: CD006109.ссылка
- Dokras A., Clifton S., Futterweit W., Wild R. Increased risk for abnormal depression scores in women with polycystic ovary syndrome: a systematic review and meta-analysis // Obstetr. Gynecol. — 2011, 117 (1): 145-152.ссылка
- Kosova G., Urbanek M. Genetics of the polycystic ovary syndrome // Mol Cell Endocrinol. — 2013, 373 (1-2): 29-38.ссылка
- Мадянов И. В., Мадянова Т. С. Фенотипические варианты формирующегося синдрома поликистозных яичников у девочек-подростков // Здравоохранение Чувашии. — 2015. — № 2. — С. 30-36.
- Tso L. O., Costello M. F., Albuquerque L. T., Andriolo R. B., Macedo C. R. Metformin treatment before and during IVF or ICSI in women with polycystic ovary syndrome // Cochrane Database Syst Rev. — 2014: 11, CD006105.ссылка
- Гуриев Т. Д. Синдром поликистозных яичников // Акушерство, гинекология и репродукция. — 2010. — № 2. — С. 10-15.


