BETALIFE — Рассеянный склероз: симптомы, причины, диагностика, лечение, профилактика
Рассеянный склероз: симптомы, причины, диагностика, лечение, профилактика
Рассеянный склероз — прогрессирующее нейродегенеративное заболевание. Причина — аутоиммунное поражение нервных волокон в ЦНС. Симптомы различны, поэтому для точной диагностики делают МРТ головного и спинного мозга. Лечение сводится к профилактике новых приступов и замедлению прогрессирования болезни. Подробнее читайте в статье.

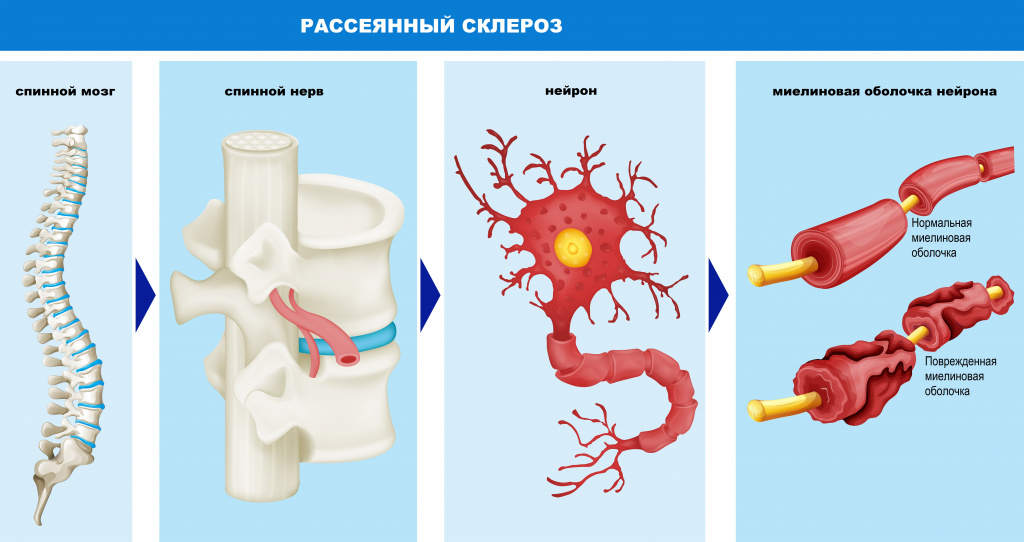
При рассеянном склерозе (РС) иммунная система атакует миелиновую оболочку нервных волокон центральной нервной системы (ЦНС). Клинические проявления зависят от тяжести и места повреждения миелина в зрительных нервах, головном и спинном мозге.
Пока не созданы лекарства от РС, которые могли бы полностью устранить заболевание. Но существуют методы лечения, позволяющие замедлить развитие болезни и избежать серьезной инвалидизации.
Симптомы
Симптомы рассеянного склероза проявляются у людей по-разному и меняются с течением времени. Некоторые пациенты страдают от одного-двух симптомов. У других заболевание дает более широкую клиническую картину [12, 13].
- Усталость. Встречается у 80% людей с РС. Мешает жить и работать. Иногда это самое заметное проявление болезни. Усталость нарастает в течение дня, но часто ощущается уже после пробуждения. Интенсивность ощущений не связана с тяжестью течения РС [5, 12].
- Сенсорные нарушения. Есть почти у каждого пациента. Проявляются онемением, покалыванием, зудом, болью в области лица, туловища, конечностей. Распространенный вариант — «объятия РС». Ощущается как неприятное, иногда болезненное сдавливание вокруг живота или груди, напоминающее стягивание манжеткой тонометра [5, 11, 12].
- Спастичность. Поражает большинство пациентов. Проявляется скованностью и мышечными спазмами (внезапными непроизвольными сокращениями). Обычно возникает в ногах, но может отмечаться и в других частях тела. Иногда вызывает боль в суставах и пояснице [12].
- Слабость. Возникает из-за повреждения нервов. Но иногда связана только с ослаблением мышц, к которому приводит ограничение пациентом своей физической нагрузки из-за усталости и других симптомов болезни [12].
- Синдром Лермитта. Ощущается как удар электрическим током, который проходит вдоль позвоночника и отдает в голову и пальцы рук и ног. Возникает при наклоне головы к груди [13].
- Головокружение. Обычно проявляется сложностями в поддержании равновесия. Некоторые пациенты видят, как вращается окружающее пространство [12].
- Трудности при ходьбе. Связаны со слабостью, спастичностью, онемением конечностей, усталостью, потерей равновесия и головокружением [12].
- Нарушения зрения. Часто бывает первым симптомом. Ощущаются как нечеткость зрения, ухудшение контрастного и цветового видения, двоение в глазах, боль при движении глаз [5, 12, 13].
- Боли. Более 60% пациентов с РС страдают от хронических болей. Боль бывает невропатической (связанная с повреждением нервов) и скелетно-мышечной (вызванная слабостью и спастичностью мышц) [12].
- Дисфункция мочевого пузыря. Характерна для 75–80% пациентов. Проявляется частыми и неотложными позывами на мочеиспускание, особенно в ночные часы. Могут отмечаться недержание мочи или невозможность полностью опорожнить мочевой пузырь [5, 12].
- Дисфункция кишечника. Встречается у 50% больных. Проявляется запорами, диареей, непроизвольной дефекацией. Проблемы с кишечником вызывают сильный дискомфорт и иногда усиливают другие симптомы РС, например дисфункцию мочевого пузыря [5, 12].
- Повышенная чувствительность к теплу. Отмечается у 80% пациентов. Временно усиливает другие симптомы в ответ на тепловое воздействие окружающей среды или лихорадку [5].
- Тремор. Представляет собой непроизвольное движение конечностей, тела или головы. Для РС характерен инстанционный тремор, который возникает во время физической нагрузки и отсутствует в покое [12].
- Сексуальные проблемы. У пациентов обоего пола проявляются снижением полового влечения и неприятными ощущениями в половых органах. У мужчин страдают эрекция и эякуляция. У женщин уменьшается количество вагинальной смазки и слабеют мышцы влагалища [12, 17].
- Когнитивные изменения. Встречаются более чем у 50% пациентов, но серьезными бывают только в 5% случаев. Проявляются ухудшением памяти, невозможностью сконцентрировать внимание, сложностями с планированием и расстановкой приоритетов [5, 12].
- Эмоциональные изменения и депрессия. При РС часто отмечаются тревога, перепады настроения, эпизоды неконтролируемого смеха или плача. У большинства пациентов с РС развивается депрессия, иногда в тяжелой форме [5, 12].
- Проблемы с речью. У 25–40% пациентов на поздних стадиях РС возникает неразборчивость речи (дизартрия) и потеря громкости (дисфония). В редких случаях — заикание [12].
- Потеря вкуса. От ухудшения вкуса страдает не более 25% больных. Чаще всего пациенты с РС утрачивают способность распознавать соленый вкус, редко — горький [7, 12].
- Проблемы с глотанием (дисфагия). Возникают на поздних стадиях болезни. Проявляются трудностями с приемом твердой пищи или жидкости, откашливанием во время еды, ощущением застревания пищи в горле [12].
- Эпилептические припадки. Встречаются у 2–5% пациентов. Припадки симптоматические. Обычно возникают при рецидивах РС и не требуют терапии против эпилепсии [5, 16].
- Нарушение дыхания. Очень редкий симптом РС, который связан с ослаблением дыхательной мускулатуры [12].
- Проблемы со слухом. Проявляются искажением восприятия звуков, повышенной шумовой чувствительностью, звоном в ушах, очень редко — внезапной потерей слуха (на фоне начала обострения) [8, 12].
Течение заболевания
- Ремиттирующий рассеянный склероз (РРС). Протекает в виде эпизодов обострений (рецидивов), сменяемых периодами ремиссий, когда симптомы постепенно затихают и иногда исчезают полностью. Рецидивы длятся от нескольких дней до месяцев. Ремиссии могут продолжаться годами [1, 15]. Эта форма болезни диагностируется у 8–9 пациентов из 10. Примерно у 65% людей с ремиттирующей формой со временем развивается вторично-прогрессирующее заболевание [1, 15].
- Вторично-прогрессирующий РС (ВПРС) характеризуется постепенным нарастанием интенсивности симптомов без периодов явных обострений и ремиссий [1, 15].
- Первично-прогрессирующий РС (ППРС) проявляется постепенным усилением симптоматики с момента первого эпизода болезни. Возникает у 1–2 пациентов из 10 и может привести к быстрой инвалидизации [1, 15].
Кто и почему заболевает РС
Рассеянный склероз — аутоиммунное заболевание, при котором клетки иммунной системы разрушают миелиновую оболочку, покрывающую нервные волокна и обеспечивающую прохождение по ним нервных импульсов [1, 13, 15].
Причины рассеянного склероза точно не известны. Предполагается, что у некоторых людей срабатывает комбинация генетической предрасположенности и факторов окружающей среды [1, 13, 15].
Сегодня установлено более двухсот генетических маркеров, которые связаны с риском возникновения РС.
Известно, что женщины заболевают РС в три раза чаще мужчин. Представители европеоидной расы сталкиваются с РС чаще, чем люди азиатского и африканского происхождения [13].
Среди внешних факторов особо выделяют:
- молодой возраст (болезнь обычно начинается до 40 лет),
- вирусные инфекции (ретровирусы и вирус Эпштейна – Барр),
- недостаток витамина Д,
- раннее начало курения,
- детское и подростковое ожирение (для женщин) [1, 13, 15].
Диагностика
Диагностика рассеянного склероза включает несколько стратегий, которые позволяют врачу понять, соответствует ли состояние пациента критериям РС и не может ли быть вызвано другими причинами [1].
Постановку диагноза начинают со сбора анамнеза. Пациент подробно описывает все настоящие и прошлые проблемы со здоровьем. Рассказывает о семейной истории болезней, условиях жизни, путешествиях [9].
Затем проводят комплексное неврологическое обследование, которое оценивает чувствительность, рефлексы, координацию. Делают анализ крови, позволяющий исключить другие заболевания [1, 9].
Основное исследование для постановки диагноза — магнитно-резонансная томография (МРТ) головного и спинного мозга. Назначают тогда, когда жалобы, анамнез и неврологические тесты позволяют заподозрить РС [9].
Пациентам с типичной клинической картиной, у которых МРТ не показывает повреждение нервных волокон, проводят исследование спинномозговой жидкости [2].
Для выявления скрытых нарушений функций ЦНС используют методику оценки вызванных потенциалов — электрических сигналов, производимых нервной системой в ответ на раздражение органов чувств [2].
Лечение
РС — пожизненное состояние, от которого нельзя избавиться полностью. Лечение рассеянного склероза направлено на ускорение восстановления после обострений, изменение течения заболевания и купирование отдельных симптомов [1].
Лечение рецидивов
Обострения РС вызываются воспалением в ЦНС, которое повреждает миелиновую оболочку нервных волокон [10].
Для лечения обострений используют противовоспалительные стероидные препараты. Терапию начинают тогда, когда рецидив тяжелый и приводит к функциональной недееспособности, например, из-за проблем со зрением, потери координации, слабости [3, 10].
Стероидные противовоспалительные препараты уменьшают выраженность симптомов при обострении и ускоряют наступление ремиссии. Но они не влияют на прогресс РС и могут вызывать серьезные побочные эффекты. Поэтому их не используют при легких рецидивах, которые проходят самостоятельно [1].
Изменение течения заболевания
Для предупреждения рецидивов и защиты от инвалидизации используют препараты, которые влияют на иммунную систему и изменяют течение РС (ПИТРС). ПИТРС наиболее эффективны на ранних стадиях ремиттирующей формы болезни [1, 14].
Российские клинические рекомендации лечения РС советуют максимально раннее назначение таких ПИТРС первой линии, как интерферон бета-1а, интерферон бета-1b, пэгинтерферон бета-1а, глатирамера ацетат, диметилфумарат, терифлуномид. Терапевтический эффект от применения препаратов виден через 3–6 месяцев [1].
Если при постоянном применении ПИТРС первой линии заболевание все равно прогрессирует, назначают препараты второй линии лечения: финголимод натализумаб, алемтузумаб, митоксантрон, окрелизумаб, кладрибин [1].
При вторично-прогрессирующем РС и высокой степени инвалидизации пациента ПИТРС и первой, и второй линии обычно не эффективны. Поэтому их прием отменяют [1].
Пациентам с первично-прогрессирующей формой болезни назначают только один ПИТРС второй линии — окрелизумаб. Другие препараты, изменяющие течение заболевания, при этой форме неэффективны [4].
Работа с симптомами
Симптоматическая терапия направлена на облегчение симптомов, которые мешают жить и присутствуют постоянно, а не только при обострениях [14].
Методы симптоматического лечения рассеянного склероза определяются проявлениями заболевания, с которыми надо справиться.
Так, уменьшить спастичность можно при помощи физиотерапии, специальных упражнений и миорелаксантов. Справиться с депрессией и тревогой помогают когнитивно-поведенческая психотерапия и прием антидепрессантов. При запорах рекомендованы слабительные средства, а при недержании мочи — альфа-адреноблокаторы [6, 14].
Для общего облегчения симптомов и улучшения качества жизни полезны немедикаментозная терапия, здоровый образ жизни и реабилитация в амбулаторных или стационарных условиях с привлечением клинического психолога [1].
Профилактика
Методы первичной профилактики, которые могли бы предотвратить заболевание у людей с высокой генетической предрасположенностью к РС, не разработаны. Так как риск начала болезни увеличивают курение, нехватка витамина Д и стресс, рекомендовано избегать этих травмирующих факторов [1].
Вторичная профилактика рассеянного склероза заключается в предотвращении рецидивов и защите от появления новых очагов поражения в ЦНС [1].
Для профилактики обострений пациент встает на диспансерный учет и проходит осмотр невролога не реже одного раза в шесть месяцев. По назначению врача принимает препараты, изменяющие течение заболевания. При обострении или замене лекарственных средств пациент проходит более серьезное обследование с МРТ [1].
- Терапия
- Лечебная физкультура
- Истории о жизни с РС
- Колонка эксперта
- Задать вопрос
- О проекте
- Условия использования сайта
- Политика в отношении обработки ПДн
- Политика Cookies