Женское бесплодие: лечение и запись на консультацию в клинике СОВА

Женское бесплодие

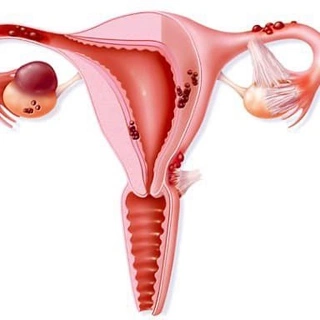
Женское бесплодие ― состояние, при котором пациентка репродуктивного возраста не может забеременеть на протяжении 12 месяцев активной половой жизни без предохранения. Также диагноз ставится, если до этого были неоднократные выкидыши. Патология называется первичной, если пациентка не беременела ранее или вторичной, если беременность уже наступала, однако сейчас при планировании в течение года зачатие не происходит.
Другие названия заболевания: female infertility, первичное или вторичное бесплодие.Основные симптомы: отсутствие беременности в течение 12 месяцев и более, относительные признаки ― сбои менструального цикла, усиленный рост волос на теле или лице, отсутствие месячных, патологические выделения из половых путей, зуд, раздражение и дискомфорт в области гениталий, признаки эндокринных нарушений.
Лечением занимается: гинеколог, эндокринолог, репродуктолог.Статья для пациентов с диагностированной доктором болезнью. Не заменяет приём врача и не может использоваться для самодиагностики.
Причины развития
Спровоцировать патологию способны множество факторов:
- Врожденные аномалии строения половых органов ― яичников, труб или матки.
- Инфекционно-воспалительные процессы, вызывающие непроходимость фаллопиевых труб (эндометрит, оофорит, сальпингит).
- Синдром поликистозных яичников.
- Доброкачественные или злокачественные новообразования матки и эндометрия — миоматозные узлы, полипы, внутриматочные сращения, опухоли.
- Гормональный сбой, вызванный нарушением гипоталамо-гипофизарной функции, половых желез, надпочечников, щитовидки.
- Преждевременное истощение или старение яичников, вызывающее отсутствие овуляции.
- Хирургические вмешательства, аборты, травмы половых органов.
- Наличие в женском организме антител к сперматозоидам (иммунологическое бесплодие).
- Психоэмоциональное состояние. Стрессы, депрессия, нервные перегрузки могут привести к сбоям менструального цикла и нерегулярным овуляциям.
- Генетические факторы. Например, мутация генов или изменение структуры хромосом во время созревания яйцеклетки.
Важно: снижение фертильности у женщин наблюдается после 35 лет.
В процессе обследования желательно как можно раньше установить причину, препятствующую наступлению беременности.
Опасность
У нерожавших женщин со временем могут возникнуть осложнения. Например, из-за отсутствия родов и лактации повышается риск новообразований молочных желез.
Длительное лечение бесплодия и неспособность забеременеть со временем вызывают подавленность, депрессивное состояние вплоть до серьезных психических расстройств.
Заболевания, которые препятствуют наступлению беременности, могут быть опасны ― инфекции, воспаления, гормональные нарушения, злокачественные опухоли. В сложных случаях требуется удаление матки или фаллопиевых труб. Если вам не удается забеременеть в течение одного года и более, пройдите комплексное обследование, которое поможет узнать причину проблемы.
Диагностика
При подозрении на заболевание обратитесь к специалисту ― гинекологу или репродуктологу. Врач проведет физикальный и гинекологический осмотр, изучит жалобы и выяснит данные, необходимые для постановки диагноза.
Сбор анамнеза включает:
- наличие вредных привычек,
- характер и регулярность менструаций,
- особенности половой жизни, способы контрацепции,
- количество беременностей и родов, их исход, осложнения,
- перенесенные болезни гинекологического профиля, хирургические манипуляции на органах малого таза,
- тяжелые соматические заболевания,
- семейный анамнез,
- прием медикаментов,
- травмы половых органов, малого таза.
План обследования составляется индивидуально. На консультацию лучше взять с собой все имеющиеся медицинские документы ― амбулаторную карту, результаты предыдущих обследований, заключения профильных специалистов. Как правило, проходить диагностику нужно обоим партнерам, чтобы исключить фактор мужского бесплодия.
Лабораторные исследования:
- мазок на чистоту микрофлоры влагалища, онкоцитологию,
- анализ крови на уровень основных половых гормонов (фолликулостимулирующий, пролактин, лютеинизирующий, тестостерон и другие),
- определение эндокринных показателей ― ТТГ, антитела к тиреопероксидазе,
- анализы мочи,
- ПЦР-тестирование мазка из цервикального канала и шейки матки,
- тесты на инфекции — гепатит В и С, сифилис, ВИЧ.
Инструментальные исследования:
- диагностика органов малого таза с помощью ультразвука,
- простая или расширенная кольпоскопия,
- гистеросальпингография, ― оценка проходимости фаллпиевых труб путем рентгенологического исследования с введением контрастных веществ,
- гистероскопия ― осмотр структур матки,
- диагностическая лапароскопия ―эндоскопическое обследование, позволяющее выявить спайки, перегородки, эндометриоз, полипы, аномалии развития,
- МРТ малого таза.
При необходимости могут понадобиться консультации других врачей ― эндокринолога, маммолога, уролога, онколога.
Лечение женского бесплодия
Тактика борьбы с патологией зависит от результатов диагностических исследований. Различают три основных лечебных метода.
Консервативная терапия
Включает в себя прием медикаментов для нормализации гормонального фона, устранения возбудителя инфекции и воспалительных процессов. Также для коррекции эндокринных нарушений необходим контроль массы тела. В качестве вспомогательных методов по показаниям назначаются физиопроцедуры ― магнитотерапия, ультразвуковая терапия, лазеротерапия, электрофорез.
Хирургические вмешательства
Благодаря операциям, удаляются спайки, узлы миомы, полипы, доброкачественные образования, кисты, аномальные разрастания слизистой.
Используются как инвазивные, так и неинвазивные щадящие методики:
- восстановление нормальной проходимости труб посредством лапароскопии,
- лапароскопическая эндокоагуляция для устранения эндометриоза,
- миомэктомия ― энуклеация миоматозных узлов.
При выборе хирургического лечения бесплодия отдается предпочтение малоинвазивным органосохраняющим операциям.
Вспомогательные репродуктивные технологии (ВРТ):
- ИКСИ ― инъекционное введение специально отобранного сперматозоида внутрь яйцеклетки,
- ИИСД — искусственная инсеминация биоматериалом донора, супруга или партнера,
- ЭКО ― экстракорпоральное оплодотворение,
- суррогатное материнство.
Профилактика
Специальных мер, которые помогут предотвратить патологию, не существует. В ваших силах ― предупредить заболевания, приводящие к неспособности забеременеть.
- тщательно соблюдайте правила интимной гигиены,
- своевременно лечите инфекционно-воспалительные процессы мочеполовой сферы,
- при частой смене партнеров используйте средства барьерной контрацепции,
- ограничьте употребление алкогольных напитков, воздерживайтесь от курения,
- посещайте гинеколога не реже одного раза в год,
- в профилактических целях сдавайте мазок на определение микрофлоры влагалища,
- контролируйте вес.
Прогноз
Благодаря комплексному обследованию и грамотной терапии, вероятность наступления беременности значительно повышается. Большинству семейных пар удается добиться зачатия и родить здорового малыша. В сложных случаях на помощь приходят вспомогательные репродуктивные технологии ― от искусственной инсеминации до ЭКО.
По вопросам лечения женского бесплодия записывайтесь на консультацию врачей клиники «СОВА». Записаться на прием и узнать цены можно по телефону или через онлайн-форму. К каждому пациенту мы применяем индивидуальный подход.
"