Лечение боли спине и шее, причины боли в спине - клиника «Линия жизни»
Вертеброгенный синдром – причины и профилактика
Информируем Вас, что ООО Линия жизни" не входит в реестр ЛПУ, участвующих в программе Государственных гарантий, и оказывает медицинские услуги только на платной основе.

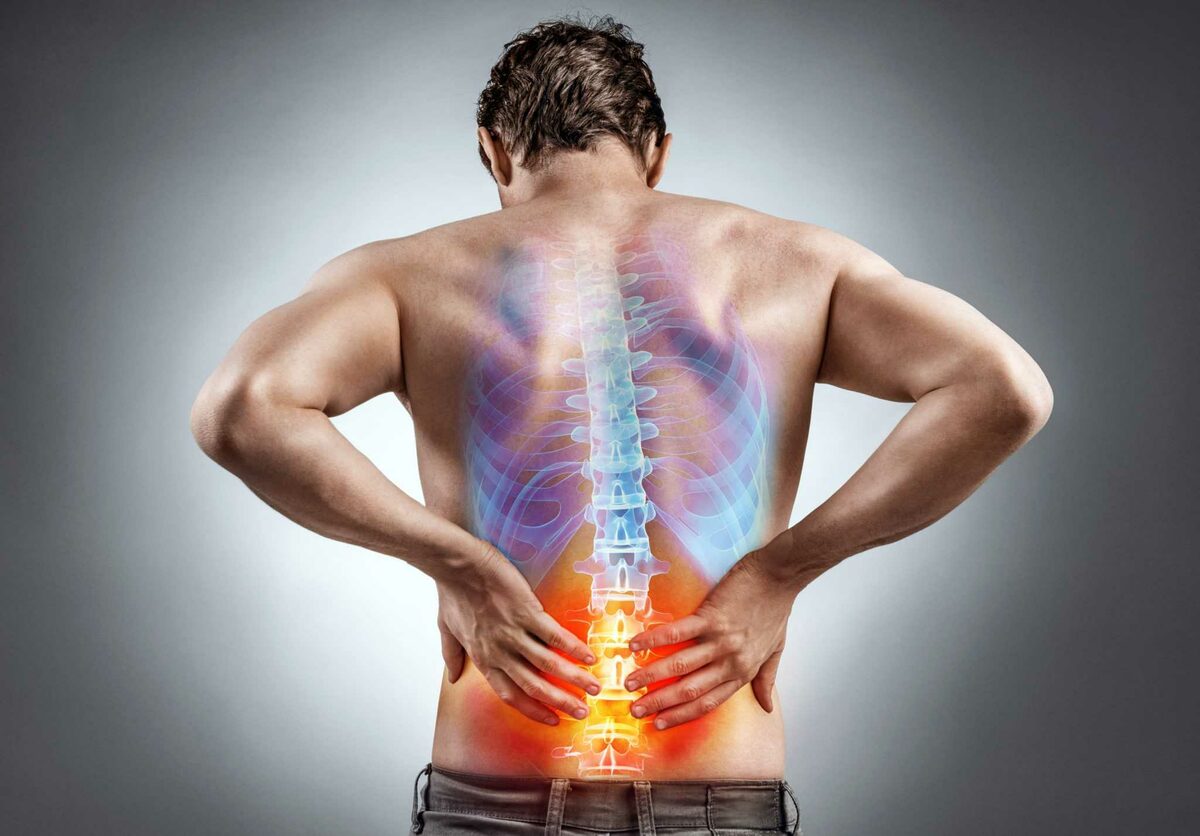
Вертеброгенный синдром проявляется в виде боли в спине различной интенсивности. Эта патология является осложнением заболеваний костно-мышечных и нервных структур позвоночника и прилегающих тканей. Симптомы могут возникать в разных отделах, но чаще всего болит спина в области поясницы, болевые ощущения резкие, стреляющие.
Характерный синдром сопровождает многие заболевания позвоночника, его причиной становится сдавливание нервных корешков или спинномозговых нервов. Вертеброгенные осложнения встречаются довольно часто – в 8% случаев заболеваний позвоночного столба.
Основной признак того, что происходят изменения в позвоночнике- это болевой синдром.
Симптомы развития вертеброгенного болевого синдрома зависят от места, где произошло разрушение позвонков и дисков и защемления корешков нервов.
Шейный отдел: Болевые простреливающие ощущения в шее и затылке. Напряжение мышц шеи. Боль, онемение, покалывания в руках. Дыхание затруднено, голова болит и кружится. Происходит усиление боли во время кашля, чихания, смене положения тела во сне на поздних стадиях остеохондроза. Иногда синдром сопровождается ухудшением зрения и слуха.
Грудной отдел: Боль концентрируется в спине и пояснице, в области лопаток. Во время поворотов и наклонов туловища боль усиливается. Дыхание затруднено, отмечается стенокардия, сбой органов пищеварения.
Поясничный, крестцовый отдел: Тупая ноющая боль сосредоточена в нижней части спины и внизу живота, пальцы ног немеют, кишечник расстроен, частое мочеиспускание.
Приступ вертеброгенного болевого синдрома может длиться от 30 минут и не утихать несколько часов. После применения лечебных препаратов боли утихают через 5-7 дней.
Острые боли могут продолжаться от полутора до трех месяцев, по истечению этого срока наступает хроническая стадия течения болезни.
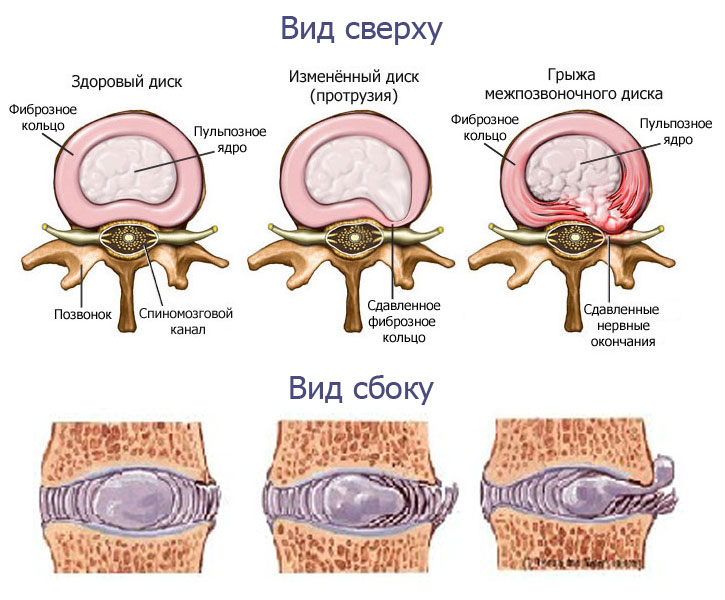
Чаще всего причина боли в спине обусловлена дегенеративно-дистрофическими поражениями позвоночника (остеохондроз). Болевой синдром возникает тогда, когда разрушаются межпозвоночные диски, снижается устойчивость фиброзных колец, разрушение хряща фасеточныйх суставов. Дегенеративные изменения ведут к локализованным болям, которые постепенно охватывают все больше участков позвоночника из-за прогрессирующего воспаления.
Другие факторы риска:
- нарушения обмена веществ,
- травмы позвоночника и окружающих тканей,
- ревматоидный артрит и другие воспалительные заболевания,
- инфекционное поражение позвонков и межпозвоночных дисков,
- остеопороз,
- несбалансированное питание,
- перегрузка позвоночника, регулярные микротравмы.
Под влиянием неблагоприятных факторов происходит повреждение или сдавливание проводящих элементов нервной системы. В зависимости от того, какое анатомическое нарушение становится спусковым механизмом патологии, отличаются острота и интенсивность болевого синдрома.
Если проблема возникает из-за давления на нервный ствол, связанного с заболеваниями шейного или грудного отделов, то повреждается уже сформированный спинномозговой нерв. Такой вариант течения заболевания относительно благоприятен, интенсивность боли умеренная. В другом случае сдавливаются нервные корешки и возникают острые корешковые боли в пояснице или спине. Чаще всего патология затрагивает пояснично-крестцовую область.
И в первом, и во втором случае необходимо обратиться к неврологу. Длительное игнорирование хруста и боли в спине ведет к необратимым последствиям, ограничению подвижности в позвоночнике и суставах.
Заболевание прогрессирует значительно медленнее, если вести правильный образ жизни. Неврологи рекомендуют следовать следующим правилам:
- выбирать компьютерное кресло с ортопедическим подголовником и регулируемой спинкой, поддерживающим шею и поясницу в правильном положении,
- выполнять комплекс упражнений для укрепления мышц спины и шеи,
- если болит спина, следует выбирать ортопедическую подушку, ортопедический матрас, избегать спать на животе,
- чередовать длительное сидение с разминкой, гимнастикой, растяжкой, самомассажем,
- полноценно питаться, избегать курения и алкоголя,
- периодически проходить курс мануальной терапии.
Лечение необходимо начинать с основного заболевания. Если вовремя обратиться к неврологу, пройти правильно составленный курс терапии и соблюдать меры профилактики, то возможно полностью избавиться от болезненных симптомов.
"