Клиника Ито

Гиперпаратиреоз симптомы и лечение
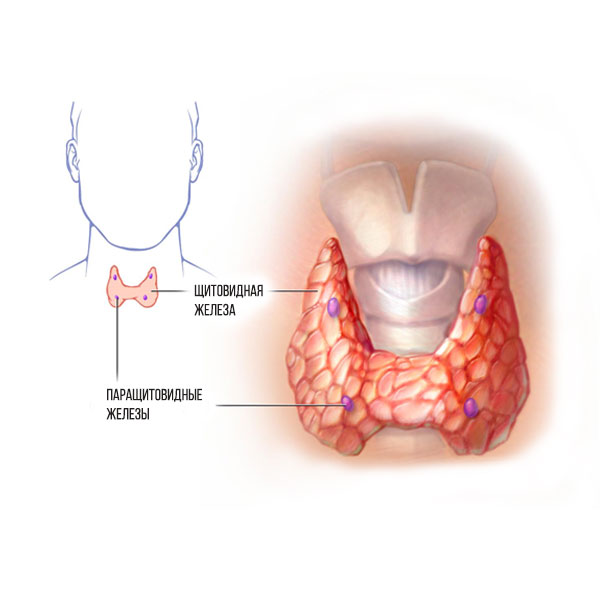
Паращитовидные железы – это органы размером с рисовое зернышко, расположенные позади щитовидной железы.
Они называются паращитовидными, но являются органами, совершенно отличными от щитовидной железы и называются еще «околощитовидными». Как правило, в организме 4 паращитовидных железы, расположенные попарно справа и слева на задней поверхности щитовидной железы. Количество и место расположения паращитовидных желез может быть разным – иногда их больше 5, а иногда только 3. Обычно размер паращитовидных желез очень мал, поэтому их сложно обнаружить на УЗИ шейного отдела
■Вид паращитовидных желез сзади

Функции паращитовидных желез
Паращитовидные железы выделяют паратиреоидный гормон. Основной функцией паратиреоидного гормона является регулирование концентрации кальция в крови. Кальций является не только главной составной частью костной ткани, он также играет незаменимую роль в свертывании крови и сокращении каждой мышцы в теле, включая сердечную. Он является важным минералом, обеспечивающим правильное функционирование клеток головного мозга. Кальций накапливается и хранится в костях, а паратиреоидный гормон, наряду с витамином D, регулирует его выделение из костной ткани в кровь, поглощение в почках или кишечнике, и, таким образом, выполняет функцию увеличения уровня кальция в крови.
Как правило, содержание кальция в крови регулируется на уровне 8,8-10,1 мг/дл (в зависимости от лабораторного оборудования показатели могут незначительно разниться).
Кальций, в свою очередь, может влиять на секрецию паратиреоидного гормона. Низкий уровень кальция в крови стимулирует секрецию паратиреоидного гормона, что приводит к повышению уровня кальция. Напротив, высокий уровень кальция в крови подавляет секрецию паратиреоидного гормона, что приводит к понижению уровня кальция. Таким образом концентрация кальция в крови поддерживается на определенном уровне.
Первичный гиперпаратиреоз
Что такое первичный гиперпаратиреоз?
Это повышение концентрации кальция в крови в результате патологически избыточной секреции паратиреоидного гормона, что ведет к мочекаменной болезни, остеопорозу и различным другим заболеваниям, обусловленным гиперкальциемией.
Гиперпаратиреоз диагностируется приблизительно у 1 из 4000 – 5000 человек. Как правило, это доброкачественное заболевание, а доля рака составляет 1- 5 % всех случаев, поэтому можно сказать, что он ассоциируется с раком крайне редко.
Гиперпаратиреоз может вызываться не только отклонениями в паращитовидных железах, но и другими заболеваниями, в том числе, почечной недостаточностью и т.д. Заболевание, вызванное отклонениями в самих паращитовидных железах, классифицируется как «первичный гиперпаратиреоз», заболевание, вызванное другими причинами – как «вторичный (производный) гиперпаратиреоз».
Симптомы
Существует 3 вида типичных симптомов:
(1) Костные патологии (кости становится хрупкими и подверженными переломам. В тяжелых случаях может наблюдаться уменьшение роста)
(2) Мочекаменная болезнь (камни в почках)
(3) Гиперкальциемия (головная боль, жажда, изжога, тошнота, потеря аппетита, запоры и другие расстройства ЖКТ, раздражительность, утомляемость, снижение мышечного тонуса и т.д.)
В последнее время растет число примеров случайного обнаружения гиперкальциемии при диспансеризации и т.д. еще до проявления типичных симптомов.
При этой болезни несколько повышенный уровень кальция в крови, особенно на начальной стадии заболевания, часто не вызывает никаких явных симптомов. Однако при значительном повышении уровня кальция в крови вышеприведенные симптомы могут усугубляться.
Рак паращитовидной железы часто вызывает избыточно высокий уровень кальция, поэтому 3 вышеприведенных симптома отчетливо проявляются.
Обследование
(1) Обследования для диагностики заболевания: анализ крови/ анализ мочи
Концентрация кальция в сыворотке крови, уровень паратиреоидных гормонов концентрация кальция в моче и т. д
(2) Обследования для определения расположения опухолей в паращитовидных железах
Ультразвуковое исследование (УЗИ), радиоизотопное обследование (сцинтиграфия паращитовидных желез (МИБИ-сцинтиграфия)), КТ шейного отдела и т.д.
Рак паращитовидной железы – это заболевание, которое трудно диагностировать до лечения. Диагноз приходится ставить после комплексной оценки всех симптомов, результатов указанных выше обследований и результатов гистопатологического исследования после хирургической операции.
Лечение
Хирургические лечение, как правило, рекомендуется, если содержание кальция в крови находится на уровне св. 11 мг/дл. Радикальным методом лечения является хирургическая резекция гипертрофированного пораженного участка паращитовидной железы.
При бессимптомном течении и незначительном повышении концентрации кальция в крови возможен выбор наблюдения за состоянием пациента.
| Метод проведения операции (тип операции) | |
| Аденома | Удаление гипертрофированной паращитовидной железы |
|---|---|
| Гиперплазия | Тотальная резекция паращитовидных желез с последующей аутологической трансплантацией (в предплечье и т.д.) |
| Рак | Резекция, включая часть щитовидной железы и лимфатические узлы |
Повседневная жизнь
При диагностированном гиперпаратиреозе следует соблюдать осторожность, поскольку легко может наступить состояние обезвоженности. Для предупреждения повышения уровня кальция в крови необходимо регулярное потребление жидкости для предупреждения повышения уровня кальция.
В случае чрезвычайно высокого уровня кальция в крови и наличия ярко выраженных симптомов требуется срочная госпитализация. При этом неотложное лечение может не требоваться, если у пациента наблюдается лишь небольшое повышение уровня кальция в крови и отсутствуют явные симптомы. Человек может поддерживать обычный образ жизни до определения даты госпитализации.
Вторичный (производный) гиперпаратиреоз
Что такое вторичный (производный) гиперпаратиреоз?
Вторичным гиперпаратиреозом называют заболевание, характеризующееся избыточной секрецией паратиреоидного гормона и аномально высоким уровнем кальция в крови, которое вызвано не отклонениями в самих паращитовидных железах, а такими заболеваниями как рахит, дефицит витамина D, хроническая почечная недостаточность и т.д., не имеющими отношения к паращитовидным железам.
Типичная причина: о почечном гиперпаратиреозе
Распространенной причиной вторичного (производного) гиперпаратиреоза является почечный гиперпаратиреоз.
При хронической почечной недостаточности в почках не выделяется фосфор и нарушается образование активной формы витамина D3. Пониженный уровень активированного витамина D3 снижает всасывание кальция в кишечнике.
Таким образом, у людей с хронической почечной недостаточностью понижен уровен кальция и повышен уровень фосфора в крови, что ведет к стимулированию паращитовидных желез, вызывая выделение паратиреоидного гормона. Паращитовидные железы, стимулируемые в течение длительного периода времени, гипертрофируются и начинают избыточно выделять паратиреоидный гормон независимо от уровня кальция в крови.
Симптомы
Избыточная секреция паратиреоидного гормона приводит к выделению кальция из костей в кровь, вызывая состояние, называемое «фиброзная остеодистрофия», при котором кости становятся очень хрупкими. Это может вызывать боли в костях, деформации костей и патологические переломы.
Кроме того, чрезмерное количество паратиреоидного гормона ведет к аномальному отложению кальция в различных органах (эктопическая кальцификация), что вызывает такие расстройства, как атеросклероз, клапанный порок сердца и артрит и т.д.
Обследование и лечение
Обследования для определения уровня паратиреоидного гормона, фосфора и кальция в крови необходимо проходить регулярно. Для предупреждения почечного гиперпаратиреоза важны такие профилактические меры как диетотерапия, прием адсорбентов фосфора, а в случае снижения концентрации кальция (Ca) в крови – препаратов кальция, активированного витамина D3 (либо его введения внутривенно) и т. д. При развитии болезни до определенной стадии в качестве медикаментозной терапии, прежде всего, назначают цинакальцета гидрохлорид (Regpara®), этелкальцетида гидрохлорид (Parsabiv ®), эвокальцет (Orkedia®). Если болезнь прогрессирует несмотря на медикаментозную терапию, а также при невозможности ее продолжения вследствие побочных эффектов, рассматривается хирургическое лечение.
Распространенный метод хирургического лечения состоит в тотальной резекции паращитовидных желез с последующей трансплантацией части удаленных желез в другую часть тела, например в предплечье.
※При необходимости хирургического лечения для пациента, которому требуется диализ, наша больница выдает направление в другие медицинские учреждения, располагающие оборудованием для диализа.
Киста паращитовидных желез
Что такое киста паращитовидных желез?
Кистой называют скопление жидкости в паращитовидных железах. Существуют гормонально-неактивные кисты паращитовидных желез, которые не сопровождаются повышением уровня паратиреоидного гормона, и гормонально-активные кисты паращитовидных желез, при которых проявляются признаки избыточной секреции паратиреоидного гормона.
Гормонально-неактивные кисты паращитовидных желез Паращитовидные железы развиваются из жаберных карманов зародыша, соответствующих жабрам у рыб, которые смещаются вниз и располагаются позади щитовидной железы. Считается, что если в процессе смещения сохраняется канал, он может развиться в гормонально-неактивную кисту паращитовидной железы Гормонально-активные кисты паращитовидных желез Причиной гормонально-активных кист паращитовидных желез считается кистозное перерождение аденомы паращитовидной железы и т.д.
Симптомы
Гормонально-неактивные кисты паращитовидных желез Симптомы практически отсутствуют. Гормонально-активные кисты паращитовидных желез Симптомы аналогичны тем, которые возникают при первичном гиперпаратиреозе
Обследование и лечение
Необходимо выполнить анализы для определения уровня паратиреоидного гормона и кальция в крови, чтобы выяснить, является киста гормонально-неактивной или гормонально-активной. Расположение кисты определяют с помощью ультразвукового исследования (УЗИ), компьютерной томографии (КТ) и изотопного исследования (МИБИ-сцинтиграфия) и т.д.
Гормонально-неактивные кисты паращитовидных желез Может проводиться пункция и дренирование кисты. Гормонально-активные кисты паращитовидных желез Методы лечения включают хирургическое вмешательство и выжидательный подход. Решение принимается с учетом таких факторов, как уровень кальция в крови, состояние костной ткани и наличие в анамнезе камней в почках. Поскольку гормонально-активные кисты паращитовидных желез могут рецидивировать после временного излечения, хирургическая операция является стандартным методом.
Повседневная жизнь
Ограничения в повседневной жизни отсутствуют при регулярном прохождении обследований.
"