Диабетическая стопа лечение

Лечение синдрома диабетической стопы
Диабетическая стопа. Лечение, симптомы, уход за ногами
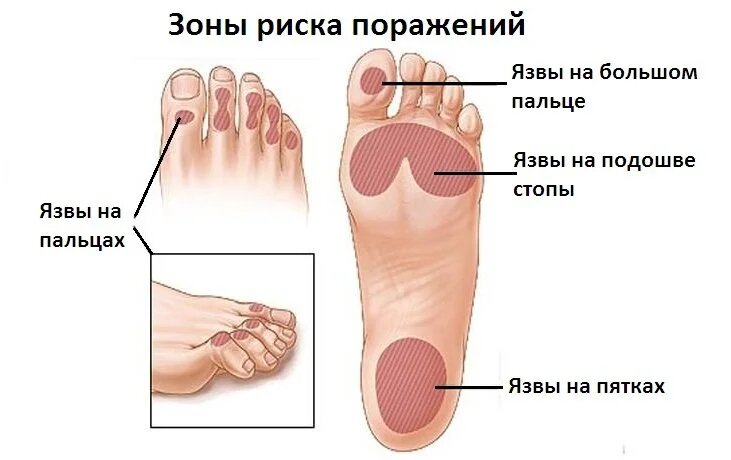
При сахарном диабете часто возникает серьезное осложнение - синдром диабетической стопы (СДС), при котором в нижних отделах ног происходят изменения мышц, костей, тканей, сосудов, периферических нервов, что впоследствии приводит к поражению костей и суставов, к образованию язв, возникновению гнойно-некротических процессов.
Патология возникает из-за недостаточного кровоснабжения вследствие вызванного диабетом повреждения сосудов и нервов, что приводит к трофическим изменениям в тканях.
За помощью к специалисту необходимо обращаться при выявлении первых признаков диабетической стопы. В случае, если пациент не замечает или игнорирует происходящие изменения, при отсутствии врачебной помощи и соответствующего лечения ему грозит гангрена и ампутация конечности.

Классификация
Различают три основные формы диабетической стопы:
- Нейропатическая форма — изменения отмечаются в периферических нервах,
- Ишемическая форма - возникают изменения в сосудах (частота - 5–10% случаев),
- Нейроишемическая форма обусловлена повреждением сосудов и нервов (частота 25–40% случаев).
В мировой медицине также приняты варианты классификации диабетической стопы (СДС):
- по глубине распространения язвенного дефекта - это необратимые изменения в тканях,
- по тяжести процесса инфицирования (существует ли угроза ампутации конечности),
- по глубине поражения и наличию признаков инфицирования в зависимости от причин возникновения

Группы риска развития синдрома диабетической стопы (СДС)
У всех больных сахарным диабетом может развиться СДС, но большему риску подвергаются пациенты
- с высоким уровнем холестерина,
- с гипертонической болезнью,
- с вредными привычками и пристрастиями (алкоголь, курение),
- с заболеваниями сосудов,
- периферической нейропатией,
- язвами и ампутациями.
Различают 3 группы риска:
- прощупывается пульсация и сохраняется чувствительность (в этом случае рекомендуется осмотр врача 1-2 раза в год, необходимо наблюдение, чтобы не пропустить начало заболевания,
- видимая деформация стопы, нарушение чувствительности, отсутствие пульсации),
- чувствительность отсутствует, наличие язв, ампутации в анамнезе.
Диабетическое поражение стоп. Признаки.
При данном заболевании крайне важно обратить внимание на первые признаки диабетической стопы. К сожалению, чаще всего на начальных этапах заболевание не вызывает дискомфорта и не беспокоит. Поэтому больные не обращают внимания на ранние признаки и обращаются к специалистам на поздних стадиях.
Симптомы:
- снижение чувствительности, порой полное ее исчезновение,
- бледная кожа с коричневой пигментацией,
- сухость, шелушение, трещины,
- ороговевшие ткани,
- волдыри и трудно заживающие мозоли,
- деформация стопы
- покалывание, жжение, мурашки, боли.
СДС. Основные причины возникновения.
Основными причинами возникновения синдрома диабетической стопы у больных являются поражение периферических нервов и проблемы кровообращения. Нарушенный белково-жировой обмен и повышенный уровень глюкозы поражают мелкие сосуды (микроангиопатии) и периферические нервы в ногах (в нижних отделах), что приводит к патологическим изменениям. В результате увеличивается риск возникновения гангрены.
Причина снижения проходимости артерий ног - макроангиопатия или атеросклеротическое поражение крупных сосудов, это приводит к ухудшению кровотока, вызывает гипоксию тканей и ведет к некротическому процессу.
Вследствие хронической гипергликемии поражаются периферические нервы. Это проявляется в снижении чувствительности (температурной, болевой) или полной утрате чувствительности. Эластичность связок ухудшается, происходит нарушение подвижности, образуются зоны повышенного давления на стопе. Следствие этого – развитие изъязвлений.

Диагностика синдрома диабетической стопы.
В диагностике используются следующие методы:
- осмотр нижней конечности, пальпация,
- УЗДС (ультразвуковое дуплексное сканирование,
- КТ - компьютерная томография и рентгенография (позволяют оценить состояние костей, выявить остеоартроз и остеомиелит,
- рентгеноконтрастная ангиография (этот метод позволяет оценить степень поражения периферических артерий),
- исследование отделяемого и микрофлоры диабетической язвы стопы.
Лечение СДС (синдрома диабетической стопы)
На практике при лечении диабетической стопы применяются разные подходы:
- Физиотерапевтическое лечение (вакуумная терапия, фонофорез, магнитная и лазерная терапия, электролечение),
- Консервативные методы (стимуляция кровотока, обезболивание с помощью препаратов, антимикробная терапия, различные способы разгрузки стопы),
- Оперативные методы (ангиопластика, лечение флегмон, вскрытие абсцессов, резекция, ампутация).
Уход за ногами
Диабетическая стопа требует тщательного ежедневного ухода. Основные правила ухода – это несложные профилактические процедуры:
- удобная свободная обувь,
- ежедневная гимнастика, улучшающая кровоток,
- частая смена носков,
- тщательный гигиенический уход стопы и межпальцевых пространств,
- использование пемзы для удаления ороговевших слоев,
- применение увлажняющих кремов для сухой кожи,
- аккуратное правильное подстригание ногтей по прямой линии,
- регулярное динамическое наблюдение врача
- не рекомендуется применять лекарственные препараты без назначения врача.
В ряде случаев, когда самостоятельный домашний уход не дает достаточного эффекта, возможно использование обработки стопы у подолога. Регулярный уход за стопой в условиях медицинского учреждения с использованием аппаратной обработки позволяет существенно дольше сохранять стопы в хорошем состоянии, снижая риск потребности в хирургическом лечении.
Лечебный педикюр при синдроме диабетической стопы вы можете сделать в клинике Меднейл. Запись по телефону +7 (495) 120-67-80
"