Остеохондроз позвоночника
Остеохондроз позвоночника
Остеохондроз позвоночника: причины появления, симптомы, диагностика и способы лечения.
Определение
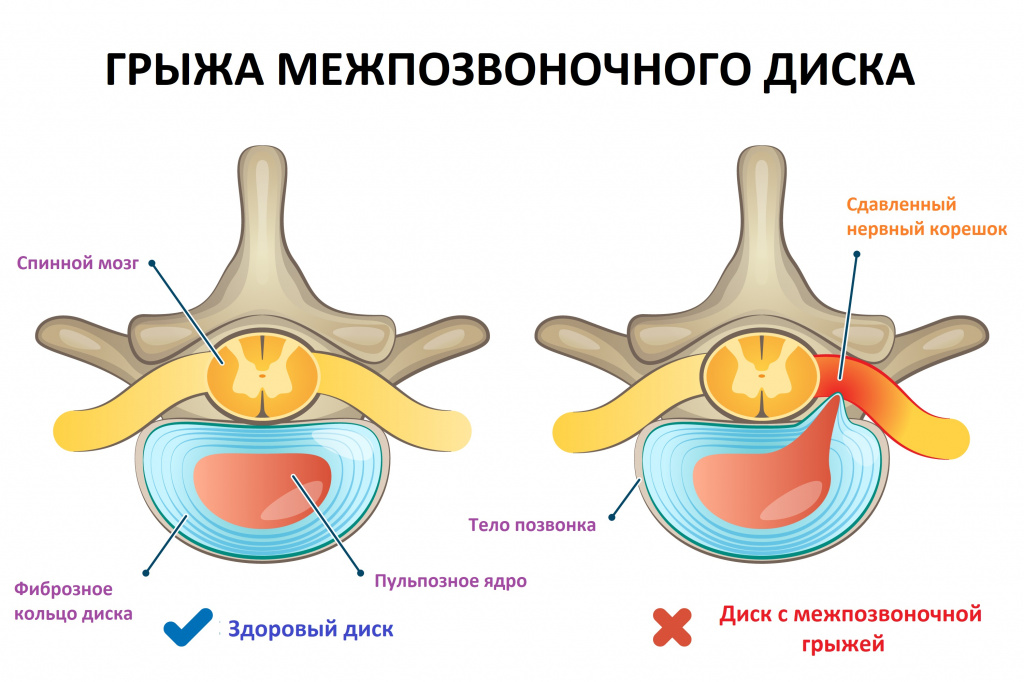
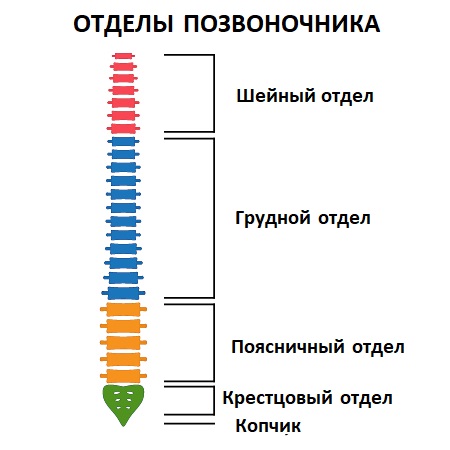
Позвоночник включает шейный, грудной, пояснично-крестцовый отделы и состоит из 33-34 расположенных друг над другом и соединенных в единую цепь позвонков. Для равномерного распределения нагрузки на позвоночный столб во время повседневной физической активности и нахождения тела в вертикальном положении позвоночник имеет физиологические (нормальные) изгибы. Два изгиба выпуклостью вперед в шейном и поясничном отделах (лордозы) и два выпуклостью назад в грудном и крестцовом отделах (кифозы). Между позвонками расположены межпозвоночные диски – хрящи, которые выполняют амортизирующую функцию и состоят из пульпозного ядра и окружающего его фиброзного кольца.
Остеохондроз позвоночника - хроническое заболевание, характеризующееся развитием дегенеративно-дистрофических изменений межпозвоночных дисков с последующим вовлечением в процесс смежных с ними позвонков и окружающих тканей.
В настоящее время для обозначения болей в спине и шее врачи чаще используют более широкий термин «дорсопатия», подчас заменяя им понятие «остеохондроз». Дорсопатия включает боли в шее (цервикалгию), шее и голове (цервикокраниалгию), шее и плече (цервикобрахиалгию), боли в груди (торакалгию), пояснице (люмбалгию), пояснице с иррадиацией в ногу (люмбоишиалгию).
Причины остеохондроза позвоночника
До настоящего времени нет точных данных о причинах дегенеративных изменений позвоночника. Существует ряд теорий, рассматривающих различные факторы: инволютивные (инволюция – обратное развитие, движение назад), механические, иммунные, гормональные, дисметаболические (обменные), сосудистые, инфекционные, функциональные и наследственные. Наиболее распространенной является инволютивная теория, согласно которой локальное (местное) преждевременное старение хряща и кости происходит в результате предшествующих механических или воспалительных повреждений. Согласно этой теории, развитие дегенеративных изменений позвоночника предопределено генетически, а возникновение заболевания с соответствующими клиническими проявлениями обусловлено влиянием различных эндогенных (внутренних) и экзогенных (внешних) факторов.
Вероятность остеохондроза увеличивается с возрастом, при наличии избыточного веса, малоподвижного образа жизни и слабой физической подготовки, с одной стороны, и тяжелого физического труда, вибрационного воздействия, с другой.
Нагрузка на позвоночник возрастает пропорционально увеличению массы тела, поэтому люди с лишним весом страдают от перегрузок даже в условиях умеренной активности, ситуация усугубляется склонностью к гиподинамии, обусловленной плохой переносимостью физических нагрузок.
Психоэмоциональное напряжение вкупе с малоподвижным образом жизни вызывает напряжение отдельных групп мышц, изменение мышечного тонуса, двигательных стереотипов – осанки, походки. Развитие сколиоза – бокового искривления позвоночника, патологического кифоза и лордоза (усугубления физиологических изгибов) тоже способствует деформации межпозвоночных дисков.
Классификация заболевания
- остеохондроз шейного отдела позвоночника,
- остеохондроз грудного отдела позвоночника,
- остеохондроз поясничного и крестцового отделов позвоночника.
- обострение (максимальное количество клинических проявлений),
- ремиссия (отсутствие клинических проявлений).
- Рефлекторные синдромы – рефлекторное напряжение иннервируемых мышц, или мышечно-тонические нарушения (мышечный спазм), сосудистые, вегетативные, дистрофические - развиваются при раздражении болевых рецепторов.
- Компрессионные синдромы чаще развиваются на фоне протрузии (выбухания, выпячивания межпозвоночного диска за пределы позвоночного столба без нарушения целостности фиброзного кольца) или грыжи диска из-за сдавления корешка нерва, спинного мозга или сосуда (соответственно различают радикулопатию, нейропатию, миелопатию, радикулоишемический синдром).

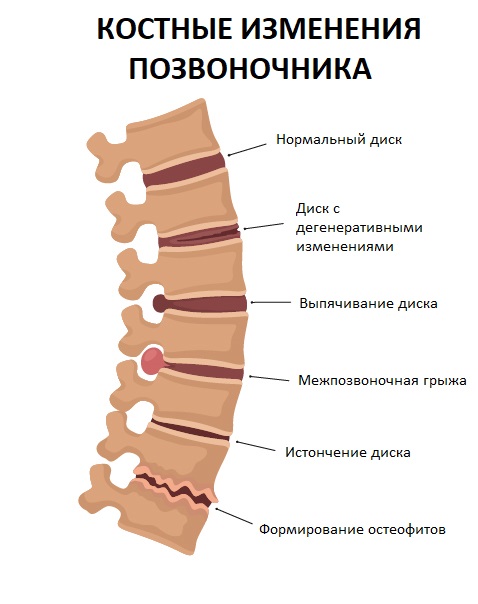
- Стадию внутридискового патологического процесса (хондроза). В этот период происходит внутридисковое перемещение пульпозного ядра. Студенистое ядро через трещины в фиброзном кольце проникает в его наружные волокна. В результате происходит раздражение нервных окончаний и развиваются болевые ощущения.
- Стадия нестабильности, или утраты фиксационной способности пораженного диска, когда вышележащий позвонок смещается по отношению к нижележащему. В этот период могут формироваться синдром нестабильности, рефлекторные и даже компрессионные синдромы.
- Стадия формирования грыж межпозвоночных дисков в связи с нарушением целостности фиброзного кольца, которые могут сдавливать прилежащие сосудисто-нервные образования, в том числе корешок спинномозгового нерва.
- Стадия фиброза межпозвоночных дисков и формирования краевых костно-хрящевых разрастаний тел позвонков, в результате чего возникает неподвижность позвонков и компенсаторное увеличение площади их опоры на неполноценные диски. В ряде случаев эти костные разрастания, как и грыжи дисков, могут сдавливать прилежащие нервно-сосудистые образования.
Симптоматика остеохондроза зависит от области поражения позвоночника и от степени происходящих в нем изменений, при этом может нарушаться функция внутренних органов.
Для остеохондроза шейного отдела позвоночника характерна боль в шее, усиливающаяся во время движения, отдающая в руку и сопровождающаяся онемением пальцев.
Возможны жалобы на головную боль в затылочной области, головокружение, шум в ушах, потемнение в глазах или мелькание мушек перед глазами.
При поражении грудного отдела позвоночника пациентов могут беспокоить боли в области сердца, в межлопаточной области, продолжающиеся длительное время, ноющие или давящие, достаточно часто острые, колющие, резкие.
Они могут возникать или усиливаться при глубоком дыхании, во время наклонов и поворотов туловища, при поднятии рук, чихании, кашле. Возможно чувство онемения кожи в области груди, живота и спины.
При остеохондрозе пояснично-крестцового отдела пациенты отмечают скованность движений, боль в нижней части спины, которая может отдавать в одну или обе ноги, усиливаться при наклонах, поворотах туловища, ходьбе, поднятии тяжестей.
Возможны вегетативные нарушения: зябкость ног при комфортной температуре для остальных частей тела, побледнение кожи ног. Отмечается чувство онемения, парестезии (ощущение мурашек и покалывания) кожи ног и ягодиц.
Диагностика заболевания
Инструментальная диагностика подразумевает рентгенографию позвоночника для исключения травматических повреждений, врожденных аномалий строения, выявления костных разрастаний. Исследование проводится в том числе с функциональными пробами – выполнением снимков при сгибании и разгибании в шейном и поясничном отделах для исключения патологического смещения позвонков относительно друг друга.
Рентгенологическое исследование шейного отдела позвоночника для оценки состояния и структурной целостности позвонков.
"



