Кератит – что это за болезнь, ? лечение, симптомы и ? диагностика на МЕД Zoon
Кератит
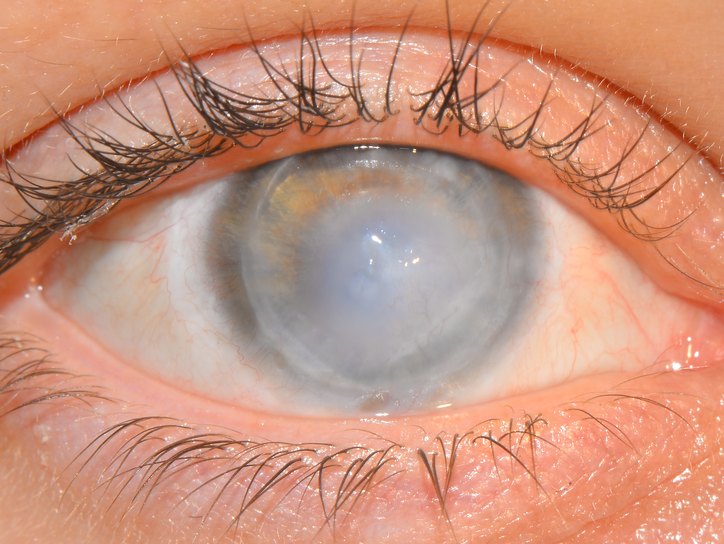
Кератит – воспаление роговой оболочки глаза, приводящее к ее помутнению и изъязвлению, сопровождающееся болью, снижением остроты зрения. Эпидемиологические данные свидетельствуют о том, что в России по статистике среди обратившихся за офтальмологической помощью лидируют больные с воспалительными поражениями глаз – 40,2% или около 16 миллионов человек в год. Кератиты составляют приблизительно 5% от всех офтальмологических заболеваний. С воспалительными заболеваниями глаз связано до 80% случаев временной нетрудоспособности, до 50% – госпитализаций, до 10 – 30% – слепоты. Без адекватного своевременного лечения воспаление роговицы может приводить к тяжелым последствиям.
Классификация
В основе классификации заболевания лежат этиологические (причинные) факторы, течение воспалительного процесса, локализация (расположение) и глубина поражения. Подробная классификация с пояснениями представлена в таблице.| Признак классификации | Форма кератита | Пояснения |
| Причина воспаления | экзогенный | обусловлен воздействием внешних факторов, например, бактерий, вирусов, грибков |
| эндогенный | развивается в результате внутренних сбоев в организме, например, нитчатый кератит – хроническое воспаление роговой оболочки, вызванное снижением функции слезных желез, розацеа-кератит – поражение роговой оболочки вследствие кожного заболевания розацеа (розовых угрей на лице) | |
| Течение | острый | диагностируется в большинстве случаев, развивается быстро на фоне полного здоровья |
| хронический | характеризуется тяжелым затяжным течением, часто в воспалительный процесс вовлекаются другие оболочки глазного яблока | |
| рецидивирующий | отличается чередованием обострений с периодами затухания симптомов | |
| Локализация | центральный | воспаление возникает в зоне зрачка |
| парацентральный | воспалительный инфильтрат образуется в зоне радужной оболочки | |
| периферический | поражаются периферические (расположенные ближе к краю) отделы роговицы | |
| Глубина поражения | поверхностный | в воспалительный процесс вовлекается треть толщины роговицы |
| глубокий | поражается полностью вся строма (основное вещество роговицы) |
Причины
- Вирусные инфекции. Вирусы – самая частая причина воспалений в роговой оболочке глаза (около 70% случаев). Возбудителями выступают вирусы простого и опоясывающего герпеса, кори, ветряной оспы, аденовирусы,
- Бактериальная флора. На втором месте по частоте возникновения находятся бактериальные поражения, вызываемые пневмококками, стафилококками, синегнойной и кишечной палочками, возбудителями туберкулеза, сифилиса, дифтерии, гонореи,
- Простейшие. Тяжелая форма заболевания вызывается амебной инфекцией, чаще развивается у людей, носящих контактные линзы. При отсутствии лечения может стать причиной слепоты,
- Грибки. Возбудителями кератомикоза (грибкового воспаления) выступают грибки рода кандида, фузариум, аспергиллы,
- Аллергические реакции. Воспаление роговой оболочки часто возникает при поллинозах (сезонной аллергии на цветение), приеме некоторых лекарственных препаратов, пищевой и пылевой аллергиях,
- Иммунные нарушения. Воспаление роговицы может наблюдаться при некоторых заболеваниях: ревматоидном артрите (поражении суставов), узелковом периартрите (воспалении артерий), синдроме Шегрена (системном поражении соединительной ткани),
- Травмы роговицы. Нередко к развитию болезни приводят механические, химические, термические повреждения глазного яблока. Травмирование роговицы и развитие кератита часто происходит при нарушении правил использования контактных линз. Среди глазных инфекций, связанных с их ношением, наиболее распространены инфильтративный и микробный кератиты,
- Воспалительные заболевания органов зрения. В отдельных случаях роговая оболочка поражается в результате других воспалительных заболеваний: блефарита (воспаления век), конъюнктивита (воспаления конъюнктивы), каналикулита (воспаления слезных канальцев), мейбомита (воспаления сальных желез век).
Среди других причин поражения роговой оболочки можно выделить несоблюдение правил хранения, ухода и использования контактных линз, недостаток витаминов A, B1, B2 и C, нарушение обмена веществ.
Патогенез
Главным признаком воспаления роговицы становится ее помутнение, возникающее вследствие отека тканей. Воспалительное уплотнение может состоять из клеток плазмы, лейкоцитов или лимфоидных клеток, проникающих в роговицу из сосудистого русла. Инфильтрация роговой оболочки сопровождается различными изменениями ее слоев: поверхностного (эпителия), основного (стромы) и внутреннего (эндотелия).
При негнойных кератитах роговичные клетки подвергаются разрастанию, дистрофии (истончению) и последующему распаду. При тяжелом воспалительном процессе происходит омертвение роговицы, что проявляется размягчением стромы, образованием абсцесса (гнойника), формированием язвы. Тяжесть и характер воспалительного процесса зависят от сопутствующих патологий, состояния иммунной системы больного.
Симптомы
Характерным признаком кератита является роговичный синдром, который проявляется следующими симптомами:
- резкими болями,
- ощущением инородного тела в пораженном глазу,
- покраснением глазного яблока,
- светобоязнью,
- обильным слезотечением,
- блефароспазмом (непроизвольным смыканием век),
- ухудшением зрения.
При развитии воспаления в роговой оболочке уменьшается ее прозрачность, нарушается сферичность и чувствительность. При скоплении лимфоидных клеток инфильтрат приобретает сероватый оттенок, в случае преобладания лейкоцитов его цвет становится желтым.
При отсутствии лечения и дальнейшем прогрессировании воспалительного процесса образуется эрозия роговицы (поверхностный дефект эпителия), которая может привести некрозу (омертвлению) тканей и формированию язвы. Исходом язвенного кератита может стать рубцевание стромы и образование бельма. При неблагоприятном течении воспаление переходит на соседние ткани, что приводит к развитию тяжелых осложнений.
Обратите внимание! Нередко кератит сопровождается развитием воспаления в конъюнктиве, сосудистой оболочке глаза и склере. В случаях, когда гнойные воспаления затрагивают большую часть оболочек зрительного анализатора, возрастает вероятность некроза (омертвения) глазного яблока.
Диагностика
В диагностике кератита важное значение имеет определение причины его развития . Офтальмолог устанавливает связь воспаления с перенесенными общими заболеваниями, вирусными и бактериальными инфекциями, аллергией, другими глазными патологиями, травмами глаза. При наружном осмотре врач обращает внимание на выраженность роговичного синдрома, степень распространенности поражения, наличие осложнений.
Для подтверждения диагноза, оценки характера, глубины воспаления проводятся инструментальные и аппаратные обследования:
- биомикроскопия глаза – позволяет оценить состояние роговой и радужной оболочек, конъюнктивы, передней камеры глазного яблока, хрусталика, стекловидного тела,
- ультразвуковая и оптическая пахиметрия – определяют толщину роговицы, выявляют аномальные утолщения,
- микроскопия роговицы – неинвазивный бесконтактный метод исследования микроструктуры роговой оболочки на клеточном уровне, помогает рассмотреть строение роговицы, определить плотность эндотелия (внутреннего слоя),
- компьютерная кератометрия – помогает определить степень кривизны роговой оболочки, оценить ее преломляющую способность,
- кератотопография – проводится для количественной и качественной оценки кривизны передней и задней поверхностей роговицы,
- эстезиометрия – применяется для оценки степени чувствительности роговицы,
- флюоресцеиновая инстилляционная проба – выявляет целостность эпителия роговицы, определяет наличие эрозий и язв,
- бактериологический посев биоматериала со дна и краев язвы и цитологическое исследование соскоба эпителия роговицы – позволяют выявить возбудителя и установить причину заболевания,
- аллергологические и туберкулиновые пробы – проводятся при подозрении на аллергический и туберкулезный характеры поражения.
Обратите внимание! Перечень необходимых исследований определяет врач-офтальмолог после первичного осмотра больного.
Лечение
Кератит – серьезное офтальмологическое заболевание, поэтому заниматься самолечением ни в коем случае нельзя . Больные с кератитом госпитализируются в специализированный стационар. Продолжительность лечения в офтальмологическом отделении зависит от формы кератита, в среднем составляет 2-4 недели.
Лекарственная терапия при воспалении роговой оболочки включает применение местных и общих антибактериальных, противовирусных и противогрибковых средств. Перечень препаратов подбирается индивидуально в зависимости от причины заболевания, сопутствующих патологий.
При вирусных поражениях роговицы с целью подавления выявленной инфекции применяются местные инстилляции противовирусных и иммуномодулирующих средств, закладывание мазей. Внутривенно и внутрь назначают иммуномодуляторы.
Лечение бактериальных кератитов проводится с помощью антибактериальных препаратов с учетом чувствительности к ним возбудителя в виде глазных капель, внутриглазных инъекций, в тяжелых случаях – путем внутривенного введения.
К лечению туберкулезного воспаления привлекается врач-фтизиатр, для купирования основных симптомов заболевания применяются противотуберкулезные химиопрепараты. При аллергическом кератите назначаются антигистаминные средства, внутриглазные инъекции, инстилляции гормональных препаратов. В случае сифилитического или гонорейного поражения роговицы показана специфическая терапия под наблюдением венеролога.
Для профилактики вторичной глаукомы (заболевания, характеризующегося повышением внутриглазного давления) при кератитах различного происхождения показаны мидриатические препараты. При язвенных кератитах для стимуляции восстановления эпителия назначаются заживляющие мази.
Образование язвы роговицы может стать основанием для проведения микрохирургического вмешательства: лазерной коагуляции (устранения дефекта с помощью тепловой энергии лазерного излучения) или криоаппликации (местного воздействия на ткани низкими температурами).
При рубцовых помутнениях роговицы и резком снижении зрения проводится лазерное удаление поверхностных рубцов или кератопластика (микрохирургическая операция по пересадке роговицы). При развитии вторичной глаукомы показано лазерное или хирургическое лечение. Тяжелые формы заболевания могут привести к энуклеации (удалению) глазного яблока.
Осложнения
При неправильном или поздно начатом лечении кератит может привести к развитию серьезных осложнений, стать причиной слепоты или потери глазного яблока. Наиболее частыми осложнениями кератита становятся:
- гнойные язвы роговицы,
- рубцовые изменения с формированием бельма,
- увеит – воспаление сосудистой оболочки глаза,
- катаракта – помутнение хрусталика,
- флегмона глазницы – гнойное воспаление орбитальной жировой клетчатки,
- глаукома – хроническое прогрессирующее заболевание, характеризующееся повышением внутриглазного давления, развитием патологии диска зрительного нерва вплоть до его атрофии (отмирания),
- тромбоз пещеристой пазухи – закупорка сосудов пазухи твердой мозговой оболочки головного мозга,
- атрофия глазного яблока,
- полная потеря зрения,
- сепсис – общее заражение организма.
Обратите внимание! Прогноз при кератите и вероятность развития осложнений напрямую зависят от своевременности и адекватности лекарственной терапии. Раннее рациональное лечение приводит к полному рассасыванию инфильтратов роговой оболочки, либо образованию легких помутнений, не влияющих на остроту зрения.
Профилактика
Специфической профилактики кератита не существует. Профилактические меры воспаления роговицы включают в себя:
- предупреждение механических, химических, термических повреждений глаз,
- соблюдение мер безопасности на производствах с высоким риском травматизма,
- раннее выявление и лечение других воспалительных заболеваний глазного яблока,
- предупреждение иммунодефицита,
- соблюдение правил по хранению, уходу, использованию контактных линз.
Соблюдение мер профилактики и прохождение офтальмологического осмотра не реже одного раза в год позволит предотвратить развитие воспалительных заболеваний глазного яблока .
"