Подагра - признаки, причины, симптомы, лечение и профилактика.

Подагра
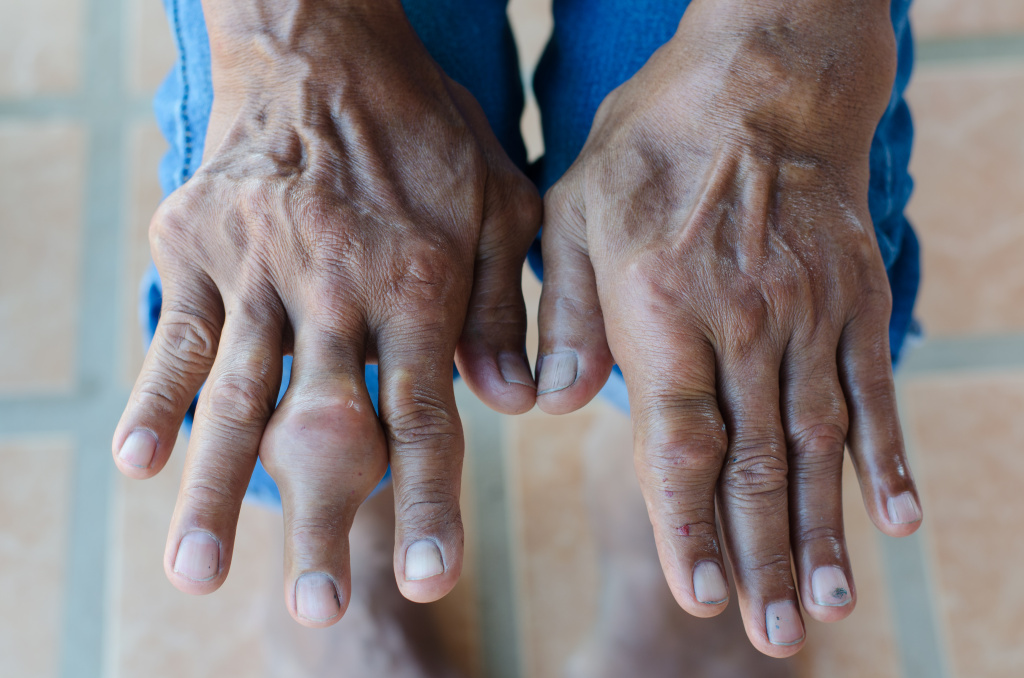
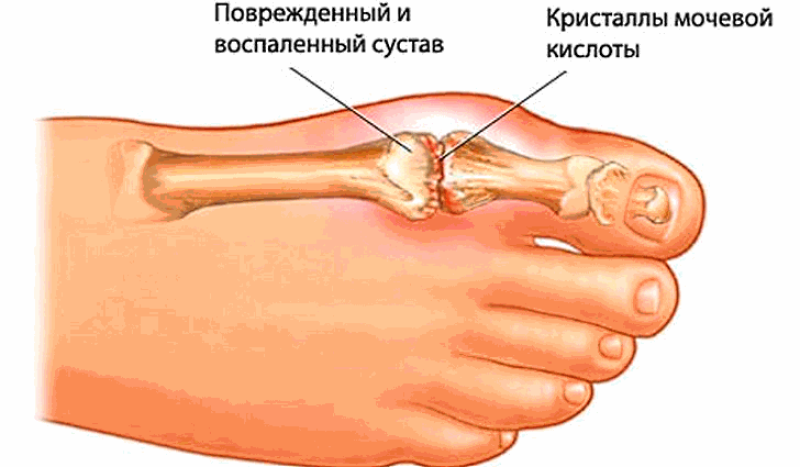
Подагра - это заболевание является гетерогенным. Болезнь сопровождается отложением в тканях тела небольших кристаллов урата, которые будут иметь форму мочевой кислоты или моноурата натрия.

Причины
Возбудителем болезни является наличие в крови мочевой кислоты. Подагра протекает в три последовательные стадии:
- обильное накопление мочевой кислоты в теле,
- последующее отложение этой кислоты в тканях,
- появление воспалительных реакций в местах отложения, подагрических гранулем и "шишек"(тофусов) в области сустава.
Симптомы
Полная естественная эволюция подагры проходит четыре стадии:
- бессимптомная гиперурикемия,
- острый подагрический артрит
- межкритический период
- хронические подагрические отложения в суставах.
Диагностика
Рентгеновское исследование не включено в список обязательных диагностических исследований, однако оно может показать отложения кристаллов и повреждение костной ткани в результате повторных воспалений. Рентгеновское исследование также может быть полезно для мониторирования влияния хронической подагры на суставы. Комбинация из 6 и более признаков подтверждает диагноз. Наиболее достоверны такие признаки, как острый или, реже, подострый артрит, обнаружение кристаллических уратов в синовиальной жидкости и наличие доказанных тофусов. Кристаллы уратов имеют вид палочек или тонких игл с обломанными или закругленными концами длиной около 10 мкм. Микрокристаллы уратов в синовиальной жидкости обнаруживаются как свободно лежащими, так и в нейтрофилах.
Лечение
Больные подагрой, впервые выявленной или в периоде обострения заболевания, подлежат стационарному лечению в специализированных ревматологических отделениях областных или городских больниц. Больные подагрой в период ремиссии заболевания, при условии назначения адекватной терапии, могут находиться под надзором ревматолога, нефролога по месту жительства в районных поликлиниках. Важно помнить, что внутривенный путь введения требует аккуратности, и что препарат следует разводить в 5-10 объемах обычного солевого раствора, а вливание продолжать не менее 5 мин. Как при пероральном, так и при парентеральном введении препарата колхицин может угнетать функцию костного мозга и вызывать выпадение волос ,недостаточность печеночных клеток, психическую депрессию, судороги, восходящий паралич, угнетение дыхания и смерть. Токсические эффекты более вероятны у больных с патологией печени, костного мозга или почек, а также у получающих поддерживающие дозы колхицина. Во всех случаях дозу препарата необходимо уменьшить. Его не следует назначать больным с нейтропенией.
В период лечения пациенту назначается диета, исключающая из рациона:
- насыщенные мясные, рыбные бульоны,
- мясо, почки, печень животных,
- бобовые (фасоль, горох, бобы),
- овощи (баклажаны, цветная капуста),
- грибы,
- выпечку, кондитерские изделия,
- рыбу (сельдь, сардины),
- кофе, какао, крепкий чай,
- спиртные напитки.
Если вовремя не установить, как избавиться от подагры, это может привести к развитию осложнений, таких как:
- воспаление мочевого пузыря,
- почечная недостаточность,
- повышенное артериальное давление,
- воспаление почек,
- сильные боли в области сердца.
Группу риска составляют:
- мужчины старше 40 лет, женщины в период менопаузы,
- люди с нарушением обмена веществ,
- люди с наследственной предрасположенностью,
- люди с высоким уровнем содержания холестерина в крови,
- люди, страдающие гипертонией.
Профилактика
Для профилактики заболевания пациентам рекомендуется:
- контролировать массу тела,
- придерживаться сбалансированного питания, не переедать,
- контролировать артериальное давление,
- избегать повышенных нагрузок, травм суставов,
- избегать переохлаждений,
- принимать достаточное количество жидкости (1,5-2 литра в день).